Материал: АКУШ. ПАТОЛОГИя-декабрь 2018 (полный)
современной терминологией такие ситуации обозначают как беременность неизвестной локализации. Существует три причины того, что локализация беременности при УЗИ не выявлена: маточная беременность очень ранних сроков, полный выкидыш или ранняя внематочная беременность. Диагноз может быть установлен при последующем контрольном исследовании.
Гормональная диагностика включает определение β-ХГЧ и прогестерона в
сыворотке крови. При уровне β-ХГЧ менее 2000 МЕ/л у клинически стабильных пациенток (отсутствует или скудное вагинальное кровотечение, стабильная гемодинамика) рекомендуется повторить УЗИ и определить β-ХГЧ через 48-72 часа: для прогрессирующей одноплодной жизнеспособной маточной беременности на ранних сроках (до 6-7 недель) характерно удвоение уровня сывороточного β-ХГЧ каждые 1,4-2,1 дней. Снижение или малый прирост β-ХГЧ в динамике означает, что беременность не прогрессирует (маточная или внематочная).
При концентрации β-ХГЧ более 2000 МЕ/л и отсутствии плодного яйца в полости матки, увеличении придатков с одной стороны и/или наличии свободной жидкости в брюшной полости при УЗИ велика вероятность внематочной беременности.
Определение прогестерона в сыворотке крови может быть полезным дополнением к УЗИ. Уровень прогестерона ниже 25 нмоль/л является предиктором нежизнеспособности беременности, более 25 нмоль/л – указывает, вероятно, на прогрессированиебеременности, а уровень выше 60 нмоль/л надежно свидетельствует о нормальном течении беременности.
При беременности неуточненной локализации рекомендуется исследовать уровень β- ХГЧ в динамике, без определения прогестерона в сыворотке крови.
Тактика ведения женщин с выкидышами в ранние сроки беременности зависит от наличия/отсутствия симптомов или того, к какой из клинических групп относится пациентка.
Выжидательная тактика возможна при угрожающем или начавшемся
выкидыше в первом триместре беременности, когда нет клинически значимого (умеренного или обильного) маточного кровотечения, признаков инфекции, чрезмерного болевого синдрома, нарушений гемодинамики. При выжидательной тактике при самопроизвольном выкидыше возможен неполный аборт, требующий последующего хирургического опорожнения матки.
Неразвивающаяся беременность: при сомнительных данных УЗИ и подозрении на неразвивающуюся беременность показано динамическое УЗИ и наблюдение за состоянием пациентки. При возникновении кровотечения из половых путей – госпитализация и наблюдение в условиях гинекологического стационара.
Медикаментозная терапия возможна в двух вариантах, в зависимости от цели:
1.Пролонгирование беременности – при угрожающем или начавшемся выкидыше.
2.Медикаментозное завершение беременности – при неразвивающейся беременности.
Медикаментозная терапия, направленная на пролонгирование беременности.
При угрожающем или начавшемся выкидыше показана симптоматическая терапия, направленная на купирование болевого синдрома и остановку кровотечения.
NB! Начавшийся выкидыш является показанием для госпитализации в гинекологическое отделение.
1.Для купирования болей: дротаверина гидрохлорид в дозе 40-80 мг (2-4 мл) внутривенно или внутримышечно.
2.Для остановки кровотечения: транексамовая кислота в дозе 750-1500 мг в сутки: при умеренных выделениях – перорально по 250-500 мг 3 раза в день 5-7 дней, при обильном кровотечении – внутривенно капельно в дозе 500-1000 мг в сутки в течение 3 дней.
3.Для пролонгирования беременности: гестагены по одной из схем:
дидрогестерон (дюфастон): при угрожающем выкидыше – 40 мг однократно, затем по 10 мг через каждые 8 часов до исчезновения симптомов; при привычном
11
выкидыше – 10 мг 2 раза в день до 20-й недели беременности с последующим постепенным снижением;
микронизированный прогестерон (утрожестан, праджисан) при привычном и угрожающем выкидыше – интравагинально по 100-200 мг в сутки до 12 недели гестации.
Согласно современным доказательным данным неэффективными для сохранения беременности при начавшемся выкидыше в настоящее время считаются: постельный режим, использование препаратов магния в ранние сроки беременности.
При неэффективности проводимой медикаментозной терапии и/или отрицательной динамике по данным УЗИ (отсутствие эмбриона в плодном яйце размерами более 25 мм, отсутствие сердечной деятельности эмбриона более 7 мм, брадикардия у эмбриона менее 100 уд/мин при сроке беременности 5-7 недель, аномальный желточный мешок, большие размеры ретрохориальной гематомы – более 25% поверхности плодного яйца) дальнейшее пролонгирование беременности нецелесообразно, показано опорожнение полости матки.
Медикаментозная терапия, направленная на прерывание беременности.
«Медикаментозный кюретаж» является неинвазивным методом завершения беременности, альтернативой хирургическому опорожнению полости матки, не требует применения общей анестезии.
Существуют различные методы медикаментозного кюретажа с использованием простагландинов (гемепроста или мизопростола) с предварительным назначением или без назначения антипрогестинов – мифепристона.
Мизопростол является наиболее эффективным средством при выкидыше в ранние сроки беременности и при неразвивающейся беременности. При выкидыше назначается в дозе 800 мкг интравагинально; если нет ответа на первую дозу, может быть введена еще одна доза, но не ранее, чем через 3 часа и не позднее 7 дней после первой (оптимально – через 48 часов). В течение 2-6 часов после введения мизопростола возникают сильные схватки и кровотечение, происходит изгнание плодного яйца. Для облегчения болевого синдрома возможно симптоматическое назначение НПВС. Контроль опорожнения матки осуществляется с помощью УЗИ через 7-14 дней.
Резус-отрицательные и несенсибилизированные женщины должны получать анти-резус иммуноглобулин в течение 72 часов после приема мизопростола – с целью профилактики сенсибилизации резус-положительными эритроцитами плода при нарушении маточно-хориального барьера и образования анти-резус антител в крови матери, наличие которых может привести к развитию иммунологического конфликта при следующей беременности.
При неэффективности мизопростола проводится хирургическое лечение.
Хирургическое лечение – метод выбора при неполном, а также
инфицированном выкидыше. Оно позволяет удалить остатки хориальной или плацентарной ткани, остановить кровотечение, при инфицированном выкидыше эвакуировать ткани, пораженные воспалительным процессом. Хирургическое вмешательство также может быть предпочтительным при сопутствующих заболеваниях (состояниях) – тяжелой анемии, продолжающемся кровотечении, расстройствах гемодинамики и др., поскольку обеспечивает быстрое завершение беременности и остановку кровотечения.
Хирургическое лечение не показано при полном самопроизвольном выкидыше,
когда объективно определена стабильная гемодинамика, шейка матки закрыта, кровотечения нет, кровянистые выделения скудные или прекратились, матка хорошо сократилась, плотная, по данным УЗИ исключено наличие в полости матки остатков плодного яйца.
Существует два способа хирургического опорожнения полости матки – вакуум-
аспирация и выскабливание полости матки. Аспирационный кюретаж, или вакуум-
аспирация, с использованием электрического или мануального вакуум-аспиратора имеет преимущества перед инструментальным выскабливанием полости матки, поскольку
12
менее травматичен, может быть выполнен в амбулаторных условиях под местной цервикальной анестезией. Вакуум-аспирация предпочтительнее выскабливания в случае неполного выкидыша, что связано с меньшей кровопотерей, меньшей выраженностью болевого синдрома и продолжительностью процедуры. Для уменьшения объема кровопотери во время вакуум-кюретажа назначают окситоцин 5 ЕД внутримышечно однократно. Рутинное использование в первом триместре беременности выскабливания матки после вакуум-аспирации с целью контроля опорожнения полости матки не требуется и не дает никаких дополнительных преимуществ.
Выскабливание полости матки показано при самопроизвольном прерывании беременности во 2-м триместре с целью удаления из матки остатков плацентарной ткани и остановки кровотечения. Операция проводится в стационарных условиях под внутривенным обезболиванием.
Ткани, полученные в результате выкидыша, должны быть отправлены на гистологическое исследование для подтверждения наличия маточной беременности, а также исключения внематочной беременности или трофобластической болезни.
Профилактика осложнений:
1.Для профилактики инфекционных осложнений после хирургического кюретажа – 100-200 мг доксициклина внутрь однократно перед операцией. У пациенток с наличием в анамнезе воспалительных заболеваний органов малого таза (ВЗОМТ) антибактериальное лечение продолжают в течение 5-7 дней после кюретажа.
2.Для профилактики резус-иммунизации женщинам с резус-отрицательной кровью (при резус-положительной крови партнера) при сроке беременности более 7 недель и отсутствии резус-антител вводят анти-резус иммуноглобулин человека в дозе 300 мкг (1500 МЕ) внутримышечно в течение 72 часов после вакуум-аспирации или выскабливания матки.
Наступление следующей беременности рекомендовано не ранее, чем через 3 месяца, в связи с чем, необходима контрацепция. Метод контрацепции подбирается с учетом противопоказаний, а также предпочтений самой женщины. Гормональная контрацепция назначается сразу же после завершения выкидыша, внутриматочный контрацептив может быть введен сразу после хирургического опорожнения полости матки, если нет инфекционных осложнений.
Для профилактики пороков нервной трубки и других пороков развития,
которые частично приводят к ранним самопроизвольным выкидышам, назначаются препараты фолиевой кислоты за 2-3 менструальных цикла до зачатия и в первые 12 недель беременности в суточной дозе 400 мкг (0,4 мг). При наличии в анамнезе предыдущих беременностей дефектов нервной трубки плода (анэнцефалия, спинномозговая грыжа – spina bifida и др.) доза фолиевой кислоты должна быть увеличена до лечебной – 3-5 мг в сутки.
Большое значение в борьбе с невынашиванием имеют наблюдение за правильным физическим развитием девочек, тщательное обследование и лечение вне беременности женщин, страдающих инфантилизмом, нарушением менструальной функции, ранний охват всех беременных, своевременное выявление и лечение экстрагенитальных заболеваний.
ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ Внематочная (эктопическая) беременность – это беременность, которая развивается
вне полости матки (например, в маточных трубах, шейке матки, яичниках, брюшной полости). Развитие плодного яйца вне полости матки представляет серьезную угрозу здоровью и
жизни женщины. Несвоевременное оказание медицинской помощи может повлечь за собой смерть женщины от внутреннего кровотечения вследствие разрыва плодовместилища. Ранняя диагностика и своевременное лечение внематочной беременности снижает показатель материнской смертности. Кроме того, ранняя диагностика позволяет использовать малоинвазивные и органосохраняющие методы лечения.
В зависимости от места прикрепления оплодотворенного яйца различают следующие
13
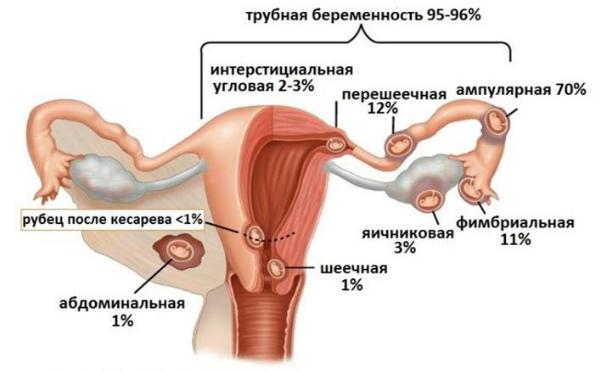
виды внематочной беременности (рис. 1):
1.Абдоминальная (брюшная).
2.Трубная:
в фимбриальной части трубы – фимбриальная;
в ампулярной части трубы – ампулярная;
в перешейке – истмическая;
в интерстициальном отделе – интерстициальная.
3.Яичниковая.
4.Шеечная.
5.В рудиментарном роге матки.
6.Интралигаментарная (межсвязочная).
7.Стеночная (имплантация плодного яйца к задней стенке матки со стороны брюшной полости, а не полости матки).
Чаще всего встречается трубная беременность, частота ее колеблется от 1,2 до 4,5%, а в структуре внематочной беременности трубная составляет 95-99%. Частота внетубарной эктопической беременности достигает 5-8,3% из числа всех внематочных беременностей, а течение характеризуется массивным кровотечением, нередко с фатальным исходом.
Кроме этого, встречаются казуистические формы внематочной беременности:
гетеротопическая – сочетание локализации одного плодного яйца в матке и внематочной локализации другого;
двухсторонняя трубная беременность;
развитие беременности в культе удаленной трубы;
многоплодная внематочная беременность;
беременность в рубце после кесарева сечения.
Рис. 1. Варианты локализации внематочной беременности.
Согласно современным клиническим рекомендациям и номенклатуре при отсутствии УЗ-признаков маточной или внематочной беременности при положительном ХГЧ-тесте следует ставить диагноз «Беременность неизвестной (неясной) локализации».
Беременность неизвестной локализации – состояние, при котором уровень β-ХГЧ в сыворотке крови составляет не менее 1000 МЕ/л, а плодное яйцо в матке или вне ее полости при ТВ-УЗИ не визуализируется. В таких случаях показаны ТВ-УЗИ и контроль β-ХГЧ через
14
48-72 часа.
При беременности неизвестной локализации должна быть высокая настороженность в отношении внематочной беременности!
Этиопатогенез.
Прикрепление оплодотворенной яйцеклетки в трубе обычно бывает связано с различными изменениями в маточных трубах, которые препятствуют свободному передвижению оплодотворенного яйца в полость матки, этому способствует как явные морфологические изменения в трубе, так и чисто функциональные расстройства.
Морфологические изменения в трубах чаще всего обусловлены воспалительными процессами, опухолями в области труб, половым инфантилизмом, эндометриозом, спаечным процессом после оперативных вмешательств на органах малого таза и брюшной полости (особенно операции на самих маточных трубах, а также хирургическая стерилизация, аппендэктомия).
Функциональные расстройства сводятся к нарушению сократительной деятельности труб, что влечет за собой "застревание" яйца в трубе. В нормальных условиях фаллопиевые трубы осуществляют маятникообразные, перистальтические (от яичника к матке), антиперистальтические (от матки к яичнику) и вращательно-поступательные движения. В патологических условиях указанная функция труб расстраивается, что приводит к задержке в них продвигающегося оплодотворенного яйца. Имеет значение также функциональная неполноценность мерцательного эпителия маточных труб после перенесенных воспалительных заболеваний (например, гонорейный сальпингит, хламидийный сальпингит или др.).
Среди причин внематочной беременности также выделяют овулогенную теорию, которая объясняет развитие этой патологии повышением активности трофобласта, в результате чего имплантация начинается раньше, чем плодное яйцо успевает попасть в полость матки.
Факторами риска внематочной беременности являются также наличие эктопических беременностей в анамнезе, внутриматочная контрацепция, длительное бесплодие (более 2 лет), возраст старше 40 лет, курение.
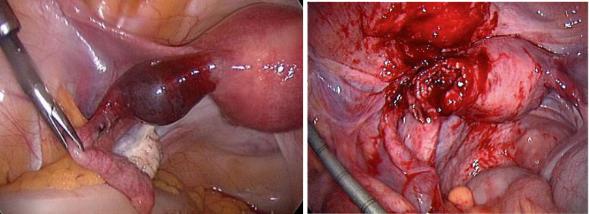
При внематочной беременности (так же, как и при маточной) нидация оплодотворенной яйцеклетки происходит под действием фермента, который выделяет трофобласт. Из-за отсутствия в трубе подслизистого слоя хориальные ворсины плодного яйца непосредственно соприкасается с мышечным слоем, прорастают в него, кровь из сосудов трубы, разрушенных трофобластом, поступает в межворсинчатые пространства хориона. Ампулярное отверстие трубы закрывается вследствие склеивания фимбрий фибрином. Труба, растянутая плодным яйцом, принимает веретенообразную форму (рис. 2а). Гипертрофия стенок трубы не может обеспечить дальнейшее развитие зародыша, вследствие чего беременность прерывается, так как нарушается целостность плодовместилища.
а) б)
Рис. 2 Внематочная беременность (лапароскопия): а) прогрессирющая трубная беременность; б) нарушенная беременность по типу разрыва трубы.
15