Материал: Posobie_anatomii_po_2_modulyu
sinistra; 10 – ductus excretorius; 12 – urethra masculina (pars prostatica); 13 – prostata; 14 – utriculus prostaticus; 15
– colliculus seminalis; 16 – capsula prostatica; 17 – urethra masculina (pars membranacea).
БУЛЬБОУРЕТРАЛЬНЫЕ, ЛУКОВИЧНО-МОЧЕИСПУСКАТЕЛЬНЫЕ ЖЕЛЕЗЫ,
GLANDULAE BULBOURETHRALES
1)Функция. Парный орган, выделяющий вязкую жидкость, защищающую слизистую оболочку стенки мужского мочеиспускательного канала от раздражения мочой.
2)Развитие. Развиваются из эпителиальных выростов губчатой части уретры.
3)Топография. Располагаются в толще diaphragma urogenitale над задним концом bulbus penis, кзади от pars membranacea urethrae. Выводные протоки бульбоуретральных желез открываются в губчатую часть мочеиспускательного канала.
4)Анатомическое строение. Представляют собой две железы величиной каждая с гороши-
ну.
5)Гистологическое строение. Альвеолярно-трубчатые железы. Образованы железистым эпителием.
6)Возрастные особенности. Железы с момента рождения растут довольно медленно. Размеры увеличиваются в период полового созревания.
7)Диагностика. Используют ЯМР, КТ, УЗД. Биохимический анализ секрета железы.
МУЖСКОЙ МОЧЕИСПУСКАТЕЛЬНЫЙ КАНАЛ, URETHRA MASCULINA
1)Функция. Выводит как мочу, так и сперму.
2)Развитие. На 8-ой неделе внутриутробного развития заметны зачатки половых органов. Половой бугорок сильно развивается в длину. Вместе с его ростом увеличивается щель, располагающаяся под его нижней поверхностью, когда мочеполовые складки срастаются, щель превращаются в мочеиспускательный канал.
3)Топография. Начинается внутренним отверстием, ostium urethrae internum от мочевого пузыря, проходит через предстательную железу и доходит до наружного отверстия мочеиспускательного канала, ostium urethrae externum, располагающегося на головке полового члена.
4)Анатомическое строение. В мужском мочеиспускательном канале выделяют:
-предстательную часть, pars prostatica, расположенную внутри предстательной железы. Длинна 3 см. На задней поверхности находится гребень мочеиспускательного канала, crista urethralis, а наиболее выступающая его часть называется семенным бугорком, сolliculus seminalis. На нем располагается рудимент парамезонефрального протока – предстательная маточка, utriculus prostaticus;
-перепончатую часть, pars membranacea, залегающую в области дна таза. Простирается от предстательной железы до луковицы полового члена. Длина достигает 1,5 см. В месте прохождения через мочеполовую диафрагму имеется произвольный сфинктер мочеиспускательного канала, m. sphincter urethrae;
-губчатую часть, pars spongiosa, располагающуюся внутри полового члена. Длина около 15
см.
Имеет сужения: в области внутреннего отверстия мочеиспускательного канала, при прохождении через мочеполовую диафрагму и у его наружного отверстия.
Расширения: В предстательной части, в луковице полового члена и в его конечном отделе – ладьевидной ямке.
5)Гистологическое строение. Слизистая оболочка мочеиспускательного канала содержит огромное количество мелких слизистых желез. В области предстательной части она выстлана переходным эпителием, а в области перепончатой и губчатой частей – многорядным призматическим эпителием. В области головки полового члена слизистая оболочка выстлана многослойным плоским эпителием. Кнаружи от слизистой оболочки проходит слой гладких мышечных волокон.
6)Возрастные особенности. У взрослого человека представляет собой трубку длиной 18 см., тогда как калибр просвета этого канала позволяет максимально ввести катетер диаметром 10мм.
7)Диагностика. Применяют рентгенологическое исследование с использованием контрастного вещества, а также компьютерную томограмму и УЗД.
71
МОШОНКА, SCROTUM
1)Функция. Представляет собой кожно-мышечный мешок, в котором содержатся яички с придатками. Кроме того, в ней находятся нижние отделы семенных канатиков.
2)Развитие. Половые валики становятся более выпуклыми, особенно в каудальных отделах, они сближаются и срастаются по средней линии. На месте сращения половых валиков возникает шов мошонки, который тянется от корня полового члена до анального отверстия через всю промежность.
3)Топография. Располагается книзу и позади от корня полового члена. Вынесена за полость
тела.
4)Анатомическое строение. Мошонка имеет вид мешочка, в котором находится мужские половые железы - яички. Мошонка состоит из двух сросшихся половин. Поэтому каждое яичко находится отдельно от другого, что имеет большое значение с точки зрения клиники.
5)Гистологическое строение. Выделяют 7 слоев:
кожа, cutis;
мясистая оболочка, tunica dartos, образуется из подкожной соединительной ткани паховой области и промежности и заменяющая подкожную жировую клетчатку. В мясистой оболочке находятся пучки клеток и эластические волокна. Жировые клетки в ней отсутствуют;
наружная семенная фасция, fascia spermatica externa, является производной поверхностной фасции живота;
фасция мышцы поднимающей яичко, fascia cremasterica, образовавшаяся из собственной фасции наружной косой мышцы живота и частично из фиброзных волокон ее апоневроза;
мышца, поднимающая яичко, m. cremaster, состоящая из мышечных пучков, ответвившихся от поперечной и внутренней косой мышц живота;
внутренняя семенная фасция, fascia spermatica interna, которая является прозводной попе-
речной фасции живота;
влагалищная оболочка яичка, tunica vaginalis testis в ней выделяют два листка, две пластинки: пристеночную пластинку, lamina parietalis и внутренностную, lamina visceralis. Между пластинками имеется щелевидная замкнутая серозная полость – производное брюшинной полости. Происходит за счет processus vaginalis брюшины.
6) Возрастные особенности. Мошонка в детстве маленького размера, кожа мошонки образует складки. В период полового созревания она увеличивается, за счет увеличения яичек. Появляется волосяной покров. Мошонка опускается вниз. Железы кожи мошонки продуцируют секрет со специфическим запахом.
7) Диагностика. Зрительный осмотр (выявление водянки и других заболеваний).
72
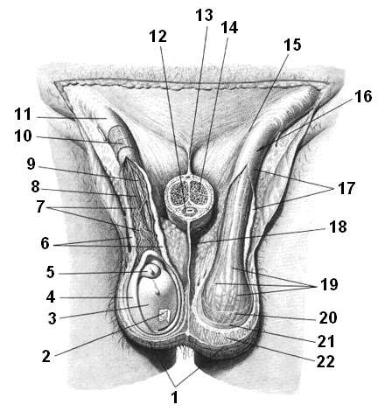
Рис. 40. Мошонка и ее оболочки:
1 – cutis; 2 – tunica albuginea; 3 – tunica vaginalis testis (lamina vaginalis); 4 – tunica vaginalis testis (lamina parietalis); 5 – epididymis; 6 – fascia spermatica interna; 7 – plexus pampiniformis; 8 – a. testicularis; 9 – ductus deferens; 10, 19 – m. cremaster; 11, 20 – fascia cremasterica; 12 – corpus spongiosum penis; 13 – lig. suspensorium penis; 14 – corpus cavernosum penis; 15 – anulus inguinalis superficialis; 16 – funiculus spermaticus; 17 – fascia spermatica externa; 18 – septum scroti; 21 – fascia spermatica externa; 22 – tunica dartos.
ПОЛОВОЙ ЧЛЕН, PENIS
1)Функция. Служит для выведения мочи из мочевого пузыря и выбрасывания семени.
2)Развитие. На 3-м месяце эмбриогенеза кпереди от клоачной перепонки из мезенхимы образуется половой бугорок. Бугорок дает начало пещеристым телам полового члена. Губчатое тело развивается из половых складок и желобка уретральной щели.
3)Топография. Вынесен за полости человеческого тела. Начинается ниже лобкового симфиза, снизу прилежит мошонка.
4)Анатомическое строение. Выделяют:
корень полового члена, radix penis, который образуется задним отделом, прикрепляющимся
кпередней поверхности лобковых костей;
тело полового члена, corpus penis;
головку, glans penis;
спинку, dorsum penis.
На вершине головки находится наружное отверстие мочеиспускательного канала. Тело полового члена образовано двумя пещеристыми телами, corpus cavernosum penis и одним непарным, находящимся ниже. Нижнее тело называется губчатым телом полового члена, corpus spongiosum penis. Оно имеет форму луковицы, слегка утолщено кзади и охвачено мышцей промежности. Спереди губчатое тело заканчивается головкой члена. Внутри губчатого тела проходит мочеиспускательный канал, расширяющийся в области головки и образующий ладьевидную ямку.
Структурной основой пещеристых тел является специфическая губчатая ткань, отличительная особенность которой – многочисленные пространства, способные вбирать в себя кровь, благодаря чему губчатая ткань становится ригидной. При оттоке крови ткань спадается. Кожа полового члена тонкая и подвижная. При переходе на головку она образует двойную складку, называемую крайней плотью, preputium.
73
5)Гистологическое строение. Как уже было сказано выше, половой член состоит из пещеристых и губчатого тела. Покрыт сверху кожей. На головке, на внутреннем листке крайней плоти имеются особые железы, glandulae preputiales, выделяющие защитный, бактерицидный, смазывающий секрет.
6)Возрастные особенности. Половой член у новорожденного имеет длину 2-2.5 см, крайняя плоть длинная, полностью закрывает головку. До периода полового созревания половой член растет медленно, а затем рост его ускоряется.
7)Диагностика. Зрительный осмотр, УЗИ, КТ.
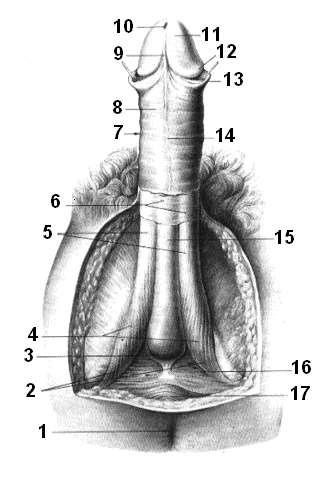
Рис. 41. Строение полового члена:
1 – anus; 2 – radix penis; 3 – bulbus penis; 4 – m. ishhiocavernosus; 5 – corpora cavernosa penis; 6 – fasciae penis superficialis et profunda; 7 – corpus penis; 8 – integumentum commune; 9 – freniculum preputii; 10 – ostium urethrae externum; 11 – glans penis; 12 – corona glandis; 13 – preputium penis; 14 – raphe penis; 15 – corpus spongiosum penis; 16 – m. transversus perinei profundus; 17 – m. sphincter ani externus.
ЖЕНСКИЕ ПОЛОВЫЕ ОРГАНЫ, ORGANA GENITALIA FEMININA
Внутренние женские половые органы представлены – яичниками, ovarium, их придатками, opoophoron, маточными трубами, tubae uterinae s. salpinx, маткой, uterus, влагалищем, vagina.
Преддверие влагалища, vestibulum vaginae, большие и малые половые губы, labia majora et minora pudendi, клитор, cliroris, большие и малые преддверные железы, gl. vestibulares majus et minor,
луковица преддверья, bulbus vestibuli относятся к женским наружным половым органам. На границе наружных и внутренних половых органов расположена девственная плева, hymen.
ЯЧНИК, OVARIUM, OPHORON
1) Функция. В яичнике происходит образование и созревание женских половых клеток, также образуются поступающие в кровь и лимфу женские половые гормоны индифферентной половой железы.
74
2)Развитие. На 7-м месяце эмбриогенеза развивающиеся половые гонады дифференцируются в женские половые органы. Половые клетки рассеяны в мезенхиме, в дальнейшем часть этих клеток преобразуется и дает начало фолликулам яичника. После чего образуется мозговое и корковое вещество яичника. По мере развития яичники опускаются в тазовую область. Протоки первичной почки при развитии женской половой системы редуцируются.
3)Топография. Располагается в regio abdominalis lateralis dexter et sinister по linea medioclavicularis, а так же в regio inguinalis dexter et sinister. Проецируется на боковые стенки малого таза. Выпуклый свободный край яичника обращен назад, к тазовой поверхности крестца. Сверху – маточная труба, медиально – матка, латерально – бахрома маточной трубы. Близ яичника проходят внутренние и наружные подвздошные кровеносные сосуды, запирательная артерия, большая поясничная мышца.
4)Анатомическое строение. Яичник представляет собой парный орган, располагающийся по обеим сторонам от матки.
В своем положении яичник удерживается собственной, lig. ovarii proprium и подвешивающей, lig. suspensorium ovarii связками яичника. Кроме того, орган прикрепляется к широкой связке матки при помощи брыжейки яичника, mesovarium, образуемой у его переднего края дупликатурой брюшины, идущей от заднего листка широкой связки матки. В яичнике выделяют:
медиальную поверхность, facies medialis;
латеральную поверхность, facies lateralis;
нижний маточный конец, extremitas uterina;
верхний трубный конец, extremitas tubaria;
задний свободный край, margo liber;
передний брыжеечный край, margo mesoоvaricus.
На этом крае находится желобовидное углубление – ворота яичника, hilum ovarii.
5)Гистологическое строение. Яичник образован мозговым веществом, medulla ovarii, состоящим из соединительной ткани – стромы яичника, stroma ovarii, содержащим кровеносные сосуды и нервы, и корковым веществом, cortex ovarii, со множеством фолликулов, в которых располагаются яйцеклетки. По мере роста, первичные фолликулы яичника, folliculus ovaricus primarius превращаются в зрелые везикулярные, folliculus ovaricus vesiculosus, которые также называются граафовыми пузырьками. Затем они лопаются, и зрелая яйцеклетка выходит на поверхность яичника. После овуляции на месте везикулярного фолликула образуется желтое тело, corpus luteum, которое впоследствии атрофируется, превращаясь в белое тело, corpus albicans. В случае оплодотворения желтое тело увеличивается и превращается в желтое тело беременности, corpus luteum graviditatis, выполняющее функции эндокринной железы.
6)Возрастные особенности. Яичник у новорожденных расположен высоко, за первый год жизни он опускается до своего конечного положения. В период полового созревания яичник увеличивается в размерах, появляется менструальный цикл, происходят изменения в фолликулах. Если не произошло оплодотворение яйцеклетки и имплантация плодного яйца в слизистую матки, то уровень прогестерона уменьшается и эндометрий отторгается, что называется менструацией.
7)Диагностика. Включает рентгенологическое исследование, УЗД, ЯМР, КТ, инструментальное исследование.
МАТКА, UTERUS / METRA / HISTERA
1)Функция. В матке происходит внутриутробное развитие и вынашивание плода.
2)Развитие. Из сросшихся дистальных частей парамезонефральных протоков.
3)Топография. Располагается в малом тазу в regio pubica. Перешеек находится на уровне IIIII крестцового позвонка. Расположена матка между прямой кишкой и мочевым пузырем. Орган находится в наклоненном вперед положении, так называемое положение anteflexio-anteversio благодаря чему шейка матки образует с телом тупой угол, открывающийся в сторону мочевого пузыря. При наполненном мочевом пузыре матка может подниматься, угол ее сглаживается, retroversio. Отклонение матки назад, при патологии- retroflexio. В своем положении матка фиксируется при помощи широких маточных связок, lig. lata uteri, направляющихся от ее боков к боковым стенкам таза, круглых маточных связок, ligg. teres uteri, идущих от углов дна матки через паховые каналы к подкожной клетчатке лобка, а также прямокишечно-маточными, lig. rectouterinum, лобково-
шейковыми, lig. pubocervicale и кардинальной, lig. cardinale связками.
75