Материал: Posobie_anatomii_po_2_modulyu
–поверхностная поперечная мышца промежности, m. transversus perinea superficialis непостоянная, располагается у заднего края мочеполовой диафрагмы, частично вплетается в лукович- но-губчатую мышцу и в мышцу, сжимающую задний проход.
К глубоким мышцам мочеполовой диафрагмы относятся:
–глубокая поперечная мышца промежности, m. transversus perinei profundus, точка начала мышцы располагается на седалищных буграх, откуда она направляется к срединной линии и объединяется с одноименной мышцей противоположной стороны, оканчиваясь в сухожильном центре, centrum perineale. Главное действие мышцы состоит в укреплении мочеполовой диафрагмы;
–сфинктер мочеиспускательного канала, m. sphincter urethrae. Парная мышца, окружает перепончатую часть мочеиспускательного канала, у мужчин срастается с предстательной железой, у женщин - с влагалищем;
- тазовая диафрагма. Глубокие мышцы:
–мышца, поднимающая задний проход, m. levator ani, является основой тазовой диафрагмы, поднимает тазовое дно, делая его упругим. Точка начала мышцы находится на внутренних поверхностях тазовых костей, откуда она по косой направляется вниз к срединной линии, где переплетается волокнами с одноименной мышцей противоположной стороны, окружая задний проход. Мышца тесно соприкасается с наружным сжимателем заднего прохода, а у женщин часть ее пучков участвует в образовании сжимателя влагалища;
–копчиковая мышца, m. coccygeus, которая дополняет мышечный слой тазовой диафрагмы в заднем отделе. Начинается от spina ichiadica и тазовой поверхности lig. sacrospinale, она идет, веерообразно расширяясь, медиально и прикрепляется к боковому краю копчика и верхушке крестца.
К поверхностным мышцам тазовой диафрагмы относятся одна – наружный, произвольный сжиматель заднего прохода, m. sphincter ani externus. Мышцы располагаются под кожей вокруг заднего прохода кнаружи от непроизвольного внутреннего сфинктера, m. sphincter ani internus, образованного мышечной оболочкой стенки прямой кишки.
Фасции промежности.
Выделяют три фасции промежности: поверхностную, тазовую и мочеполовую.
–поверхностная фасция промежности, fascia perinei superficialis является продолжением общей подкожной фасции и покрывает поверхностные мышцы мочеполовой диафрагмы.
–тазовая фасция, fascia pelvis является продолжением fascia iliaca в области малого таза. Она имеет париетальный и висцеральный листки. Париетальный листок образует две пластинки: верхнюю, которая покрывает верхнюю поверхность тазовой диафрагмы, fascia diafragmatis pelvis superior и нижнюю, покрывающую нижнюю поверхность тазовой диафрагм, fascia diafragmatis pelvis inferior. Обе эти фасции окружают мышцы дна таза.
–мочеполовая, fascia diafragmatis urogenitalis anterior et posterior - имеет так же две пластин-
ки, которые окружают глубокие мышцы мочеполовой диафрагмы.
Таким образом, мышцы и фасции промежности расположены послойно: фасция → глубокие мышцы → фасция → поверхностные мышцы → поверхностная фасция.
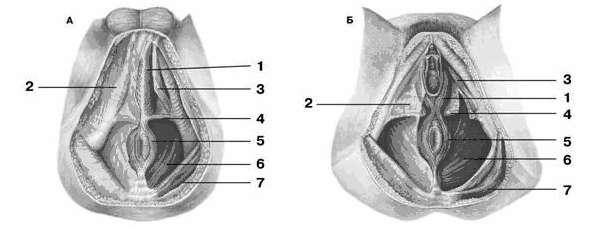
Рис. 45. Мышцы промежности (А – мужской; Б – женской):
1 – луковично-губчатая мышца; 2 – поверхностная фасция промежности; 3 – седалищно-пещеристая мышца; 4 – поверхностная поперечная мышца промежности; 5 – наружный сжиматель заднего прохода; 6 – мышца, поднимающая задний проход; 7 – большая ягодичная мышца.
81
5. ЭНДОКРИННАЯ СИСТЕМА
МОРФОЛОГИЧЕСКИЕ ПРИЗНАКИ ЭНДОКРИННЫХ ОРГАНОВ
Железы внутренней секреции различаются по своему строению и развитию, а также по химическому составу и действию выделяемых ими гормонов. Но все они имеют общие анатомофизиологические черты и обладают некоторыми общими свойствами:
1.По структуре они являются паренхиматозными органами.
2.Все они лишены выводных протоков.
3.Основной тканью почти всех желез внутренней секреции, определяющей их функцию, является железистый эпителий.
4.Эндокринные железы в, сравнении с их значением для организма, обладают относительно небольшой величиной.
5.Все эндокринные железы обладают широко развитой сетью кровеносных сосудов. Это обеспечивает быстрое поступление к ним необходимых веществ для биосинтеза гормонов. Также происходит отток крови, с которой осуществляется доставка гормонов к соответствующим органам. Кроме многочисленности кровеносных сосудов, можно отметить также особенности капиллярной сети. Капиллярная сеть этих желез состоит из очень расширенных капилляров, так называемых синусоидов. В синусоидах ток крови замедлен, чем обеспечивается долговременное и более тесное соприкосновение клеток данной железы с кровью, протекающей по ее сосудам.
6.Продукты секреции эндокринных желез носят общее название инкретов или гормонов, hormao – возбуждать. Они участвуют в регуляции и координации функций организма.
7.Железы внутренней секреции тесно связаны с нервной системой. Во-первых, железы получают богатую иннервацию со стороны вегетативной нервной системы. Во-вторых, секрет желез в свою очередь действует через кровь на нервные центры.
8.Эндокринные железы находятся в очень сложных взаимоотношениях между собой. Нарушение функций одной отражается на работе других, т.е. они взаимно влияют друг на друга.
9.Нарушение функции желез внутренней секреции является причиной заболеваний, называемых эндокринными. В одних случаях в основе этих заболеваний лежит избыточная продукция гормонов, гиперфункция железы, в других – недостаточность образования гормонов, гипофункция железы.
КЛАССИФИКАЦИЯ ЖЕЛЕЗ
Выделяют 3 группы желез:
1.Экзокринные, имеющие выводные протоки в полость:
-крупные железы полости рта;
-мелкие железы полости рта и желудочно-кишечного тракта;
-печень.
2.Эндокринные, не имеющие выводных протоков и выделяющие свой секрет непосредственно в кровь и лимфу:
-гипофиз;
-эпифиз;
-щитовидная железа;
-паращитовидные железы;
-надпочечники.
3.Смешанные, в которых одновременно присутствуют экзокринная и эндокринная части:
-поджелудочная железа;
-половые железы.
Таблица 3.
Классификация эндокринных желѐз по источникам развития
Происхождение желѐз из разных зачатков |
|
Эндокринные железы |
1.Энтодермально-бранхиогенные |
1. |
Щитовидная |
|
2. |
Паращитовидные |
|
3. |
Вилочковая |
2. Энтодермально-среднекишечные |
1.Эндокринная часть поджелудочной железы |
|
82
3. |
Мезодермально-межпочечные |
1.Корковое вещество надпочечников |
|
4. |
Мезодермально-мезенхимные |
1.Эндокринные элементы половых желѐз, яич- |
|
|
|
ко, яичник |
|
5.Эктодермально-неврогенные |
1. |
Нейрогипофиз |
|
|
|
2. |
Шишковидное тело |
|
|
3. |
Хромаффинные тела, параганглии |
|
|
4. |
Мозговое вещество надпочечников |
6. |
Эктодермально-ротовые |
1. Аденогипофиз |
|
Схема описания эндокринных органов.
Изучая строение органов эндокринной системы, надо пользоваться следующей схемой описания органа:
1.Названия органа, русское, латинское, греческое, синонимы.
2.Источник развития.
3.Топография органа, голотопия, скелетотопия, синтопия.
4.Анатомическое строение.
5.Гистологическое строение.
6.Функции органа.
7.Аномалии, гипо-, гиперфункция.
8.Кровоснабжение и венозный отток.
9.Лимфоотток.
10.Иннервация.
Среди желез внутренней секреции исключительно важную функцию выполняют гипофиз, эпифиз, щитовидная железа, паращитовидные железы и надпочечники. Другая группа желез наряду с секрецией гормонов, выполняет и иные функции. Так, поджелудочная железа вырабатывает пищеварительный сок, половые железы продуцируют половые клетки. Особое место занимает вилочковая железа. Хотя она и секретирует биологически активные вещества, однако, считается центральным органом иммуногенеза, т.к. играет существенную роль в иммунологических реакциях. Положение эндокринных желез в теле человека показано на рис.46.
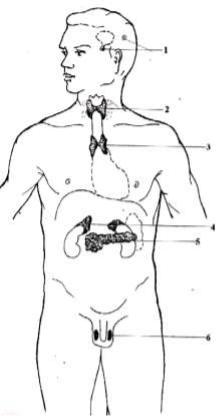
Рис. 46. Положение эндокринных желез в теле человека:
1 – гипофиз и эпифиз; 2 – щитовидная железа; 3 – вилочковая железа; 4 – надпочечники; 5 – панкреати- чес-кие островки; 6 – яичко.
83
ЩИТОВИДНАЯ ЖЕЛЕЗА, GLANDULA THYROIDEA
Источник развития. В процессе эмбриогенеза щитовидная железа развивается из вентральной стенки глоточного отдела передней кишки. К концу 4-й недели между первым и вторым глоточным карманом появляется зачаток в виде утолщения эпителия, щитовидный дивертикул, который вскоре подразделяется на 2 доли. Из них в будущем образуется правая и левая доли щитовидной железы, а нижняя часть зачатка, расположенная между дольками, превращается в перешеек. На 6-й неделе эпителиальный тяж отшнуровывается от глотки и перемещается в каудальном направлении, а его дистальная часть сохраняется между быстро растущими боковыми утолщениями, зачатки долей в виде перешейка и соединяет доли формирующейся железы.
Топография. Щитовидная железа находится в передней области шеи, рис.47.
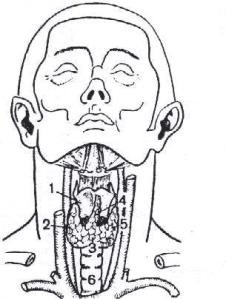
Рис. 47. Щитовидная железа:
1 – щитовидный хрящ; 2 – правая доля щитовидной железы; 5 – левая доля щитовидной железы; 3 – перешеек щитовидной железы; 4 – пирамидальная доля; 6 – трахея.
Перешеек располагается на уровне 2, 3 и 4 трахеальных полуколец, а боковые доли покрывают пластинки щитовидного хряща. Нижний край боковых долей достигает 5-6 трахеальных полуколец, верхний край - середины щитовидного хряща. По отношению к скелету железа располагается на уровне V шейного - II грудного позвонка, а непостоянная пирамидальная доля может достигать тела подъязычной кости. Внутренняя поверхность железы прилежит к гортани, трахее, а сзади доходит до пищевода. С наружной стороны к железе прилегает сосудисто-нервный пучок шеи, a. carotis communis, v.v. jugulares internae, n.n.vagi, n.n. laryngei recurrentes. Спереди железа покры-
та предтрахеальной пластинкой шейной фасции, грудино-подъязычной, грудинощитовидной и лопаточно-подъязычной мышцами; поверхностной пластинкой шейной фасции.
Анатомическое строение. Щитовидная железа - одна из самых крупных желез внутренней секреции. Она состоит из правой и левой долей, перешейка и пирамидальной доли. Форма и размеры железы изменчивы и зависят от кровенаполнения и функционального состояния. Чаще она имеет вид подковы, буквы «Н» или сидящей бабочки с расправленными крыльями. Щитовидная железа - темно-красного цвета, мягкой консистенции. Средние размеры у взрослого человека следующие: продольный размер каждой доли около 50 мм, поперечный размер железы 5060 мм, высота перешейка 5- 15 мм, масса составляет 0.05 % общей массы тела, в среднем 2530 гр., у новорожденного около 1 гр.. Боковые доли, lobus sinister et lobus dexter, овальной формы, с расширенным основанием и заостренной верхушкой. Различают наружную или переднелатеральную поверхность и внутреннюю или заднеемедиальную поверхность каждой доли. Перешеек, istmus glandulae thyroidea, соединяет доли спереди. В трети случаев от него отходит вверх длинный узкий отросток - пирамидальная доля, lobus pyramidalis. Щитовидная железа покрыта двумя капсулами. Одна - наружна, собственное фасциальное влагалище состоит из соединительной ткани и происходит из предтрахеальной пластинки шейной фасции. Другая - внутренняя, собственная
84
оболочка железы или еще ее называют собственной фасцией фиброзной капсулы. Наружная и внутренняя капсулы слабо связаны между собой за счет рыхлой клетчатки, содержащей сосуды и нервы. Фиксация железы осуществляется за счет связок следующих от наружной капсулы к перстневидному хрящу и трахее, благодаря чему в момент глотания происходит смещение железы вместе с гортанью и трахеей.
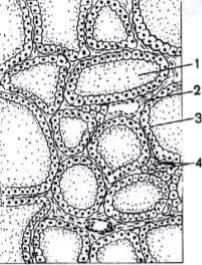
Рис. 48. Микроскопическое строение щитовидной железы:
1 – фолликул; 2 – кровеносный сосуд; 3 – фолликулярные клетки, эпителий фолликулов; 4 – околофолликулярные клетки.
Гистологическое строение. Тонкая фиброзно-эластическая внутренняя капсула отдает внутрь железы перегородки - трабекулы, в толще которых проходят. нервы, кровеносные и лимфатические сосуды. Эти перегородки многократно делятся и образуют строму железы, состоящую из коллагеновых и эластических волокон. Паренхима железы построена из фолликулов, замкнутых пузырьков, заполненных продуктами секреции - коллоидом. Коллоид - густая масса, обладающая высокой гормональной активностью и содержащая 95% йода находящегося в железе. Вырабатывается коллоид эпителиальными клетками, образующими стенку фолликула. Фолликул является структурно-функциональной единицей щитовидной железы. Их количество около 30 млн.
Фолликулы имеют округлую или овальную форму, стенки которого состоят из одного слоя эпителиальных клеток, тироцитов, лежащих на базальной мембране. Группа из 20-40 фолликулов вместе с междольковой соединительной тканью, сетью кровеносных и лимфатических сосудов составляют дольку железы, отделяющимися друг от друга названными выше соединительнотканными перегородками.
Функция. Активность щитовидной железы регулируется тиреотропным гормоном, секретируемым гипофизом. Основные гормоны щитовидной железы - тироксин, тетрайодтиронин и трийодтиронин, которые в совокупности называются тиреоглобулином. Фолликулярные клетки железы обладают уникальным свойством захватывать из крови йод. В норме железа поглощает около 50 % поступающего в организм йода, который быстро используется для синтеза тиреоидных гормонов. Основная функция этих гормонов - стимуляция окислительных процессов в клетке. Гормоны щитовидной железы регулируют процессы роста и развития, все виды обмена, влияют на нервную систему, сердце и половые железы. Другие клетки щитовидной железы, названные парафолликулярными, вырабатывают гормон тирокальцитонин, регулирующий обмен кальция в организме и являющийся антагонистом гормона паращитовидных желез, рис.49. Этот гормон снижает концентрацию кальция в крови, если она превышает нормальный уровень и способствует усвоению кальция костной тканью. Гормон не попадает в просвет фолликулов. Незначительные его дозы, введенные в организм, вызывают быстрое понижение уровня кальция в крови, с одновременным понижением уровня фосфора.
Аномалии развития, гипо-, гиперфункция. Нарушение функции щитовидной железы выражается либо снижением, либо усилением секреции гормонов. В первом случае, при гипофункции щитовидной железы, гипотиреозе в результате дефицита тиреоидных гормонов у детей раннего возраста развивается кретинизм - заболевание, проявляющееся задержкой роста, полового и психического развития, вплоть до слабоумия, нарушением развития костной системы. Гипотиреоз у
85