Материал: Posobie_anatomii_po_2_modulyu
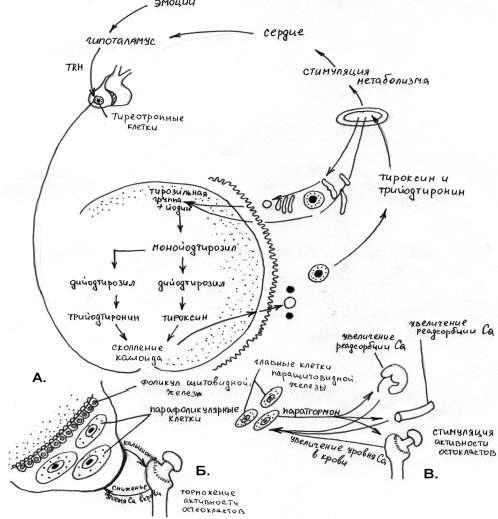
взрослых вызывает микседему, слизистый отек. Это заболевание проявляется снижением основного обмена, нарушением белкового обмена и выраженным отеком тканей.
При гиперфункции щитовидной железы, гипертиреозе, в результате избытка тироксина и трийодтиронинарезко усиливаются обменные процессы, сопровождающиеся дополнительным выделением тепла, наблюдается клиника диффузного токсического зоба, син. Базедова болезнь - тиреотоксический зоб с экзофтальмом, пучеглазием, сопровождающийся уменьшением массы тела, слабостью в мышцах рук и ног, дрожанием конечностей, похуданием, увеличением частоты сердечных сокращений, повышенной раздражительностью и др. Встречаются случаи отсутствия перешейка, асимметрии развития долей, отсутствия одной из половин железы, которые объясняются недоразвитием какого-либо из зачатков. К числу аномалий развития может относиться эпителиальный тяж, который располагается между железой и местом ее закладки на корне языка. Оставшийся после рождения эпителиальный тяж называется щитоязычным протоком, ductus thyroglossus. Он может оставаться полностью или частично. К врожденным аномалиям относятся аплазия, гипоплазия, эктопия железы.
Рис. 49. А. Механизм секреции тироксина фолликулярными клетками. Б. Функция кальцитонина. В. Функция парагормона.
Кровоснабжение и венозный отток. Кровоснабжение щитовидной железы осуществляется за счет правой и левой верхних щитовидных артерий, a.thyroidea superior, ветви a. carotis externa,
правой и левой нижних щитовидных артерий a.thyroidea inferior, ветви truncus thyrocervicalis из a. subclavia и, иногда, непарной низшей щитовидной артерии, a. throyidea ima, отходящей либо от плечеголовного ствола, либо от подключичной артерии, а иногда от дуги аорты. Из вещества железы кровь собирается в венозное сплетение, расположенное под ее наружной капсулой. Для щитовидной железы характерно наличие обилия путей венозного оттока крови. Через верхнюю и среднюю щитовидные вены, vv. thyroideae superior et mediae, правую и левую кровь оттекает во
86
внутреннюю яремную вену соответствующей стороны, а через нижнюю щитовидную вену, vv. thyroidea inferior - в левую плечеголовную вену.
Лимфоотток. Лимфатические сосуды железы довольно многочисленны. Капилляры и мелкие сосуды лежат соответственно между фолликулами. Более крупные лимфатические сосуды следуют вдоль артерий и несут лимфу в глубокие шейные, пред- и паратрахеальные лимфатические узлы. Далее лимфа оттекает в яремные стволы, которые впадают либо в грудной, либо в правый лимфатический проток, в зависимости от стороны.
Иннервация. Центром симпатической иннервации щитовидной железы является nucleus intermediolateralis верхних шейных сегментов спинного мозга, преганглионарные волокна достигают шейных узлов правого и левого симпатических стволов, преимущественно среднего шейного узла, постганглионарные волокна достигают железы по сосудам. Нервные импульсы, проходящие по симпатическим волокнам, повышают функциональную активность железы. Источником парасимпатической иннервации щитовидной железы является nucl.dorsalis n. vagi, преганглионарные волокна достигают органных узлов по ветвям блуждающего нерва, а именно, n. laryngeus superior et reccurens. Проходящие по ним импульсы угнетают функциональную активность железы. Афферентные волокна в железе следуют от шейных спинномозговых узлов.
ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ, GLANDULAE PARATHYROIDEA
Син.: эпителиальные тельца, околощитовидные железы.
Источник развития. Паращитовидные железы развиваются из эпителия 3-й и 4-й пар жаберных карманов, глоточных мешков. Их зачатки появляются между 3-й и 4-й неделями эмбрионального развития. На концах 3-й пары жаберных карманов появляется по дорсальному выросту, которые вскоре обособляются и сильно смещаются каудально, дифференцируясь в нижние паращитовидные железы. Верхняя пара паращитовидных желез развивается из 4-й пары жаберных карманов.
Топография. Паращитовидные железы представляют собой парные образования, расположенные в области шеи позади щитовидной железы. Их количество колеблется от 2 до 6, чаще желез 4, две верхние и две нижние. Располагаются железы в рыхлой соединительной клетчатке, отделяющей внутреннюю, собственную и наружную, фасциальную капсулы щитовидной железы. Верхняя пара примыкает сзади к долям щитовидной железы, вблизи их верхушки, приблизительно на уровне дуги перстневидного хряща. Нижняя пара находится между трахеей и долями щитовидной железы, вблизи их оснований. Редко паращитовидные железы находятся непосредственно в паренхиме щитовидной железы.
Анатомическое строение. Паращитовидные железы - две верхние и две нижние - представляют собой небольшие образования величиной с рисовое зернышко, залегающие позади долей щитовидной железы, имеющие округлую или овоидную форму, рис.50.А. Число их варьирует: в 50% - две, в 50% - четыре, постоянна обычно верхняя пара. Средние размеры: длина – 4-5 мм, толщина – 2-3 мм, масса - 0,2-0,5 гр. Нижние паращитовидные железы обычно крупнее верхних. Паращитовидные железы отличаются от щитовидной железы более светлой окраской, у детей бледно-розоватые, у взрослых - желто-коричневые и более плотной консистенцией. Подобно всем железам, паращитовидные железы имеют тонкую соединительнотканную капсулу, от которой вглубь капсулы отходят перегородки, делящие ткань железы на группы клеток, однако четкого разграничения на дольки нет.
87
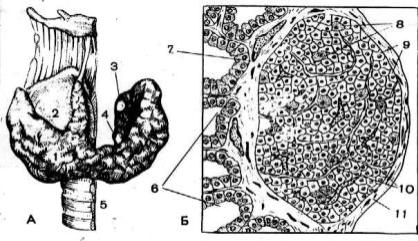
Рис. 50. Паращитовидные и щитовидная железы, схема.
А. Расположение паращитовидных желез на задней поверхности щитовидной железы: 1 - щитовидная железа; 2 - щитовидный хрящ; 3- верхняя паращитовидная железа; 4 - нижняя паращитовидная железа; 5- трахея.
Б. Микроскопическое строение паращитовидной железы, сагиттальный разрез: 6 - фолликулы щитовидной железы; 7 - паращитовидная железа; 8 - оксифильные клетки; 9- главные клетки; 10 -капилляры; 11 – капсула.
88
Гистологическое строение. Паращитовидные железы, как и щитовидная железа, на разрезе представлена фолликулами, рис.50, Б, но содержащийся в их просвете коллоид беден йодом. Паренхима железы состоит из плотной массы эпителиальных клеток, паратиреоцитов: главных и ацидофильных. Отсюда их названия «эпителиальные тельца». Ацидофильные клетки представляют собой стареющие главные клетки. Среди главных клеток, подразделяющихся на светлые и темные, наиболее активными в функциональном отношении являются светлые клетки. В настоящее время считают, что оба вида клеток, по существу, одни и те же клетки на разных этапах развития.
Функция. В 1926 г. был выделен гормон паращитовидной железы – паратгормон, продуцирующийся главными клетками. Паратгормон регулирует уровень кальция и, опосредованно, фосфора в крови. В организме роль кальция и фосфора довольно велика и разнообразна. Кальций влияет на проницаемость клеточных мембран, возбудимость, свертываемость крови и многие другие процессы. Не менее важен и фосфор, входящий в состав многих ферментов, фосфолипидов, нуклеопротеинов, участвующих в поддержании кислотно-щелочного равновесия и обмена веществ. Действие паратгормона на кости: вызывает увеличение количества остеокластов и повышение их метаболической активности; стимулирует метаболическую активность остеоцитов; подавляет образование костной ткани остеобластами. Действие паратгормона на почки: повышает реабсорбцию кальция и уменьшает реабсорбцию фосфатов в извитых канальцах. Действие паратгормона на кишечник: повышает всасывание кальция.
Аномалии, гипо- и гиперфункция. В результате дефицита паратгормона, гипопаратиреозе у больных возникает судорожное сокращение скелетной мускулатуры, непосредственной причиной которой является снижение уровня кальция в крови. При гипопаратиреозе у детей, с врожденной недостаточностью паращитовидных желез нарушается рост костей, и наблюдаются длительные судороги определенных групп мышц.
Гиперпаратиреоз вызывается злокачественными опухолями паращитовидных желез. В результате избытка паратгормона развивается болезнь Реклинхгаузена, проявляющаяся, преимущественно, в поражении скелета и почек.
Кроме того, избыток паратгормона вызывает первичные изменения в костях, за счет активации остеокластов, разрушающих костную ткань с высвобождением кальция. Падение уровня кальция в крови, недостаток кальция в пищевом рационе, незлокачественная опухоль паращитовидной железы, рахит вызывает повышенную секрецию паратгормона, что в свою очередь повышает активность остеокластов. В результате чего, уровень кальция в крови повышается, но кости становятся хрупкими. Отмечается нарушение углеводного обмена в костях. Развивается почечная недостаточность. Больные жалуются на боли в костях, слабость, преждевременное выпадение зубов, резкое похудание.
Кровоснабжение и венозный отток. Главным источником кровоснабжения паращитовидных желез являются верхние и нижние щитовидные артерии, aa.thyroideae superior et inferior, иногда артерии пищевода и трахеи. В веществе железы артерии многократно разветвляются, следуя вдоль прослоек соединительной ткани, и образуют широкие синусоидные капилляры. Отток крови от паращитовидных желез осуществляется в венозное сплетение щитовидной железы или в вены трахеи и пищевода.
Лимфоотток. Отток лимфы от желез происходит так же, как и от щитовидной железы. Иннервация. Источники иннервации одинаковы с источниками иннервации щитовидной же-
лезы.
ВИЛОЧКОВАЯ ЖЕЛЕЗА, THYMUS
Син.: тимус, зобная железа.
Функция. Поступающие с током крови из красного костного мозга стволовые клетки в вилочковой железе преобразуются в Т-лимфоциты - один из двух видов циркулирующих в крови лимфоцитов. В дальнейшем Т-лимфоциты поступают в лимфу и кровь, заселяя тимусзависимые зоны периферических органов иммунной системы, селезенки, лимфатических узлов. Таким образом, Т - лимфоциты проходят первичную дифференцировку в корковом веществе тимуса и становятся иммунологически активными. Дифференцировка Т- лимфоцитов возможна под влиянием гуморального фактора - тимусного гормона, вырабатываемого эпителиальными клетками мозгового вещества тимуса. По данным последних исследований тимусный гормон состоит из тимозина, Т - активина, тимогена, тимарина и некоторых других биологически активных веществ. Эти гормоны яв-
89
ляются стимуляторами иммунных процессов. Кроме того, в тимусе вырабатывается фактор роста и инсулиноподобный гормон, понижающий содержание сахара в крови.
ЭНДОКРИННАЯ ЧАСТЬ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ,
PARS ENDOCRINA PANCREATIS
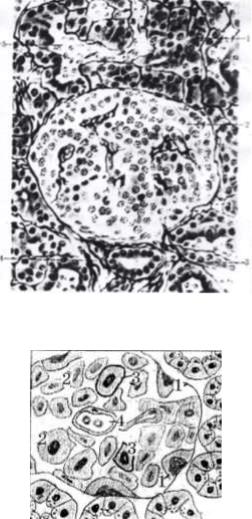
Внутрисекреторная часть поджелудочной железы представлена панкреатическими островками, островками Лангерганса, сосредоточенные в основном в области хвоста железы. Они сильно варьируют по форме, размерам и численности. Чаще всего островки имеют округлую форму, рис.51., диаметр 100200 мкм, общий объем их в железе от 1 до 2 млн., хотя их общее число не превышает 3% всей железы.
Гистологическое строение. По строению и некоторым гистологическим показателям все клетки, образующие островки, инсулоциты, подразделяются на несколько групп. При микроскопическом исследовании панкреатических островков можно выделить несколько типов клеток, рис. 52: α-клетки – угловатой формы, с крупным светлым ядром, расположенные на периферии островка. Их относительно немного - 20-25 % от всей массы инсулярного аппарата. β-клетки – наиболее многочисленны, 70-75 %, занимают центральную часть островка. Кроме α- и β клеток существует ряд других гормонально активных клеток, например, σ- клетки – на их долю приходится 5-8 % клеточного состава островков, и РР-клетки – 2-5 %.
Рис. 51. Срез поджелудочной железы человека:
1 – внешнесекреторные концевые отделы; 2 – внутрисекреторные концевые отделы; 3 – междольковая соединительнотканная перегородка; 4 – междольковый выводной проток; 5 – секрет в протоке железы.
Рис. 52. Клеточный состав поджелудочных островков:
1 – α-клетки; 2 – β-клетки; 3 – σ-клетки; 4 – РР-клетки.
Функция. Внутрисекреторная деятельность поджелудочной железы заключается в выработке двух основных гормонов, участвующих в метаболизме углеводов, но обладающих антагонистическим действием. β-клетки синтезируют инсулин – единственный гормон в организме, снижающий концентрацию углеводов в крови, уровень сахара в крови в норме составляет 80-120 мг%, путем
90