Материал: 15. Хирургическая инфекция
неотложной хирургии. Оно должно быть комплексным. В ранних стадиях заболевания применяется консервативное лечение (тепло, теплые ромашковые микроклизмы, физиолечебные процедуры, антибиотики). Возможности консервативного лечения значительно ограничиваются особенностями локализации патологического процесса, а также видом возбудителей инфекции, обладающих высокой вирулентностью.
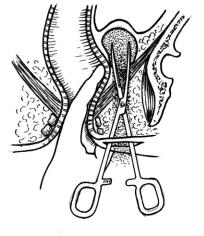
Рис. 44. Схема операции вскрытия
пельвиоректального абсцесса
При появлении клинических признаков прогрессирования воспалительного процесса, а тем более при установлении фазы абсцедирования показано оперативное лечение. Цель его – вскрыть полость гнойника, дренировать ее
(рис. 44).
Воспалительный процесс при парапроктите иногда рецидивирует, принимая хроническое течение. Вследствие появления глубоких некротических очагов нередко развиваются свищи, которые часто соединяются с просветом кишки и требуют оперативного лечения.
143
ДИАГНОСТИКА И ЛЕЧЕНИЕ ОСТРОГО ЛАКТАЦИОННОГО МАСТИТА
Лактационный мастит – воспалительный процесс в паренхиме или соединительной ткани молочной железы, возникающий в период кормления ребенка. Чаще всего он развивается в первую неделю кормления. Возбудителем инфекции в 80% случаев является золотистый стафилококк.
Благоприятным условием для развития инфекции является недостаточно полное опорожнение молочной железы в период лактации.
Различают два пути проникновения инфекций в ткань молочной железы: лактогенный – через сосок и молочные ходы и лимфогенный – по лимфатическим путям с поверхности кожи и альвеолы. Исключительно редко наблюдается гематогенный путь инфицирования молочной железы.
Входными воротами для инфекции могут быть трещины сосков, мацерация кожи в области ареолы, пиодермии кожи, обусловленные потертостью ее, ссадины и расчесы кожи.
В профилактике лактационного мастита важную роль играет специальная подготовка сосков женщины в предродовом периоде, которая включает гигиенические, механические, физиотерапевтические и антисептические методы.
Различают две формы острого лактационного мастита: серозную и гнойную.
Острый серозный лактационный мастит развива-
ется на фоне задержки оттока молока, что приводит к набуханию отдельных участков молочной железы. Присоединение инфекции проявляется ощущением боли и возникновением болезненного уплотнения, занимающего более или менее значительные участки молочной железы. Температура тела быстро повышается до 38 – 39°С. При дальнейшем распространении воспалительного процесса появляется гипе-
144
ремия кожи над зоной расположения инфильтрата. Ухудшается общее состояние. Отмечаются слабость, общее недомогание, озноб, бессонница, в некоторых случаях обнаруживается увеличение регионарных подмышечных лимфоузлов.
Л е ч е н и е серозной формы мастита проводится по принципу лечения инфильтративной фазы воспаления – консервативными методами. Обязательным является максимальное опорожнение молочной железы путем сцеживания молока. Применяются тепловые процедуры: согревающий компресс, физиотерапевтические процедуры (УФО, УВЧ). Если инфильтрат плохо рассасывается, рекомендуется введение 0,25% раствора новокаина в ретромаммарное пространство (новокаиновая блокада по А.В.Вишневскому). При стойкой высокой температуре назначаются антибиотики широкого спектра действия. Применение холода не рекомендуется, так как это приводит к образованию в молочной железе плотных нерассасывающихся инфильтратов, вызывающих снижение функции молочной железы.
Для регуляции лактации променяют парлодел – стимулятор дофаминовых рецепторов, подавляющий секрецию пролактина. После отмены препарата лактация может восстановиться.
Своевременно начатое консервативное лечение, как правило, приводит к выздоровлению, однако нередко серозная форма воспаления переходит в гнойную форму.
Острый гнойный лактационный мастит имеет сле-
дующие виды: интерстициальный, паренхиматозный, субареолярный абсцесс, премаммарный (подкожный) абсцесс, ретромаммарный мастит (рис. 45).
При интерстициальном мастите образуются множественные, часто обособленные гнойники в междольковой соединительной ткани. Для паренхиматозного мастита характерным является гнойное расплавление ткани железы, скопление гноя с образованием полостей. При ретромаммарном
145
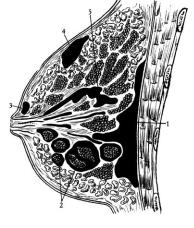
мастите гнойник локализуется позади молочной железы, отслаивая ее от поверхностной фасции большой грудной мышцы.
Рис. 45. Расположение гнойников при остром
мастите:
1 – ретромаммарное; 2 – интерстициальное; 3 – субареолярное; 4 – премаммарное; 5 – паренхиматозное
В некоторых случаях развиваются поверхностно расположенные гнойники, которые образуются на месте мелких воспалительных очажков кожи, локализуются в подкожной клетчатке и не распространяются на паренхиму железы – премаммарный и субареолярный абсцессы.
Диагностика гнойного мастита основывается на обнаружении в ткани молочной железы ограниченной припухлости с местной гиперемией кожи и отчетливым симптомом флюктуации.
Общее состояние больной при гнойном мастите тяжелое. Ее беспокоят сильные боли в молочной железе, температура тела достигает 39-40°С, выражены симптомы общей интоксикации.
Л е ч е н и е гнойного лактационного мастита считается одной из трудных задач в разделе гнойной хирургии. Слож-
146
ность лечения таких больных обусловлена тем, что в отделение гнойной хирургической инфекции не может быть госпитализирован ребенок, что нарушает нормальный режим кормления и еще больше увеличивает застойные явления в молочных железах. Сцеживание же молока самой больной производится, как правило, неполноценно. Все это приводит к тому, что в ряде случаев приходится преждевременно прекращать лактационную функцию, что наносит ущерб и матери и ребенку.
Решающая роль в лечении гнойного мастита принадлежит своевременно выполняемой операции, которую надо проводить под наркозом. Радиальным (чтобы не повредить крупные кровеносные сосуды и молочные ходы железы) разрезом достаточной длины через зону припухлости и участка размягчения ткани производится вскрытие полости гнойника (рис. 46). После этого пальцем обследуется полость гнойника и разъединяются все имеющиеся между гнойниками соединительнотканные перемычки, с тем чтобы получилась единая полость. Эта полость промывается раствором перекиси водорода, обрабатывается спиртом и заполняется марлевым дренажем, пропитанным мазью левомеколь. Если после операции нет признаков задержки гноя (температура снижается, боли уменьшаются, улучшается общее состояние больной), смена дренажей должна производиться не ранее 4-5-го дня. За это время появляются грануляции в области дна и краев раны, отграничивающие гнойную полость. В тех случаях, когда состояние больной не улучшается, смена дренажей должна производиться раньше.
При вскрытии гнойника зона ареолы не должна повреждаться и разрез следует начинать на расстоянии 2-3 см от нее. Грубые манипуляции в зоне ареолы приводят к
нарушению целостности главных молочных ходов и образованию молочных свищей.
147