Материал: 15. Хирургическая инфекция
Л е ч е н и е лимфангиита должно начинаться с воздействия на первичный воспалительный очаг, которое определяется фазой развития воспалительного процесса. Воспалительный процесс в лимфатических сосудах требует консервативного лечения: покой, согревающие компрессы, приподнятое положение конечности, применение антибиотиков. При развитии абсцесса или флегмоны лечение проводится по общим правилам – использование хирургического метода.
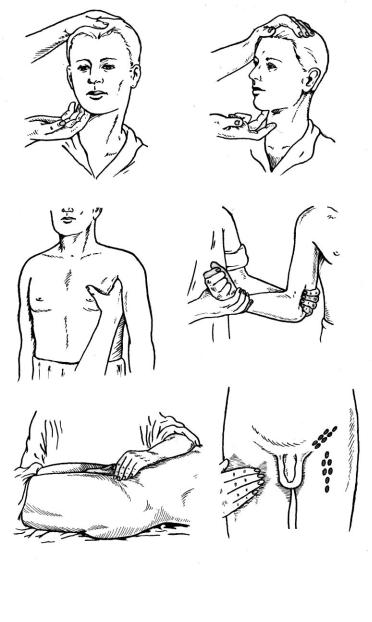
Лимфаденит (lymphadenitis) – острое воспаление лимфатических узлов ˗ является следствием острого воспалительного процесса. Воспаление лимфатических узлов бывает серозным, гнойным, что клинически выражается в отеке, припухлости или некротическигнойном расплавлении лимфоузла. Лимфатические узлы становятся увеличенными в размере и болезненными при пальпации. Области пальпации лимфатических узлов представлены на рис. 42.
Прогрессирующий воспалительный процесс в лимфатическом узле переходит в окружающие узлы ткани, в результате развивается периаденит и узлы спаиваются с жировой клетчаткой и кожей. При развитии острого гнойного воспаления может произойти некроз ткани лимфоузла с последующим развитием абсцесса. Кожа в зоне расположения воспаленных лимфоузлов становится гиперемиированной, отечной.
Общие симптомы интоксикации выражены нерезко, так как быстро наступает блокада лимфатических путей и токсины не выходят за их пределы. При лимфаденитах стрептококкового происхождения чаще развивается некроз лимфоузлов, что сопровождается явлениями общей интоксикации.
Лечение лимфаденита зависит от формы воспаления. При легком серозном воспалении рекомендуются покой, тепло, местная или общая антибиотикотерапия. При гнойных лимфаденитах показано оперативное лечение – вскрытие полости образовавшегося абсцесса, удаление некротизирован-
133
а |
б |
|
|
г
в
е
д
Рис. 42. Пальпация лимфатических узлов:
а– подчелюстных; б – подбородочных; в – подмышечных;
г– плечевых; д – паховых; е – бедренных
134
ных тканей, дренирование гнойной полости. После этого проводится общая антибиотикотерапия.
Обязательным условием для лечения лимфаденита является устранение первичного очага инфекции. В противном случае никакого эффекта от лечения не наступит.
Аденофлегмона – гнойное расплавление ткани лимфатического узла с переходом процесса на окружающую жировую клетчатку.
В клинической практике чаще встречается аденофлегмона шеи. Этому способствуют источники инфекции на волосистой части головы, в полости рта, носоглотке. Развитию воспалительных процессов способствует широкая сеть лимфатических сосудов и узлов, а также особенности строения фасциальных листков и клетчатки шеи.
Большое значение в развитии аденофлегмон шеи имеют подбородочные лимфатические узлы, связанные с подчелюстными и глубокими шейными лимфатическими узлами.
Возбудителями флегмон шеи являются стафилококки и стрептококки.
Клиническая картина. В начале заболевания припухлость тканей в области локализации очага воспаления плотная, иногда слегка бугристая. Поскольку патологический очаг расположен глубоко под мышцей, кожа над ним сначала не изменена и имеет обычную окраску. В начальных стадиях нет отека.
При поверхностной подчелюстной аденофлегмоне есть местные признаки воспаления в подбородочной области: ограниченная краснота, припухлость, болезненность. При глубокой подчелюстной флегмоне (флегмона дна полости рта, ангина Людвига) заболевание начинается бурно, сопровождается выраженным диффузным отёком дна полости рта и подчелюстной области, резкой болезненностью, усиливающейся при жевании и глотании, слюнотечением, тризмом жевательной мускулатуры и затруднённым дыханием. При больших размерах гнойного очага и его поверхностном рас-
135
положении отчётливо определяется симптом флюктуации. Раннее применение антибиотикотерапии способствует
тому, что воспалительный процесс в лимфатических узлах не достигает стадии абсцедирования и имеет тенденцию к обратному развитию.
Наступающее при дальнейшем прогрессировании процесса гнойное расплавление сопровождается изменением конфигурации воспалительного инфильтрата ˗ контуры его сглаживаются и становятся более расплывчатыми, появляется симптом размягчения тканей (флюктуация).
Лечение с самого начала должно включать все современные методы борьбы с острой гнойной инфекцией. Прежде всего следует создать покой – как общий, так и в области воспалительного очага (постельный режим), назначают инъекции антибиотиков.
В ранних стадиях заболевания (стадия серозного отёка) целесообразно местное использование холода, можно применить диадинамофорез протеолитических ферментов.
Сочетание всех перечисленных мер может вызвать обрат-ное развитие воспалительного процесса: снижается температура тела, исчезает отек, стихают боли, улучшается общее самочувствие. При нарастании указанных симптомов следует думать о прогрессировании процесса, перехода его в стадию гнойного расплавления, что диктует необходимость оперативного вмешательства.
Выполняя операцию нужно строго руководствоваться топографоанатомическими соотношениями органов шеи и локализации гнойника. Место разреза должно соответствовать участку наибольшего размягчения тканей инфильтрата. Осторожное послойное рассечение тканей предотвращает возможность повреждения важных образований (сосудов и нервов)
Все операции вскрытия флегмон шеи необходимо выполнять под наркозом и заканчивать введением в полость гнойников полихлорвиниловых дренажей.
136
ДИАГНОСТИКА И ЛЕЧЕНИЕ ОСТРОГО ТРОМБОФЛЕБИТА
Тромбофлебит (trombophlebitis) – острое воспаление стенки вены (phlebitis) с образованием тромба в ее просвете. Причиной возникновения флебита является внедрение микробного фактора в стенку вены.
Развитию флебита способствуют расширение просвета вены (варикозное расширение вен), нарушение венозного кровотока (венозный застой), повреждение стенки вены или окололежащих тканей с развитием инфекции в них. Возбудителем флебита чаще оказываются гноеродные микробы.
Чаще всего флебит развивается в результате перехода воспалительного процесса из очага воспаления на стенку расположенного в зоне очага венозного сосуда. Флебит может развиться и при прямом попадании инфекции в стенку сосуда при венепункции, когда нарушаются правила асептики. Реже инфекция в стенку вены внедряется гематогенным путем.
Развивающийся в стенке вены воспалительный процесс приводит к появлению трофических расстройств в ней. Одновременно замедляется скорость кровотока на участке вены, стенка которой поражена воспалительным процессом. Оба эти фактора способствуют процессу тромбообразования, особенно когда к этому предрасполагают изменения свертывающей системы крови.
К л и н и ч е с к а я к а р т и н а . Различают флебиты и тромбофлебиты поверхностно и глубоко расположенных венозных сосудов.
При простом поверхностном флебите появляются небольшая припухлость и болезненность по ходу воспаленной вены. На коже по ходу вены можно обнаружить заметное покраснение в виде полосы. Конечность становится несколько отечной. Повышается температура тела. При образовании в вене тромба он прощупывается в виде плотного болез-
137