Материал: Язык зеркало организма
ЗАБОЛЕВАНИЯ ЯЗЫКА ИНФЕКЦИОННОЙ (ВИРУСНОЙ, ГРИБКОВОЙ, БАКТЕРИАЛЬНОЙ) ЭТИОЛОГИИ
высыпания, |
напоминающие |
творожистые |
массы |
|
|
|
|
|||||
или беловато-серые легко снимающиеся плёнки. |
|
|
|
|
||||||||
В |
тяжёлых, запущенных |
|
случаях |
|
|
|
|
|
||||
становятся более плотными, удаляются с трудом, |
|
|
|
|
||||||||
обнажая |
|
эрозированную |
|
|
|
|
|
|
||||
поверхность. |
|
|
|
|
|
|
|
|
|
|
||
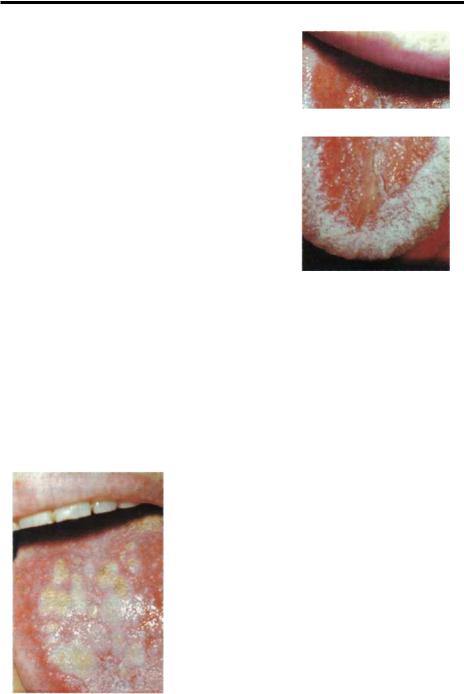
Острый атрофический кандидоз (рис.3-2) |
|
|
|
|
||||||||
может возникать как дальнейшая трансформация |
|
|
|
|
||||||||
вышеописанной |
формы |
|
или |
|
|
|
|
|
||||
первично при сенсибилизации к грибу. Его от- |
|
|
|
|
||||||||
личает сухость и яркая гиперемия слизистой |
|
|
|
|
||||||||
оболочки, |
типичная |
сильная |
|
болезненность. |
|
|
|
|
||||
Налётов очень мало, они сохраняются лишь в |
|
|
|
|
||||||||
глубоких складках. |
|
|
|
|
|
|
|
|
|
|||
Хронический |
гиперпластический |
кандидоз |
|
|
|
|
||||||
(рис.3-3) характеризуется появлением на |
гипе- |
|
|
|
|
|||||||
ремированной слизистой оболочке крупных белыхРис.3-2: Острый атро- |
|
|
||||||||||
папул, |
которые |
могут |
сливаться |
в бляшки, по фический кандидоз |
|
|
||||||
форме |
напоминая плоскую |
лейкоплакию. При (эритематоз языка). |
|
|
||||||||
поскабливании |
налёт |
снимается |
лишь частично. На языке поражается |
|||||||||
область, типичная для ромбовидного глоссита, и в ряде случаев выглядит как |
||||||||||||
папиллярная гиперплазия. Такое поражение должно рассматриваться как |
||||||||||||
преканкрозное состояние. |
|
|
|
|
|
|
|
|
||||
Хронический атрофический кандидоз, в отличие от аналогичной острой |
||||||||||||
формы, встречающейся на языке, почти всегда локализуется на протезном ложе |
||||||||||||
(повторяя его формы). Клинически проявляется гиперемией и сухостью сли- |
||||||||||||
зистой оболочки, единичными белыми точками налёта. |
|
|
|
|
||||||||
|
|
|
|
|
|
|
Наиболее частыми локализациями пато- |
|||||
|
|
|
|
процесса на языке являются дорсальная и- бо |
||||||||
|
|
|
|
ковые поверхности, реже - вентральные участки. |
||||||||
|
|
|
|
Однако, |
кандидозные |
элементы |
можно |
|||||
|
|
|
|
наблюдать на всех поверхностях языка. В процессе |
||||||||
|
|
|
|
развития заболевания нередко имеются отёчность |
||||||||
|
|
|
|
(увеличение языка, наличие отпечатков зубов), |
||||||||
|
|
|
|
затруднённый приём пищи. Общими симптомами |
||||||||
|
|
|
|
могут |
|
быть |
признаки, характерные |
|
для |
|||
|
|
|
|
дисбактериоза желудочно-кишечного тракта. |
|
|
||||||
|
|
|
|
|
Е.К.Трофимова (1995) выделяет |
следующие |
||||||
|
|
|
|
варианты |
кандидозного глоссита: 1) |
эрозивная |
||||||
|
|
|
|
форма |
- |
гиперемированная |
отёчная |
слизистая |
||||
|
|
|
|
оболочка спинки языка покрыта |
|
|
|
|||||
|
|
|
|
Рис |
3-3" Хронический рыхлым, легко |
|||||||
снимающимся, |
|
|
|
|
с |
|
|
|
|
образованием |
||
гиперпластический эрозий налётом серовато-белого цвета, 2) ин- |
||||||||||||
кандидоз я*"и; |
|
|
фильтративная форма - язык гиперемирован, |
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
ГЛАВА 3
|
отёчен, его боковые поверхности покрыты труд- |
||||||||
|
но снимающимся |
налётом |
наподобие |
тонких |
|||||
|
плёнок, |
сосочки |
|
атрофированы, 3) эритематоз-ная |
|||||
|
форма - язык отёчен, ярко гиперемирован, покрыт |
||||||||
|
пенистым, вязким, легко снимающимся налётом, 4) |
||||||||
|
десквамативная форма - на спинке языка участки |
||||||||
|
десквамации эпителия, чувствительные к любым |
||||||||
|
раздражителям, окружённые серовато-белым или |
||||||||
|
тёмно-жёлтым |
|
трудно |
снимающимся |
налётом. |
||||
|
(Рис.3-4). |
|
|
|
|
|
|
|
|
|
Следует указать на возможность развития |
||||||||
|
гранулематозного |
|
|
хронического кандидоза, |
|||||
|
развивающегося |
чаще |
на |
фоне |
иммунодефи- |
||||
|
цитов (Т-клеточный |
дефицит, |
снижение |
титра |
|||||
|
антикандидных |
|
IgA |
в |
слюне, |
поражения |
|||
|
мононуклеарно-макрофагальной |
|
системы), |
||||||
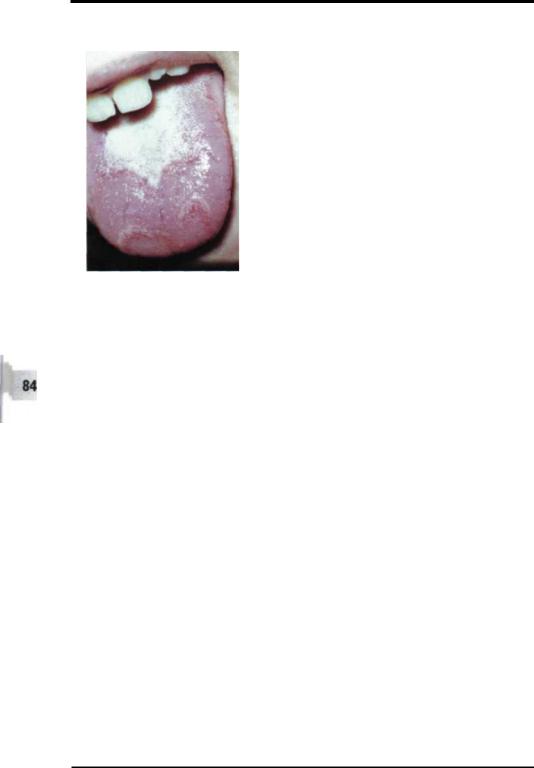
Рис.3-4: Хронический эндокринных |
|
нарушений. Характерно |
обра- |
||||||
кандидоз на фоне забозование |
инфильтрированных |
эритематозных |
|||||||
леваний ЖКТ. |
м1' очагов |
или |
|
узелков(гранулём) синюшно-ко- |
|||||
|
ричневатого |
цвета, |
несколько |
напоминающих |
|||||
элементы саркомы Капоши или гемангиом ("пламенеющий" невус).
В ряде случаев очаги кандидоза могут являться инициирующим фактором развития неоплазий слизистой оболочки полости рта (O'Grady J.F. с соавт., 1992). Лечение. При лёгких формах назначают местные препараты: 5% раствор буры в глицерине, 1-2% растворы анилиновых красителей, 10% нистатиновая мазь, амфотерициновая мазь, 1% клотримазол (мазь, крем, раствор), сосание предварительно размельченных таблеток нистатина, леворина, аппликации растворами натриевой соли нистатина. При тяжёлых формах заболевания назначают дифлюкан, траконазол, низорал, нистатин, леворин, тербинафин, бифидум-бактерин, бифиформ, бифоназол. Необходимо помнить, что традиционные антимикотические средства, назначаемые стоматологами (нистатин и леворин) практически не всасываются в желудочно-кишечном тракте и не оказывают резорбтивного действия. Для лечения инфильтративных и глубоких форм целесообразнее использовать микогептин (по 0,25 г 2 раза в сутки) и в виде мази, а также амфотерицин В, обладающие наилучшей всасывающей способностью из полиеновых антимикотиков (по 200000 ЕД 2 раза в сутки), полимиксин В. Эффективны имидазольные производные (клотримазол, терконазол, интраконазол, миконазол, кетоконазол). Однако, не рекомендуется увеличивать дозу имидазольных препаратов, так как это не способствует увеличению их концентрации в крови, а создаёт кумулятивный эффект, ведущий к осложнениям (гепатит, артралгии, парестезии, тромбофлебит и др.). Ценным считается лечение препаратами йода, который может выделяться через слюнные железы, кожу и слизистые оболочки, оказывая противогрибковое действие. 3% растворы натрия йодида и калия йодида назначают принимать внутрь по1 столовой ложке после еды, запивая молоком, в течение 4-6 недель. Клотримазол высоко
ЗАБОЛЕВАНИЯ ЯЗЫКА ИНФЕКЦИОННОЙ (ВИРУСНОЙ, ГРИБКОВОЙ, БАКТЕРИАЛЬНОЙ) ЭТИОЛОГИИ
чувствителен именно к Candida, сочетаясь с высокой антибактериальной активностью, низкой аллергенностью и токсичностью.
Усиливает действие антимикотиков в местном применении димексид; |
|||||||||||
ферменты (лизоцим, террилитин) потенцируют их эффект в 2-16 раз (В.В.Бог- |
|||||||||||
данов, 1978). |
|
|
|
|
|
|
|
|
|
||
Синдром Луи-Бар. Хронический генерализованный кандидоз. Развива- |
|||||||||||
ется на фоне врождённого Т-иммунодефицита. Обнаруживаются атаксии-теле- |
|||||||||||
ангиэктазии. Наследуется по аутосомно-рецессивному типу. Болезнь сопровож- |
|||||||||||
дается снижением количества и пролиферативной активности Т-лимфоцитов |
|||||||||||
и отсутствием или низким содержанием сывороточного и секреторного имму- |
|||||||||||
ноглобулина А. Клиника болезни характеризуется склонностью к пиогенным |
|||||||||||
инфекциям на коже. При тяжёлом течении может проявляться мозжечковая |
|||||||||||
атаксия, сопровождающаяся атетозом, тремором, стоматитом (гиперплазия |
|||||||||||
языка, "заеды"). |
|
|
|
|
|
|
|
|
|||
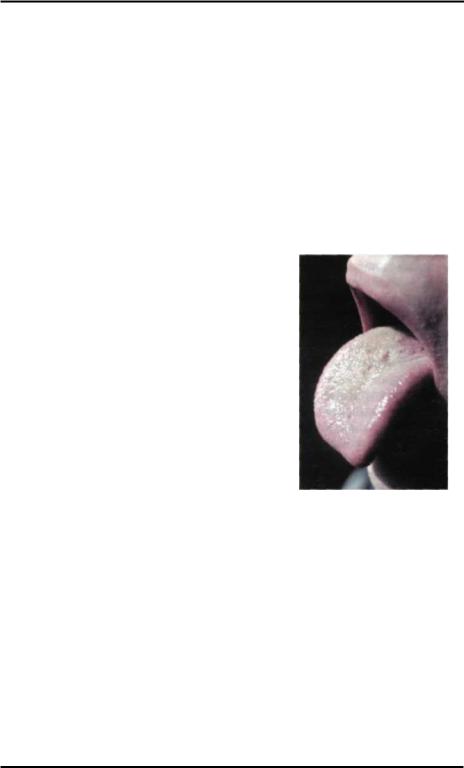
Лептотрихоз. (Рис.3-5). Являясь |
есте- |
|
|||||||||
ственным |
|
сапрофитом, Leptotnchia |
buccalis |
|
|||||||
живёт в складках слизистой оболочки, десне-вых |
|
||||||||||
карманах, |
|
ретромолярном |
|
|
пространстве; |
|
|||||
довольно много её обнаруживается среди- |
|
||||||||||
тевидных сосочков языка. Лептотрихоз полости |
|
||||||||||
рта |
вызывают |
|
местные |
|
иммунодефицита, |
||||||
гальванизм, сопутствующие грибковые инфекции; |
|
||||||||||
нередко определяется он при кандидозе. |
|
|
|
85 |
|||||||
При лептотрихозе из органов и |
|
|
|||||||||
полости |
рта |
наиболее |
часто |
поражается |
|
|
|||||
ка |
языка. Поскольку |
|
лептотрихии |
|
испытыва |
|
|||||
ют тропность к лимфоидной ткани, процесс |
|
||||||||||
нередко локализуется в области язычной мин |
|
||||||||||
далины и лакун глоточных миндалин. При ге |
|
||||||||||
нерализации |
процесса |
язык |
покрывается |
-плот |
|
||||||
ным, |
с |
некоторым |
трудом |
|
|
|
Рис.3-5: Лептотрихоз. |
||||
снимающимся |
|
||||||||||
беловато-серым |
налётом; |
местами |
|
под |
- сняв |
||||||
•
шимся налётом обнаруживаются плотные бляшковидные образования, состоящие из маленьких "шипиков", при мини-
мальных воспалительных изменениях окружающих тканей. Считают, что это ороговевшие нитевидные сосочки. По нашему мнению, морфологической основой этих ороговевших сосочков является гиперкератоз, вызванный Leptotnchia buccalis. Вообще, для лепротрихоза какие-либо воспалительные изменения окружающих тканей нехарактерны.
Обычно лептотрихоз, даже длительно существующий, не вызывает никаких субъективных ощущений у больных и никак не отражается на их общем состоянии. При массивном налёте в области корня языка, надгортанника, особенно когда "шипы" сильно выпячены, могут возникать неприятные ощущения першения, инородного тела в горле, чувство жжения в глотке, иногда приступообразный кашель.

ГЛАВА 3
В литературе до сих пор дискутируется вопрос о нозологической принадлежности лептотрихозных поражений. Обычно бессимптомное течение лептотрихоза ставит до некоторой степени под сомнение и сам факт того, чтолептотрихоз является заболеванием. Ещё F. Siebenmann (1895), основываясь на своих клинических наблюдениях, считал, что при лептотрихозе происходит лишь избыточное разрастание и ороговение эпителия.
Мы, основываясь на результатах анализа наших клинических наблюдений, пришли к выводу, что, несмотря на частое бессимптомное протекание лептотрихоза, он является не физиологическим, а патологическим процессом. При чисто физиологическом процессе происходит лишь небольшое ороговение эпителия ел изистой и нитевидн ых сосочков. При длительно текущем лептотрихозе отмечается выраженный гиперкератоз. Кроме того, нормальный физиологический процесс должен был бы наблюдаться у человека в течение всей жизни, а не возникать лишьпри определённых условиях, какубольныхлептотрихозом. Наши наблюдения также показывают, что очаги поражения могут вызывать и воспалительную реакцию подлежащей ткани. Подтверждает высказанную точку зрения и успешность проводимой терапии, в то время каклечение нормального физиологического процесса представляло бы собой бесперспективную задачу. Согласно современным концепциям, это, безусловно, своеобразная реакция слизистой оболочки на лептотрихозную инфекцию, активизация и размножение которой происходят при наличии определённых условий, о которых мы сообщим ниже.
В 75% клинических исследований лептотрихоза мы наблюдали сочетание двух процессов - кандидоза слизистой оболочки полости рта и лептотрихоза. При анализе этих наблюдений мы старались выявить факторы, играющие роль в патогенезе последнего, обуславливающие переход Leptothrix buccalis из сапрофитического состояния в патогенное. По нашим данным, такими факторами являются предшествующие длительные заболевания желудочно-кишечно- го тракта, авитаминозы, хронич еский тонзиллит. Заболевания желудочно-кишечного тракта, особенно гипацидные и анацидные гастриты, приводят к нарушению нормального микробиоценоза слизистой оболочки и усиленному развитию отдельных микроорганизмов, в частности, Leptothrix buccalis. Одним из проявлений гипо- и авитаминозов, особенно группы В и С, являются различные нарушения целостности слизистых оболочек. Естественно, эти нарушения облегчают внедрение в слизистую различных микробов. Несомненно, что хронические воспалительные процессы способствуют суперпнфицированию, так как воспалительный субстрат, а также ороговение клеток могут служить питательной средой для размножения различных микроор-
ганизмов, втом числе и Leptothrix buccalis.
Увеличению числа случаев лептотрихоза в последние годы способствует применение антибиотиков. Это обусловлено тем, что длительная антибиотикотерапия приводит к развитию микроорганизмов, нечувствительных к ним, и к суперинфицированию. Ктаким микроорганизмам относятся главным образом дрожжеподобные и плесневые грибы, атакже Leptothrix buccalis (E.Я.Мороз, 1962; А.М.Ариевич, З.Г.Степанищева, 1964). По нашим данным, длительная антибиотикотерапия предшествовала заболеванию лептотрихозом у 26%

ЗАБОЛЕВАНИЯ ЯЗЫКА ИНФЕКЦИОННОЙ[ВИРУСНОЙ, ГРИБКОВОЙ, БАКТЕРИАЛЬНОЙ] ЭТИОЛОГИИ
больных. У 12 человек (3,4 % наблюдений) лептотрихоз возник на фоне лечения кортикостероидными препаратами (дексаметазоном и преднизолоном). Л.Н.Данилова-Перлей (1970) ведущее место в патогенезе этого заболевания отводит различным нарушениям вегетативной нервной системы. При обследовании больных лептотрихозом она обнаружила у них черты выраженного неврастенического статуса. В эту же группу она относила больных с дистонией кишечника и дискинезией желудка, полагая их следствием вегетоневрозов.
Лептотрихоз, как правило, характеризуется хроническим длительным (в течение нескольких лет) течением, и может наблюдаться, особенно без соответствующей терапии, на протяжении многих месяцев и лет. Однако, в литературе описаны случаи самоизлечения процесса. По нашему мнению, это может быть обусловлено устранением различных первопричин заболевания (см. выше).
Из приведённых данных видно, что дифференциальная диагностика кандидоза слизистой и лептотрихоза (если только они не сочетаются друг с другом) нетрудна. Основными дифференциальными признаками являются: 1) совершенно разный вид патологических образований или налётов, легко снимающихся при микозах и трудно при лептотрихозе; 2) при микозе всегда имеются явления реактивного воспаления слизистой, а при лептотрихозе в большинстве случаев отсутствует какая-либо тканевая воспалительная реакция; 3) в отличие от микоза, даже выраженный лептотрихоз обычно не вызывает никаких субъективных ощущений и никак не отражается на общем состоянии больного.
Предложено много методов лечения лептотрихоза, но до настоящего времени не создано достаточно эффективного средства. Трудности выбора эффективного лекарства во многом обусловлены тем, что культивировать Leptothrix buccalis на питательных средах удаётся с трудом, следовательно, невозможны лабораторные эксперименты. В основном все применяющиеся методы сводятся к механическому удалению очагов поражения или их смазыванию растворами бикарбоната натрия, Люголя и др. В наших клинических испытаниях они оказались малоэффективными. Применение нистатина, леворина, декамина также не дало положительных результатов. Наиболее эффективным, по нашим данным, оказались аппликации 0, 1% раствора хинозола. Одновременно мы старались устранить те предрасполагающие факторы, на фоне которых возникло заболевание (см. выше). Полное устранение всех очагов лептотрихоза наблюдается лишь через 3-4 месяца; лечение необходимо проводить совместно с оториноларингологом, в связи с нередким поражением миндаликовой ткани. В случае сочетанных форм кандидоза и лептотрихоза лечение проводят с применением антимикотиков (нистатин, леворин и др.). В.Я.Кунельская, М.Е.Загорянская (1974) рекомендуют криотерапию нёбных миндалин, однако криовоздействия на язычную миндалину они не применяли.
Споротрихоз. Впервые описан Schenck в 1898 году. Глубокий микоз, поражающий слизистые оболочки, кожу, подкожную клетчатку и внутренние органы. Возбудитель - Sporotrichum schenckii. Заражение происходит при травме кожи или при вдыхании инфицированной пыли; заболевание малоконтагиозно.
Различают первичные и вторичные проявления болезни. Первичные развиваются на месте внедрения возбудителя (поскольку гриб нередко присутствует