Материал: Вр. гипотиреоз schit
смертности, заболеваемости новорожденных или улучшения результатов развития нервной системы» [40, 55].
Могут ли недоношенные получить недостающее количество тироксина с грудным молоком, пока не установлено [36].
Другие варианты транзиторного неонатального гипотиреоза
Изолированная гипертиреотропинемия (повышенная концентрация ТТГ, обычно в пределах 20–50 мМЕ/л, при нормальном уровне Т4) выявляется редко. Если уровень ТТГ нарастает с течением времени, речь идет, по-видимому, о латентном гипотиреозе. В других случаях причины повышения уровня ТТГ остаются неясными. Уровень ТТГ в этих случаях нормализуется в течение 1-го года жизни.
Транзиторный гипотиреоидизм характеризуется снижением уровня Т4, обычно не ниже 90–100 нмоль/л, и повышением ТТГ в пределах от 20 до 50 мМЕ/л в крови. У части детей можно определить небольшое увеличение щитовидной железы и легкие симптомы гипотиреоза. Первоначально у таких новорожденных диагностируют врожденный гипотиреоз, и дифференциальная диагностика возможна только в процессе наблюдения.
Транзиторный гипотиреоз, вызванный тиреоид-блокирующими антителами, встречается с частотой 1 : 50 000 живорожденных. Он наблюдается при аутоиммунном заболевании ЩЖ матери. Антитела могут тормозить связывание ТТГ с рецепторами (ТТГсвязывающий ингибиторный иммуноглобулин — ТСИИ), тормозить ТТГ-опосредованный тиреоидный рост и блокировать действие ТТГ на функцию клеток. Антитела с блокирующими свойствами могут выявляться только у матери и иметь разрозненное или последовательное действие на плод и новорожденного, длительность которого составляет до 6–9 месяцев после рождения (в течение этого периода титр антител снижается). Такой же период длится и гипотиреоз. Концентрация Т4, сТ4, Т3 низкая, ТТГ — повышена, ТСГ в норме, антитела могут выявляться и у матери, и у ребенка. Проба с ТРГ свидетельствует о повышенной реакции ТТГ.
Влияние йода. Как мы уже отмечали, транзиторный гипотиреоз более распространен в Европе (1 : 10 000), чем в США (1 : 50 000). Это объясняется широким распространением йодного дефицита в Европейских странах.
При транзиторном гипотиреозе вследствие влияния йодсодержащих дезинфицирующих растворов дети имеют низкий уровень Т4, повышенный ТТГ, повышение содержания йода в моче. Недоношенные дети необычайно восприимчивы к воздействию дефицита йода. У них имеется отрицательный баланс йода в первые 1– 2 недели постнатальной жизни, особенно во время болезни. Рекомендуемая суточная доза йода составляет 15 мкг/кг в день для доношенных новорожденных и 30 мкг/кг в сутки для недоношенных детей. У детей, получающих парентеральное питание, потребление йода было всего 3 мкг/кг в сутки.
Прием беременной женщиной амиадарона может вызвать транзиторный гипотиреоз у новорожденного, приводящий к неврологическим нарушениям. Длительность воздействия препарата составляет 4–5 месяцев.
Проведены наблюдения за детьми, имевшими врожденные гемангиомы печени с усиленным синтезом фермента 3-йодотирониндейодиназы. У детей снижены концентрации Т4, повышены ТТГ и реверсивного Т3. Как правило, дети нуждаются в назначении высоких доз тироксина для поддержания эутиреоза [25, 26, 35, 36, 37, 95, 96].
Врожденный гипотиреоз
Врожденный гипотиреоз — заболевание, обусловленное полным отсутствием или уменьшенной продукцией тиреоидных гормонов щитовидной железой или снижением их биологического эффекта на тканевом уровне. Чаще всего он связан с нарушением развития щитовидной железы (дисгенезией), реже — нарушением биосинтеза гормонов ЩЖ (дизгормоногенезом). Эти два вида нарушений объединяют в группу первичного гипотиреоза (табл. 3). Вторичный (центральный) гипотиреоз обусловлен недостатком тиреотропного гормона (ТТГ). Врожденный дефицит ТТГ (мутации в гене, кодирующем
субъединицу ТТГβ) крайне редко бывает изолированным и чаще всего связан с недостатком других гормонов гипофиза, то есть врожденным гипопитуитаризмом. «Периферический» гипотиреоидизм представляет собой отдельную категорию заболеваний, связанных с дефектами транспорта, метаболизма или активации гормонов щитовидной железы. Некоторые формы врожденного гипотиреоза связаны с дефектами других органов и систем. Он классифицируется как синдромальный гипотиреоидизм, часто наблюдаемый у детей с синдромом Дауна, трисомией 18, дефектами нервной трубки, при ВПС, метаболических заболеваниях и расстройствах.
Таблица 3
Формы врожденного гипотиреоза (сводные литературные данные)
Формы |
|
Причины |
Особенности |
|
|
|
|
|
|
Первичный гипотиреоз |
|
|
|
(частота 1:3800–1:4000) |
|
|
|
|
|
Дисгенезия ЩЖ (85– |
• Аплазия. |
Как правило, спорадическое |
|
90 % всех случаев |
• Гипоплазия. |
состояние, но наблюдаются и |
|
врожденного |
• Эктопия щитовидной железы |
семейные случаи. |
|
гипотиреоза) |
|
|
У детей нет зоба. Снижены уровни Т4, |
|
|
|
сТ4, Т3, повышен ТТГ, нормальный |
|
|
|
уровень ТСГ, отсутствует или |
|
|
|
эктопический захват радиоактивного |
|
|
|
йода ЩЖ. |
|
|
|
Повышен ответ на ТРГ через 30 мин. |
|
|
|
Уровень тироглобулина будет низким |
|
|
|
при агенезии или дефекте синтеза |
|
|
|
тироксина, и повышенным при |
|
|
|
дисгенезии ЩЖ |
|
|
|
|
Нарушения синтеза |
Гены, контролирующие синтез гормонов ЩЖ, |
Обычно наблюдается зоб. |
|
T4 и T3 (10 % всех |
картированы на 1-й и 22-й хромосомах. |
Ультразвуковое обследование |
|
случаев врожденного |
Заболевания с аутосомно-рецессивным типом |
выявляет ткань железы. |
|
гипотиреоза) |
наследования: |
Имеются низкие уровни Т3, Т4, сТ4, |
|
|
• |
нарушение органификации йода (часто); |
тироглобулина. ТСГ в норме. |
|
• снижение чувствительности к ТТГ |
Повышен ответ на ТРГ через 30 мин. |
|
|
|
(редко); |
Синдром Пендред — это дефект |
|
• |
нарушение транспорта йодидов (редко); |
органификации, связанный с |
|
• нарушение синтеза или транспорта |
нейросенсорной глухотой |
|
|
|
тиреоглобулина (редко); |
|
|
• |
нарушение дейодирования |
|
|
|
тирозинов (редко) |
|
|
|
|
|
|
|
Вторичный и третичный гипотиреоз |
|
(5 % всех случаев первичного врожденного гипотиреоза, частота 1 : 50 000–1 : 100 000) |
|||
|
|
|
|
Снижение функции |
• |
Гипопитуитаризм (дефицит ТТГ в |
Зоб не встречается. Уровни Т4, сТ4, |
ЩЖ вследствие |
|
сочетании с дефицитом других тропных |
Т3 низкие. Уровень ТТГ низкий (ниже |
недостаточности ТТГ |
|
гормонов гипофиза). |
0,5 мМЕ/л), ТСГ нормальный. Ответ |
гипофиза (вторичный |
• |
Изолированный дефицит ТТГ |
на инфузию ТРГ низкий или задержан. |
гипотиреоз) или ТРГ |
|
(генетически обусловленный дефект |
Как правило, имеется недостаточность |
(третичный |
|
синтеза ТТГ) |
и других тропных гормонов гипофиза, |
гипотиреоз) как |
|
|
нередко в сочетании с пороками |
следствие аплазии или |
|
|
развития лица, сердца, ЖКТ и др. |
гипоплазии гипофиза |
|
|
Вторичный гипотиреоз |
или гипоталамуса, |
|
|
характеризуется менее отчетливой |
кровоизлияния, |
|
|
клинической картиной, чем |
|
|
|
|

Формы |
Причины |
Особенности |
|
|
|
ишемии гипоталамо- |
|
первичный. В клинической картине на |
гипофизарных отделов |
|
первый план выступают признаки |
мозга |
|
дефицита других тропных гормонов, |
|
|
особенно гормона роста |
|
|
|
•Повышенные уровни ТТГ и Т4 характерны для варианта врожденного гипотиреоза с высокой резистентностью клеток-мишеней к тиреоидным гормонам.
•Повышение концентрации ТТГ при нормальных уровнях Т3 и Т4 бывает при редкой (1 : 20 000 новорожденных) генетически обусловленной форме врожденного гипотиреоза — снижении чувствительности тиреоцитов к ТТГ. Клиники гипотиреоза нет. Нормализация показателей происходит к 9–12-месячному возрасту.
•Дефицит тироксинсвязывающего глобулина характеризуется снижением уровня общего Т4 при нормальной концентрации ТТГ и Т3 в крови. Это наследственное заболевание, сцепленное с Х-хромосомой (частота 1 : 5000 новорожденных). Уровень сT4 нормальный, клинические проявления гипотиреоза отсутствуют.
•Содержание Т3 в крови может быть нормальным или сниженным при любой форме врожденного гипотиреоза
Общая частота состояний, которые приводят к стойкому гипотиреозу, составляет
1 на 3500–4000 живорожденных (табл. 3) [25, 35, 98, 28, 30, 31, 75].
Стойкая недостаточность тиреоидных гормонов, возникшая внутриутробно,
приводит к [25, 35, 98, 28, 30, 31, 75]:
• нарушению дифференцировки мозга и периферической нервной системы: |
|
|
уменьшению количества нейронов,недоразвитию некоторых отделов мозга, чаще |
Эти изменения почти |
|
мозжечка, зрительных и слуховых анализаторов, нарушению миелинизации нервных |
необратимы при позднем |
|
волокон; |
(после 3–4-недельного |
|
• снижению образования моноаминов, нейропептидов, нейромедиаторов, |
возраста) начале адекватной |
|
снижению количества рецепторов к катехоламинам, что сопровождается |
заместительной терапии |
|
угнетением функции ЦНС |
|
|
|
|
|
• снижению образования энергии, синтеза белка, липогенеза и липолиза, |
Изменения появляются еще |
|
глюконеогенеза, биосинтеза некоторых гормонов (соматотропин, |
||
внутриутробно, но даже при |
||
глюкокортикоиды и др.), ферментов и гормонов печени, почек, ЖКТ; |
||
тяжелом гипотиреозе в |
||
• накоплению муцина в тканях; |
||
первые дни жизни у ребенка |
||
• формированию задержки роста и дифференцировки скелета, снижению |
||
обычно выражены слабо, |
||
функциональной активности скелетных и гладких мышц, кроветворной системы, |
||
поскольку компенсируются |
||
кожи, эндокринных желез, гуморального и клеточного иммунитета, активности |
функцией плаценты |
|
ферментов печени, почек, ЖКТ |
||
|
||
|
|
Эпидемиология
Сведения, приводимые в литературе, о частоте встречаемости врожденного гипотиреоза значительно разнятся.
До начала программы скрининга новорожденных, частота его составляла 1 : 7000– 10 000 живорожденных. Как правило, это были дети уже с клиническими проявлениями данного заболевания. С появлением скрининга его частота увеличилась и стала составлять: 1 : 3000–4000 детей. По мере накопления данных скрининга стало понятно, что частота врожденного гипотиреоза варьирует в зависимости от географического положения региона. Так, французские исследователи сообщают о частоте 1 : 10 000, в то время на греческой части Кипра заболевает один из 800 детей [99].
Недавно продемонстрировано, что в США заболеваемость увеличилась с 1 : 4094 в 1987 году до 1 : 2372 в 2002 году. Причины увеличения заболеваемостью не ясны, но T. Cameo et al. предполагают, что это обстоятельство связано с изменением стратегии скрининга [100]. Указанные авторы также выявили гендерные различия: мальчики (1 : 1763), по крайней мере в Нью-Йорке, заболевают чаще девочек (1 : 1601). Кроме того,
гораздо выше заболеваемость у детей выходцев из Азии (1 : 1016), у близнецов (1 : 876), детей, родившихся от многоплодной беременности (1 : 575) и т. д.
Клиническаякартина
У большинства новорожденных при рождении клиника гипотиреоза отсутствует. По нашему мнению, связано это с двумя обстоятельствами. Во-первых, как мы уже указывали, материнские гормоны даже на поздних сроках беременности проникают через плаценту, и в пуповинной крови, по данным некоторых исследователей [101], содержится от 25 до 50 % гормонов материнского происхождения. Это обеспечивает с одной стороны защитный эффект, особенно для мозга, а с другой — отсутствие клинической картины.
Во-вторых, большинство случаев врожденного гипотиреоза обусловлено не полным отсутствием синтеза гормонов, соответственно выраженность симптомов будет зависеть от причины и тяжести гипотиреоза:
Если явные симптомы отмечаются уже на первой неделе жизни, можно заподозрить тяжелую форму гипотиреоза вследствие аплазии или резкой гипоплазии ЩЖ.
Гипотиреоз вследствие умеренной гипоплазии, эктопии щитовидной железы или нарушений гормоногенеза может не иметь клинических проявлений в период новорожденности и даже проявиться после 2–6-летнего возраста.
Стертая клиническая картина врожденного гипотиреоза может быть обусловлена грудным вскармливанием (грудное молоко содержит довольно значительное, но недостаточное для полной компенсации количество тиреоидных гормонов) [25, 35, 27, 98,
28, 30, 31, 75].
Чаще всего, клиническая картина врожденного гипотиреоза у новорожденных развивается постепенно и далеко не у всех детей отчетливо проявляется в периоде новорожденности. Хотя во многом «яркость» клинической картины определяется концентрацией тиреоидных гормонов в крови новорожденного (табл. 4).
Таблица 4
Клиническая симптоматика у больных с врожденным гипотиреозом, в зависимости от начального уровня Т4 [102]
Признаки |
Группа 1 (n = 215); Начальный |
Группа 2 (n = 215); Начальный |
||
уровень Т4 |
≤ 30 нмоль/л; ( %) |
уровень Т4 ≤ 40 нмоль/л; ( %) |
||
|
||||
|
|
|
|
|
Длительная желтуха |
|
59 |
33** |
|
|
|
|
|
|
Сложности вскармливания |
|
35 |
16** |
|
|
|
|
|
|
Летаргия |
|
34 |
14** |
|
|
|
|
|
|
Пупочная грыжа |
|
32 |
18* |
|
|
|
|
|
|
Макроглоссия |
|
25 |
12* |
|
|
|
|
|
|
Запоры |
|
18 |
10 |
|
|
|
|
|
|
«Холодная», бледная кожа |
|
18 |
10 |
|
|
|
|
|
|
Гипотермия |
|
3 |
3 |
|
|
|
|
|
|
Аномальный крик |
|
7 |
6 |
|
|
|
|
|
|
Отеки |
|
5 |
3 |
|
|
|
|
|
|
Специфический «гипотиреоидный» вид |
|
6 |
2 |
|
|
|
|
|
|
Гипотония |
|
3 |
3 |
|
|
|
|
|
|
Отсутствие клинической симптоматики |
|
16 |
33** |
|
|
|
|
|
|
** — p < 0,001, * — p < 0,01 |
|
|
|
|
|
|
|
|
|
Как правило, у детей имеются особенности течения антенатального периода. 20 % новорожденных рождаются от переношенной беременности [35]. Иногда у матерей имеются аутоиммунные заболевания ЩЖ или диета с йодной недостаточностью (чаще в эндемических районах).
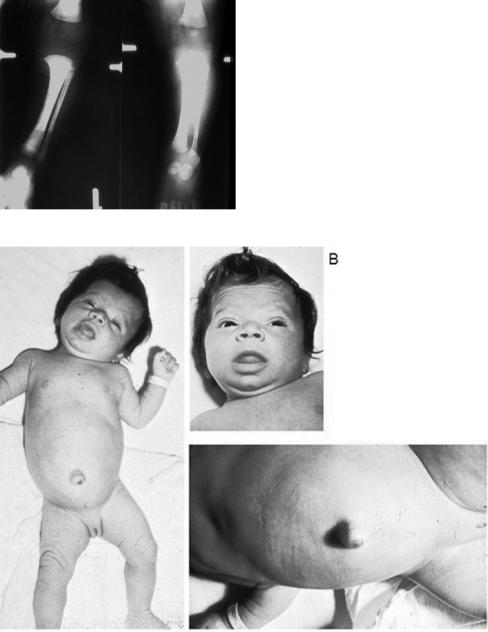
Примерно 1/3 детей имеет вес при рождении более 90 перцентиля. После выписки из роддома дети с врожденным гипотиреозом ведут себя очень тихо, длительно спят. Иногда у них отмечается хриплый крик, запоры. Наиболее частым клиническим симптомом является длительная (более трех недель) гипербилирубинемия, обусловленная недостаточностью печеночной глюкуронилтрансферазы [35, 103]. При осмотре часто выявляются: пупочная грыжа, макроглоссия, бледная, «холодная» кожа [103]. Поскольку гормоны щитовидной железы участвуют в процессах формирования и созревания костей, то у больных может наблюдаться увеличение размеров большого родничка и отсутствие бедренных эпифизов, что хорошо видно на рентгенограмме (рис. 4).
Типичный вид ребенка с врожденным гипотиреозом представлен на рисунке 5.
Рис. 4. Рентгенограмма бедренных костей ребенка с врожденным гипотиреозом
А
С
Рис. 5. Внешний вид ребенка с врожденным гипотиреозом
3-месячный ребенок с корригированным врожденным гипотиреозом; А — гипотония, макроглоссия, пупочная грыжа; В — специфический вид лица, макроглоссия, кожные пятна; С — вздутие живота, пупочная грыжа