Материал: Внутренние болезни., Князева Л. И, Князева Л. А, Горяйнов И.И
–острый коронарный синдром (ОКС);
–острая левожелудочковая недостаточность;
–расслаивающая аневризма аорты;
–гипертонический криз при феохромоцитоме;
–преэклампсия или эклампсия беременных;
–тяжелая АГ, ассоциированная с субарахноидальным кровоизлиянием или травмой головного мозга;
–АГ у послеоперационных больных и при угрозе кровотечения;
–гипертонический криз на фоне приема амфетаминов, кокаина
идр.
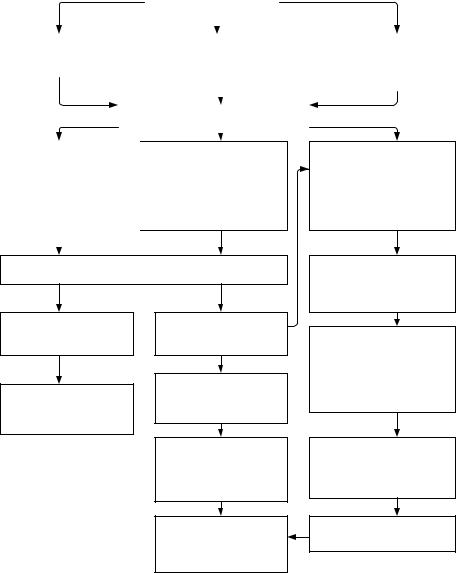
Алгоритм ведения больных с ГК представлен на схеме 3-2.
|
|
|
Жалобы, осмотр, измерение |
|
|
|
||
|
|
|
АД |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Головная боль, |
|
|
Сильная головная боль, |
|
Боль в груди, удушье, одышка, |
|||
беспокойство или |
|
|
|
тошнота, рвота, сильная |
||||
|
|
тошнота, одышка, боли в груди |
|
|||||
отсутствие симптомов |
|
|
|
головная боль, слабость, |
||||
|
|
накануне, отѐки |
|
|||||
АД<220/120 мм.рт.ст. |
|
|
|
дизартрия, парезы, параличи, |
||||
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
нарушение сознания |
|
|
|
|
|
||||
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
Физический осмотр, сбор анамнеза, ЭКГ |
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Перенесѐнные ИМ, инсульт в |
В анамнезе нет указаний |
|
течение года. Участившиеся |
|
на ИМ, инсульт в течение |
|
приступы стенокардии. Признаки |
|
года. На момент осмотра |
|
хронической СН IIА – III ст. |
|
нет признаков ишемии |
|
Терапия на догоспитальном |
|
миокарда, ОНМК, СН (или |
|
этапе включает ≥ 3 |
|
есть СН I ст.) |
|
антигипертензивных препарата в |
|
|
|
|
адекватных дозах. |
|
|
|
|
Начать терапию оральными антигипертензивными средствами (каптоприл, клонидин). Наблюдать 1 час.
АД < 220/120 мм.рт.ст.
Симптомы менее выражены или отсутствие симптомов.
Рекомендовать терапию в амбулаторных условиях, наблюдение терапевтом через 1-3 суток.
ОЛЖН – острая левожелудочковая недостаточность ИМ – инфаркт миокарда
ОНМК – острое нарушение мозгового кровообращения СН – сердечная недостаточность * - ОНМК требует медленного, расслоение аорты – быстрого снижения АД
АД ≥ 220/120 мм.рт.ст.
Симптомы сохраняются или более выражены.
Госпитализировать в терапевтическое или кардиологическое отделение.
Снижение АД на 15-20% или до ≤ 160/110 мм.рт.ст. в
течение 12-24 ч. с помощью комбинации оральных антигипертензивных средств.
Подбор антигипертензивной терапии, снижение, стабилизация или нормализация АД, обследование, выписка.
Признаки ОЛЖН, ОНМК, острой стадии ИМ, расслоения аневризмы аорты, длительный ангинозный приступ или стенокардия на момент осмотра, жизнеугрожающие нарушения ритма .
Госпитализация в кардиореанимационное или нейрореанимационное отделение, консультация ангиохирурга .
Терапия парентеральными антигипертензивными средствами, другое дифференцированное лечение. Мониторирование АД и ЭКГ, лабораторные анализы и дополнительное обследование.
Снижение АД на 15-20% в течение 1-2 ч. Кроме: ОНМК, расслоение аневризмы аорты.*
Стабилизация состояния, перевод в палатное отделение .
Схема 3-2. Алгоритм ведения пациента с ГК (Сердце, журнал для практикующих врачей, Том 2, №3. - 2006).
Лечение пациентов с осложненным ГКпроводится в отделении неотложной кардиологии или палате интенсивно й терапии кардиологического или терапевтического отделения.
216
АД должно снижаться постепенно (особенно при МИ и цереброваскулярной болезни (ЦВБ), во избежание ухудшения кровоснабжения головного мозга, сердца и почек, как правило, не более чем на 25% за первые 1-2 часа. Наиболее быстрое снижение АД необходимо при расслаивающей аневризме аорты (на 25% от исходного за 5-10 минут, оптимальное время достижения целевого уровня САД 100 - 110 мм рт.ст. составляет не более 20 минут), а также при выраженной острой левожелудочковой недостаточности (отек легких). Пациенты с МИ, ЦВБ требуют особого подхода, т.к. избыточное и/или быстрое снижение АД способствуют нарастанию ишемии головного мозга.
В остром периоде МИ вопрос о необходимости снижения АД и его оптимальной велич ине решается совместно с неврологом индивидуально для каждого пациента.
Вазодилататоры:
эналаприлат (1,25-5 мг в/в каждые 6 часов) / предпочтителен при
острой недостаточности левого желудочка (ЛЖ);
нитроглицерин (5-100 мкг/мин в/в инфузия) / предпочтителен при
остром коронарном синдроме (ОКС) и острой недостаточности ЛЖ; нитропруссид натрия (0,25-10,0 мкг/кг/мин в/в инфузия) /
является препаратом выбора при гипертонической энцефалопатии,
однако следует иметь в виду, что он может повышать внутричерепное давление.
Бета-адреноблокаторы (пропранолол 3-5 мг в 20 мл изотонического раствора натрия хлорида в/в, эсмолол 250-500 мкг/кг/мин в течение 1 мин (нагрузочная доза), далее в/в капельно в течение 4 мин 50-100 мкг/кг (поддерживающая доза) – для взрослых до 200мкг/кг/мин в/в инфузия; метопролол 2-5 мг в/в (максимальная однократная доза 15-
20 мг) / предпочтительны при расслаивающей аневризме аорты и
ОКС.
Антиадренергические средства (фентоламин(5-15 мг в/в) / при подозрении на феохромоцитому).
Диуретики (фуросемид20-40 мг в/в / при острой
недостаточности ЛЖ).
Нейролептики (дроперидол 2,5-5 мг в/м); Ганглиоблокаторы (пентамин 0,2-0,5 мл 5% р-ра + 20 мл
изотонического раствора).
217
ГЛАВА 4. ОСТРАЯ И ХРОНИЧЕСКАЯ СЕРДЕЧНАЯНЕДОСТАТОЧНОСТЬ
Острая сердечная недостаточность(ОСН) - клинический синдром,
характеризующийся быстрым возникновением симптомов, определяющих нарушение систолической и/или диастолической функции сердца (сниженный сердечный выброс (СВ), недостаточная перфузия тканей, повышенное давление в капиллярах легких, застой в тканях).
Выделяют впервые возникшую ОСН (denovo) у больных без известного нарушения функций сердца в анамнезе, а также острую декомпенсацию хронической сердечной недостаточности.
Основные причины и факторы, способствующие развитию ОСН.
1.Декомпенсация хронической сердечной недостаточности (ХСН).
2.Обострение ИБС (острый коронарный синдром): инфаркт миокарда (ИМ) или нестабильная стенокардия (НС) с распространенной
ишемией миокарда, механические осложнения ОИМ, ИМ правого желудочка.
3.Гипертонический криз.
4.Остро возникшая аритмия.
5.Тяжелая патология клапанов сердца.
6.Тяжелый острый миокардит.
7.Тампонада сердца.
8.Расслоение аорты.
9.Несердечные факторы: недостаточная приверженность к лечению, перегрузка объемом, инфекции, особенно пневмония и септицемия, тяжелый инсульт, обширное оперативное вмешательство, почечная
недостаточность, бронхиальная астма, передозировка лекарственных средств, злоупотребление алкоголем, феохромоцитома.
10. Синдромы высокого сердечного выброса (СВ): с ептицемия, тиреотоксический криз, анемия, шунтирование крови.
Клинические варианты ОСН (табл. 4-1).
Основной симптом ОСН – одышка.
1. Острая декомпенсированная СН (впервые возникшая, декомпенсация (ХСН) - мало выраженные симптомы ОСН, не соответствующие критериям кардиогенного шока, отека легких или гипертонического криза.
2.Гипертензивная ОСН - симптомы ОСН у больных с относительно сохранной функцией ЛЖ в сочетании с высоким АД и рентгенологической картиной венозного застоя в легких или отека легких.
3.Отек легких (подтвержденный при рентгенографии грудной клетки) - тяжелый респираторный дистресс с влажными хрипами в легких,
ортопноэ и, как правило, насыщением артериальной крови кислородом <90% при дыхании комнатным воздухом до начала лечения.
218

4. Кардиогенный шок - клинический синдром, характеризующийся гипоперфузией тканей из-за СН, которая сохраняется после коррекции преднагрузки. Артериальная гипотония (САД <90 мм рт.ст. или снижение АДср >30 мм рт.ст.) и/или снижение скорости диуреза < 0,5 мл/кг×час. Симптоматика может быть связана с наличием брадиили тахиаритмий, а также выраженной сократительной дисфункцией левого желудочка (ЛЖ) (истинный кардиогенный шок, ЧСС обычно > 60 уд/мин. и нет тяжелых тахиаритмий). Наличие застоя в тканях возможно, но не обязательно . Синдром низкого СВ и кардиогенный шок - различные стадии одного процесса.
5. СН с высоким сердечным выбросом - тахикардия, теплые кожные покровы и конечности, застой в легких и иногда низкое АД (септический шок).
6.Недостаточность правого желудочка (ПЖ) - синдром низкого СВ
всочетании с повышенным давлением в яремных венах, увеличением печени и артериальной гипотонией.
Таблица 4-1
Клинические и гемодинамические признаки при разных вариантах ОСН
Клиническое |
|
САД, |
СИ, |
ДЗЛА, |
Кillip/ |
|
Гипо- |
|||
ЧСС |
мм. |
л/мин/м |
мм. |
Диурез |
перфу |
|||||
состояние |
|
Forrester |
||||||||
|
|
рт.ст. |
² |
рт.ст. |
|
зия |
||||
|
|
|
|
|
|
|
|
|
||
I.Острая |
|
Возможна |
Норма/ |
Норма/ |
Слегка |
|
|
|
||
декомпенси- |
|
|
|
|
||||||
|
тахикар- |
повыше- |
повы- |
повы- |
II/II |
+ |
+/- |
|||
рованная |
|
|||||||||
|
дия |
но |
шен |
шено |
|
|
|
|||
ХСН |
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|||
II. ОСН с АГ |
Возможна |
|
|
|
|
|
|
|||
(гипертонии- |
тахикар- |
Высокое |
+/- |
> 18 |
II-IV/II-III |
+/- |
+/- |
|||
ческий криз) |
|
дия |
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
III. |
ОСН |
с |
Тахикар- |
|
|
Повы- |
|
|
|
|
отеком |
|
Норма |
Низкий |
III/II |
+ |
+/- |
||||
|
дия |
шено |
||||||||
легких |
|
|
|
|
|
|
|
|
||
IVa. |
Низкий |
|
|
|
|
|
|
|
||
СВ |
или |
Тахикар- |
Норма |
< 2,2 |
> 16 |
III-IV/I-III |
Низкий |
+ |
||
кардиоген- |
|
дия |
||||||||
|
|
|
|
|
|
|
||||
ный шок |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|||
IVb. Тяжелый |
Тахикар- |
|
|
|
|
Очень |
|
|||
кардиоген- |
|
<90 |
< 1,8 |
> 18 |
IV/IV |
++ |
||||
|
дия |
низкий |
||||||||
ный шок |
|
|
|
|
|
|
|
|
||
V. |
ОСН |
с |
Тахикар- |
+/- |
+ |
+/- |
II/I-II |
+ |
- |
|
высоким СВ |
|
дия |
||||||||
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|||
VI. Правоже- |
Возможна |
Низкое |
Низкий |
Низ- |
-/I |
+/- |
+/-, |
|||
|
|
|
|
|
|
|
|
|
|
|
219

лудочковая |
брадикар- |
|
|
кий |
|
|
острое |
ОСН |
дия |
|
|
|
|
|
нача- |
|
|
|
|
|
|
|
ло |
|
|
|
|
|
|
|
|
Примечание. Национальные клинические рекомендации ВНОК,
2008.
Оценка тяжести поражения миокарда и прогноза при ОИМ
(Killip Т., 1967).
Стадия I - нет признаков СН.
Стадия II - СН (влажные хрипы в нижней половине легочных полей, III тон, признаки венозной гипертензии в легких).
Стадия III - тяжелая СН (явный отек легких; влажные хрипы распространяются более чем на нижнюю половину легочных полей).
Стадия IV - кардиогенный шок (САД≤90 мм рт.ст. с признаками периферической вазоконстрикции: олигурия, цианоз, потливость).
Классификация Forrester J.S. (1977) основана на учете клинических признаков, характеризующих выраженность периферической гипоперфузии, наличия застоя в легких, сниженного сердечного индекса (СИ) ≤ 2,2 л/мин×м² и повышенного ДЗЛА >18 мм. рт.ст. Выделяют норму (группа I), отек легких (группа II), гиповолемический и кардиогенный шок (группа III и IV соответственно).
Классификация "клинической тяжести" у больных, госпитализированных с острой декомпенсацией ХСН.
Класс I - нет признаков периферической гипоперфузии и застоя в легких ("теплые и сухие").
Класс II - нет признаков периферической гипоперфузии с застоем в легких ("теплые и влажные").
Класс III - признаки периферической гипоперфузии без застоя в легких ("холодные и сухие").
Класс IV - признаки периферической гипоперфузии с застоем в легких ("холодные и влажные").
Диагностика ОСН.
Диагноз ОСН основывается на симптомах и результатах дополнительных методов обследования: ЭКГ, рентгенография грудной клетки, ЭхоКГ, определение уровня биомаркеров в крови (рис. 4-1, 4-2).
220