Материал: УП-практ.навыки,2019
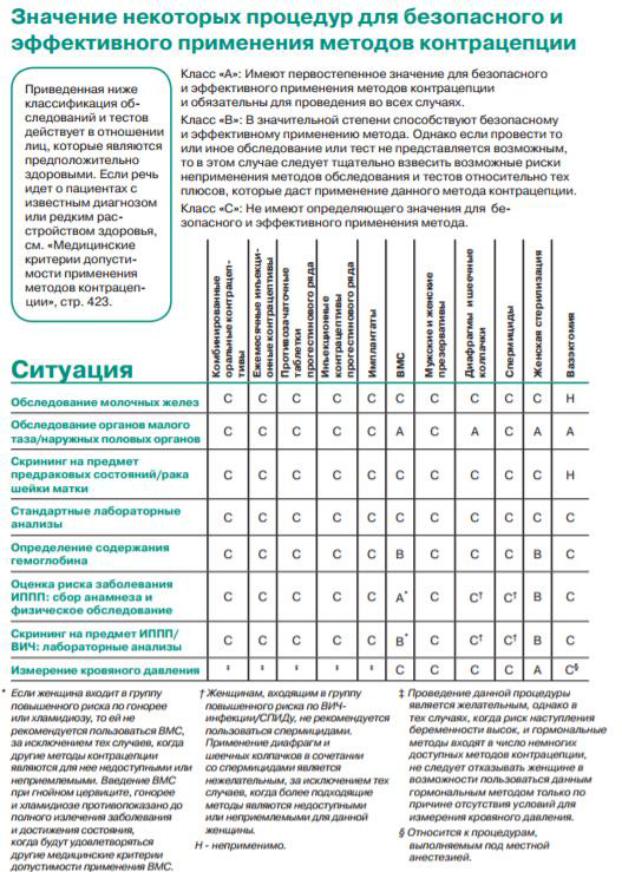
Медицинские критерии допустимости применения методов контрацепции
36
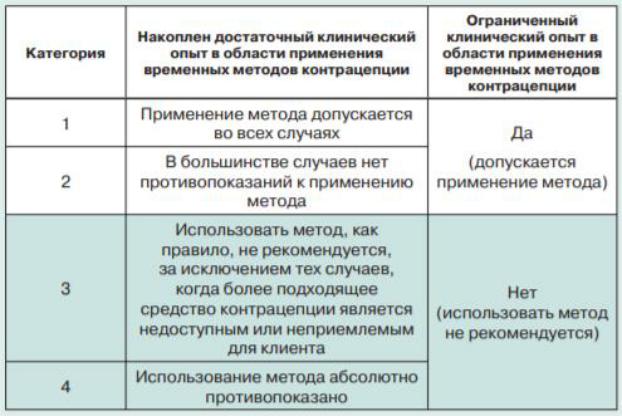
Любое состояние, влияющее на выбор метода контрацепции, можно отнести
кодной из 4 категорий.
•Категория 1: состояния, при которых нет ограничения к использованию метода (метод можно использовать без ограничений)
•Категория 2: состояния, при которых преимущества от использования данного метода обычно превышают теоретический или подтвержденный риск (в основном, метод может использоваться)
•Категория 3: состояния, при которых теоретический или подтвержденный риск обычно превышает преимущества от использования данного метода (использование метода не рекомендуется за исключением случаев, когда более подходящий метод не доступен или не приемлем)
•Категория 4: состояния, представляющие неприемлемо высокий риск для пациентки при использовании данного метода (метод не должен
использоваться).
Ниже приводится сводная таблица медицинских критериев допустимости применения методов контрацепции, принятых Всемирной организацией здравоохранения.
Таблица. Категории приемлемости контрацепции
Примечание: категории 3 и 4: применение метода не допускается в тех случаях, когда провести клиническое обследование в полном объеме не представляется возможным.
37
КОНСУЛЬТИРОВАНИЕ ПО ПРОФИЛАКТИКЕ РАКА ШЕЙКИ МАТКИ
Рак шейки матки – частое злокачественное новообразование, для которого характерны: большая распространенность и социальная значимость, визуальность формы, длительный период предрака с возможностью ранней диагностики и высокоэффективного лечения с сохранением фертильности, достаточно чувствительные и специфичные тесты.
Типы вируса папилломы человека (ВПЧ) высокой степени онкогенного риска обусловливают развитие рака шейки матки (РШМ) практически в 100% случаев, рака вульвы/влагалища в 40% случаев, рака анального канала в 90% случаев, рака полового члена в 40% случаев, раковые заболевания головы и шеи в 26% случаев. На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев РШМ, 80% рака вульвы и влагалища, 92% - анального рака, 95% - рака ротовой полости, 89% - рака ротоглотки, 63% - рака полового члена. При этом 16 тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза. Кроме того, они ответственны за развитие 9,3% рака влагалища, 5,0% рака полового члена, 2,5- 5,1% плоскоклеточной карциномы полости рта и 0,5-1,6% ротоглотки и гортани соответственно.
Источником возбудителя инфекции является больной человек или носитель. Ведущий механизм передачи ВПЧ – контактный, основной путь передачи возбудителя – половой (генитально-генитальный, мануально-гениталь- ный, орально-генитальный), однако возможна передача и при непосредственном соприкосновении (кожный контакт). Риск передачи даже при однократном половом контакте равен 80%, особенно у девушек, не достигших половой зрелости. В периоде полового созревания у девушек естественным состоянием шейки матки является биологическая трансформация эктопированного на влагалищную порцию шейки матки цилиндрического эпителия, что облегчает проникновение вирусных частиц в клетки. При родах возможно заражение новорожденного от инфицированной матери.
Виды профилактики РШМ (ВОЗ, 2014 год):
•Первичная профилактика – вакцинация против вируса папилломы человека (ВПЧ) (мальчики и девочки в возрасте 9-13 лет до начала половой жизни).
•Вторичная профилактика – скрининг на рак шейки матки с последующим лечением выявленного предрака шейки матки.
•Третичная профилактика – доступ к лечению рака шейки матки женщин любого возраста.
Для предотвращения возникновения РШМ большое значение имеет раннее выявление и ликвидация предраковых состояний. Однако в России частота выявления патологии шейки матки во время профилактических осмотров не превышает 25%. Даже самая эффективная скрининговая программа не может
38
повлиять на распространение ПВИ, которая остается ведущей причиной развития онкологической патологии среди женщин. Поэтому только профилактическая вакцинация против ВПЧ высокого онкогенного риска дает обоснованную надежду на успехи в борьбе с РШМ. Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака, как правило, составляет 10 лет или более. Механизм такого развития не очень хорошо изучен, но существуют некоторые предпосылки и факторы риска, которые включают тип ВПЧ, его онкогенный потенциал, а также иммунный статус пациента. Инвазивному раку предшествуют предраковые поражения, или интраэпителиальные неоплазии различной степени тяжести: шейки матки I-III степени (CIN I- III), вульвы (VIN I-III), влагалища (VaIN I-III), анального канала (AIN I-III)
Вакцинация
ВРФ зарегистрированы 2 вакцины против вируса папилломы человека:
1)Двухвалентная – содержит антигены ВПЧ 16 и 18 типа (L1 протеин вируса папилломы человека типа 16 (ВПЧ-16L1) - 20 мкг; L1 протеин вируса папилломы человека типа 18 (ВПЧ-18L1) - 20 мкг).
2)Четырехвалентная – содержит антигены ВПЧ 6, 11, 16 и 18 типов (рекомбинантные антигены: L1 белок вируса папилломы человека в следующих количествах: тип 6 (20 мкг), тип 11 (40 мкг), тип 16 (40 мкг), тип
18 (20 мкг).
Вакцинация против ВПЧ в РФ не входит в национальный календарь прививок.
Показания для вакцинации:
Вакцина четырехвалентная показана к применению детям и подросткам в возрасте от 9 до 15 лет и женщинам от 16 до 45 лет для предупреждения:
•предраковых диспластических состояний (шейки матки, вульвы и влагалища) и рака шейки матки, вызванных онкогенными типами ВПЧ
•остроконечных кондилом наружных половых органов (condiloma acuminate) этиологически связанных со специфичными типами ВПЧ.
Вакцина двухвалентная показана для:
•профилактики рака шейки матки у женщин от 10 до 25 лет;
•профилактики острых и хронических инфекций, вызываемых ВПЧ, клеточных нарушений, включающих развитие атипичных плоских клеток неясного значения (ASC-US), интраэпителиальных цервикальных неоплазий (CIN), предраковых поражений (CIN2+), вызываемых онко-
генными вирусами папилломы человека (ВПЧ) у женщин от 10 до 25 лет.
Схема вакцинации:
Для девочек младше 15 лет: двукратное введение вакцины с интервалом 6 месяцев. Если интервал между 1 и 2 дозой меньше 5 месяцев – введение 3- ей дозы вакцины не позднее 6 месяцев от начала вакцинации.
Для девочек старше 15 лет: трехкратное введение вакцины по схеме 0 – 2 – 6 месяцев.
39
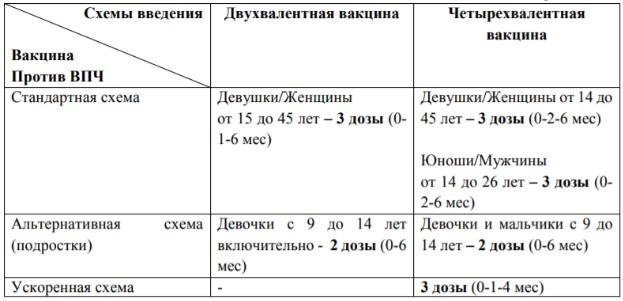
Таблица. Схемы вакцинации
Противопоказания для вакцинации:
•повышенная чувствительность к компонентам вакцины
•развитие тяжелых системных аллергических реакций или поствакцинальные осложнения на предшествующее введение вакцины против папилломавирусной инфекции
•острые инфекционные заболевания
Вакцинация не отменяет проведение регулярных гинекологических осмотров (вторичная профилактика рака шейки матки).
Профилактические осмотры. Цервикальный скрининг.
В соответствии с приказом № 572н от 1 ноября 2012 года «Об утверждении порядка оказания медицинской помощи по профилю «акушерство и гинекология» (за исключением использования вспомогательных репродуктивных технологий» профилактические осмотры рекомендуются женщинам 1 раз в год.
Рекомендации к проведению скрининга на рак шейки матки с учетом мировых данных:
•начала скрининга – 21 год, окончание – 69 лет (при условии отсутствия CIN II в течение 20 лет)
•21-29 лет – цитология не реже 1 раза в 3 года; 30-69 лет – цитология + ВПЧ не реже 1 раза в 5 лет.
При всех доброкачественных (фоновых) заболеваниях шейки матки (1-ая диспансерная группа) показано динамическое наблюдение 1 раз в год с проведением расширенной кольпоскопии, цитологическим исследованием, контролем ПЦР отделяемого из цервикального канала на ВПЧ высокоонкогенного типа.
40