Материал: Учебное пособие Перитонит
46 |
Глава 5 |
|
|
травмы органов брюшной полости, гнойные заболеваний женских половых органов (рис. 7).
Особо выделяют так называемый резидуальный абсцесс брюшной полости, который возникает у больных, после операции по поводу острого распространенного гнойного перитонита. Возникновение резидуального абсцесса характеризуется усиливающейся локальной болью, ознобом, гектической температурой, развитием синдрома системного воспалительного ответа (SIRS) Предположение о наличии абсцесса подтверждается данными ультразвукового и рентгенологического исследований, компьютерной томографии (рис 8).
Основной метод лечения поддиафрагмальных абсцессов — хи- рургический. В настоящее время в хирургической практике чаще используют методы закрытого лечения абсцесса брюшной полости (дренирование под ультразвуковым наведением):
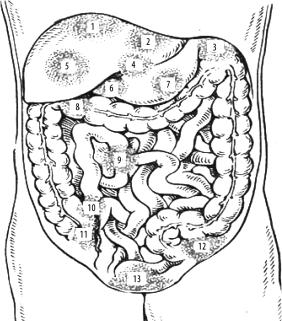
Рис. 7. Типичные места локализации абсцессов брюшной полости: 1 — правосторонний поддиафрагмальный абсцесс; 2 — срединный поддиафрагмальный абсцесс; 3 — левосторонний поддиафрагмальный абсцесс; 4 — абсцесс в сальниковой сумке; 5 — абсцесс печени; 6 — абсцесс в области культи двенадцатиперстной кишки; 7 — абсцесс в области культи желудка; 8 — подпеченочный абсцесс; 9 — межпетлевой абсцесс; 10–11 — абсцесс в области червеобразного отростка; 12 — абсцесс в области сигмовидной кишки; 13 — тазовый абсцесс.

Лечение больных с перитонитом |
47 |
|
|
Рис. 8. КТ. Поддиафрагмальный абсцесс
•• пункция тонкой иглой;
•• пункция в сочетании с черезкожным дренированием;
•• черезкожное дренирование.
При невозможности проведения чрезкожного дренирования производят хирургическое вскрытие и дренирование полости абсцесса. Вскрытие абсцесса осуществляют кратчайшим путем, по возможности экстраперитонеально, обеспечивая адекватные условия для дренирования. Дренировать гнойник необходимо таким образом, чтобы не захваченные процессом отделы брюшной полости не были инфицированы. Один из вариантов вскрытия поддиафрагмального абсцесса представлен на рис. 9.
Рис 9. Внебрюшинный доступ к правостороннему передневерхнему поддиафрагмальному абсцессу. Вид спереди (а) и сбоку (б).

ГЛАВА 6
Послеоперационное ведение больных
Проблема лечения больных с перитонитом неразрешима без применения всех возможных методов лечения в послеоперационном периоде. Основные задачи, стоящие перед врачом в этот период можно свести к трем основным:
•• борьба с интоксикацией;
•• воздействие на микрофлору с использованием различных антибактериальных средств и физических факторов;
•• восстановление нарушенных функций жизненно важных органов и систем.
IX съездом Федерации анестезиологов и реаниматологов (2005 г.) рекомендован протокол интенсивной терапии больных с перитонитом.
Протоколы интенсивной терапии больных с перитонитом включают в себя диагностические и лечебные мероприятия, осуществляемые по следующим направлениям: микробиологический мониторинг, лабораторные исследования, антибактериальная терапия, иммуноориентированная терапия, нутриционная поддержка, респираторная терапия, детоксикация, инфузионная терапия.
Один из принципов формирования протоколов — многоуров- невость, т. е. зависимость содержания лечебной тактики от тяжести и распространенности инфекционно-воспалительного процесса. При этом протокол более высокого уровня включает в себя, как правило, лечебно-диагностические мероприятия протокола менее высокого уровня и обязательные дополнительные действия.
Диагноз «перитонит» выставляют на основании локальных признаков воспаления, выявляемых интраоперационно.
Послеоперационное ведение больных |
49 |
|
|
Диагноз «сепсис» имеет место при наличии у больного с перитонитом сепсиса (не менее двух любых признаков ССВО в сочетании с клиническими проявлениями инфекционного процесса и/ или бактериемии) и синдрома полиорганной недостаточности (2 и более балла по шкале qSOFA).
Диагноз «септический шок» у больного перитонитом устанавливают при наличии сепсиса с признаками тканевой и органной гипоперфузии, артериальной гипотонии, не устраняющейся с помощью инфузионной терапии и требующей назначения катехоламинов.
С целью балльной оценки тяжести состояния у больных перитонитом целесообразно использовать одну из шкал объективной оценки тяжести состояния: APACHE II (III), SAPS II, SOFA, ВПХ– Сг, ВПХ–СС.
Микробиологический мониторинг. Сразу после установления диагноза «перитонит» для бактериологического исследования с определением антибиотикограммы осуществляют забор: экссудата из полости брюшины; проб крови из двух периферических вен. Сразу после окончания оперативного вмешательства, в ходе которого установлен диагноз перитонита, для бактериологического исследования отбирают пробы мочи, мокроты, раневого отделяемого (при наличии ран).
Повторные отборы суточных проб крови, мочи, мокроты, раневого отделяемого (при наличии ран) осуществляют не реже, чем через каждые 7 суток. Экссудат из полости брюшины для бактериологического исследования забирают при каждой релапаротомии (лапароскопии). Необходимым минимумом считается забор двух проб крови из сосудов разных конечностей больного, осуществляемых с интервалом в 30 мин. Оптимально забирать три пробы крови, что существенно повышает вероятность выявления возбудителя. Использование большего количества проб не дает преимуществ в отношении частоты выявления возбудителей. Забор крови на высоте лихорадки не повышает чувствительности метода.
Наиболее целесообразно забирать кровь из периферической вены. Преимущества забора крови из артерии не доказаны. При подозрении на катетер-ассоциированный сепсис необходимо провести количественное бактериологическое исследование крови, полученной из интактной периферической вены и через подозрительный катетер. Если из обоих образцов выделяется один и тот же микроорганизм, а количественное соотношение обсемененности образцов из катетера и вены равно или более 5, то катетер может
50 |
Глава 6 |
|
|
являться источником сепсиса (чувствительность данного метода диагностики более 80 %, специфичность достигает 100 %).
Лучше всего использовать стандартные коммерческие флаконы
сготовыми питательными средами. Забор крови следует проводить
стщательным соблюдением асептики с обработкой кожных покровов раствором йода или повидон-йода и 70 % спирта.
Антибактериальная терапия. После интраоперационного установления диагноза «перитонит» немедленно начинают реализовывать эмпирическую схему антибактериальной терапии: цефалоспорины 1–2-го поколений (цефазолин, цефуроксим) или ингибиторзащищенные аминопенициллины (амоксициллин/клавуланат, ампициллин/сульбактам) в сочетании с аминогликозидами 2-го поколения (амикацин) и метронидазолом. Одновременно
сначалом проведения эмпирической схемы антибактериальной терапии выполняют посевы биологических сред с целью определения чувствительности микрофлоры к антибиотикам (см. раздел «Микробиологический мониторинг»). Длительность курса эмпирической антибактериальной терапии определяяется сроками определения чувствительности микрофлоры к препаратам эмпирической схемы, после чего при необходимости производится коррекция антибактериальной терапии — переход к направленной антибактериальной терапии. При установленной чувствительности возбудителей показано комбинированное применение бактерицидных антибиотиков, обладающих синергизмом, или монотерапия.
Длительность курса направленной антибактериальной терапии конкретными препаратами определяется результатами повторных посевов биологических сред с последующим определением чувствительности микрофлоры к антибиотикам. При необходимости схема направленной антибактериальной терапии корригируется. Окончание антибактериальной терапии определяется стойкой нормализацией температуры тела, формулы крови и другими признаками наступающего выздоровления, в том числе отрицательными результатами посевов биологических сред. Так как максимально раннее применение адекватной антибактериальной терапии снижает риск летального исхода, то фактор эффективности должен доминировать над фактором стоимости.
Иммуноориентированная терапия. После установления диагноза «абдоминальный сепсис» проводят активную иммуноориентированную терапию рекомбинантным дрожжевым интерлейкином 2 человека (Ронколейкин ®). Показанием для назначения данного препарата является снижение абсолютного количества лимфоцитов менее 1,4 * 109 л и /или относительное количество лимфоцитов