Материал: Программа+оптимизации+вскармливания+2019+г

Таблица 7..2.. Критерии недостаточности питания
Степень недостаточности |
Масса / Рост |
Рост / Возраст |
Масса / Возраст |
||
питания |
|||||
|
|
|
|
||
|
|
|
|
|
|
Легкая |
от -1,0 |
до -1,9 |
- |
от -1,0 до -1,9** |
|
|
|
|
|
|
|
Умеренная |
от -2,0 |
до -2,9 |
от -2,0 до -2,9 |
от -2,0 до -2,9 |
|
|
|
|
|
||
Тяжелая |
≤-3,0* |
≤-3,0 |
≤-3,0* |
||
|
|
|
|
|
|
Примечание. * — или отеки, независимо от массы тела, ** — необходимо дифференцировать с конституционально маленьким ребенком.
(задержка физического развития вследствие недостаточности питания).
В клинической практике следует использовать критерии недостаточности питания у детей первого года жизни, основанные на Z scores, указанные в табл. 7.2.
Важно выделять легкую степень недостаточности питания, особенно у детей с заболеваниями, поскольку раннее выявление причин нарушений нутритивного статуса (конституциональные особенности, неадекватное питание, заболевания) и проведение своевременной коррекции рационов питания позволяют профилактировать более тяжелые проявления недостаточности питания.
Основные подходы к ведению больных
40с недостаточностью питания различной этиологии
1.Оценка фактического питания ребенка до и на фоне заболевания.
2.Устранение факторов, приводящих к снижению ну- тритивного статуса.
3.Лечение основного заболевания.
4.Адекватная диетотерапия:
•• с учетом остроты, тяжести и характера основного заболевания;
•• обеспечение возрастных потребностей ребенка
в энергии, макро- и микронутриентах и сравнение
снормами физиологической потребности (см. При ложение 1), а также дополнительных потребностей, возникающих на фоне заболевания, путем постепенного увеличения пищевой нагрузки с учетом толерантности ребенка к пище;
•• систематический учет фактического питания с расчетом химического состава суточного рациона по основным пищевым веществам и энергии;
•• выбор адекватного основного продукта питания (грудное молоко, адаптированная молочная/лечебная смесь);
•• подбор адекватного способа введения нутриентов, при необходимости — увеличение частоты и/или продолжительности кормлений, применение зондового и частичного парентерального питания;
•• введение прикорма, начиная с 4 месячного возраста, избегая при этом необоснованного вытесне-
Таблица 7..3.. Потребности в белке и энергии у здоровых детей первого года жизни и детей с недостаточностью питания
|
Дети в возрасте 0–12 мес |
||
|
|
|
|
Ценность |
|
С недостаточностью |
|
|
питания |
||
рациона |
Здоровые |
||
(на фактическую массу |
|||
|
|||
|
|
||
|
|
тела) |
|
|
|
|
|
Энергия, |
0–6 мес: 115 |
120–160 |
|
ккал/кг в сутки |
6–12 мес: 110 |
||
|
|||
|
|
|
|
Белок, |
0–6 мес: 2,2–2,6 |
3–4,5–6 |
|
г/кг в сутки |
6–12 мес: 2,9 |
||
|
|||
|
|
|
|
ния грудного молока или адаптированных молочных/лечебных смесей продуктами прикорма.
5. Организация адекватного режима дня, ухода. Диетическая коррекция острой недостаточности
питания условно подразделяется на три периода — адаптационный (определение толерантности к пище), репарационный (промежуточный) и период усиленного питания.
Независимо от периода коррекции расчет питания прово дится на фактическую массу тела.
При тяжелой недостаточности питания продолжительность периода адаптации составляет от 2–5 дней до 2 нед:
вэто время оцениваются переносимость увеличивающегося объема питания и адекватность используемых продуктов. Период репарации продолжается от 1 до 4 нед:
вэто время устанавливаются оптимальный режим и объем кормлений. При необходимости вводятся дополнительные продукты, позволяющие оптимизировать рацион, который в дальнейшем будет использоваться в течение периода усиленного питания.
Оптимальная энергетическая ценность рационов и уровни поступления основных пищевых веществ индивидуальны, зависят от степени выраженности недостаточности питания, особенностей патологического процесса, тяжести состояния ребенка и возможностей переваривания и усвоения нутриентов. Пищевая ценность повышается постепенно, с учетом переносимости объемов и качества используемых продуктов. Целевая калорийность рациона — 120–160 ккал/кг в сутки, в исключительных случаях — до 220 ккал/кг в сутки. Рекомендованный уровень поступления белка — от 3–4,5 до 6 г/кг в сутки (табл. 7.3).
Начиная с периода репарации, целесообразно назначать ферментные препараты, поливитаминные комплексы, пробиотические препараты и средства, положительно влияющие на обменные процессы (L карнитин, оротат калия, корилип, лимонтар, глицин и др.). Это особенно важно в случаях, когда недостаточность питания обусловлена тяжелым течением заболевания, и ребенок уже получает высококалорийную высокобелковую диету. Далее проводится оценка рациона, его оптимизация
сназначением лечебных продуктов со специально заданным составом.
При недостаточности питания, развившейся на фоне раз личных заболеваний в первые 4 мес жизни, подходы к питанию такие же, как у детей со ЗВУР. Грудное молоко должно сохраняться в максимальном объеме. При этом целесообразно введение в рацион специализированной смеси для недоношенных детей или высокобелкового высококалорийного продукта для энтерального питания детей первого года жизни (1 ккал/мл), а при необходимости — смеси на основе высокогидролизованного белка
сСЦТ. Объем смесей рассчитывается индивидуально
всоответствии с потребностью в энергии и белке и с учетом толерантности ребенка.
При коррекции рационов питания детей, достигших 4 месячного возраста, с целью повышения энергетической ценности и оптимизации поступления пищевых веществ целесообразно использование продуктов прикорма.

Таблица 7..4.. Пищевая ценность отдельных продуктов и блюд прикорма (на 100 г)
Продукт |
Белки, г |
Жиры, г |
Углеводы, г |
Энергетическая |
|
ценность, ккал |
|||||
|
|
|
|
||
|
|
|
|
|
|
Творог |
8,5 |
4,5 |
3,5 |
88,5 |
|
|
|
|
|
|
|
Мясное пюре |
6,5–12 |
6–12 |
4 |
100–140 |
|
|
|
|
|
|
|
Овощное пюре |
- |
- |
3,3–5 |
13–20 |
|
|
|
|
|
|
|
Фруктовое пюре |
- |
- |
9–20 |
40–90 |
|
|
|
|
|
|
|
Каша молочная |
2 |
1,7 |
10 |
61 |
|
|
|
|
|
|
|
Каша на детской |
2,9 |
3,3 |
20,6 |
123 |
|
молочной смеси |
|||||
|
|
|
|
||
|
|
|
|
|
|
Сливочное масло, 5 г |
- |
4,1 |
- |
36,9 |
|
|
|
|
|
|
|
Растительное масло, 5 мл |
- |
5 |
- |
49 |
|
|
|
|
|
|
|
Желток, 1/2 шт. |
1,1 |
2,6 |
- |
30 |
|
|
|
|
|
|
В качестве первого прикорма назначаются безмолоч- |
этот объем составляет 100–110 мл/кг массы тела (грудное |
|
|||||
ные каши промышленного выпуска, разведенные груд- |
молоко или детская молочная смесь и вода, необходимая |
|
|||||
ным молоком или смесью, которую получает ребенок. Их |
для запивания лекарств) (табл. 7.5). |
|
|||||
можно давать от 1 до 3–4 раз/сут. Использование готовых |
Снижение аппетита, тахипноэ/тахикардия во время |
|
|||||
к употреблению молочных каш нецелесообразно, так как |
кормления, срыгивания — также являются причинами |
|
|||||
их пищевая ценность существенно ниже — они вытесня- |
недостаточного потребления пищи. Среди других причин |
|
|||||
ют грудное молоко или смесь, а не дополняют их. |
развития недостаточности питания выделяют высокие |
|
|||||
В кашу постепенно добавляется растительное/сли- |
энерготраты покоя (за счет тахикардии, одышки), наруше- |
|
|||||
вочное масло — до 5–15 мл/сут (в несколько приемов). |
ние всасывания и утилизации нутриентов (обедненный |
|
|||||
41 |
|||||||
Во втором полугодии жизни важным источником жиров |
кровоток во внутренних органах, а также отек слизистой |
|
|||||
является яичный желток. |
оболочки тонкой кишки, приводящий к мальабсорбции). |
|
|||||
Коррекция белкового компонента происходит за счет |
Нутритивную |
поддержку |
необходимо начинать |
|
|||
использования лечебных высокобелковых смесей и/или |
с постепенного увеличения энергоценности рациона до |
|
|||||
введения детского творога и мясного пюре. Следует пом- |
достижения рекомендуемой 120–160 ккал/кг массы тела |
|
|||||
нить, что за счет оптимизации аминокислотного спектра |
и потребности в белке 3–4,5 г/кг массы тела в сутки. |
|
|||||
Критерием эффективности является прибавка массы |
|
||||||
биологическая ценность белка специализированных сме- |
|
||||||
сей выше, чем творога. Мясное пюре вводится начиная |
тела при наличии адекватного диуреза (отсутствие пери- |
|
|||||
ферических отеков, прогрессирующей гепатомегалии). |
|
||||||
с 5,5–6 мес. |
|
||||||
При необходимости частота кормлений увеличивается |
|
||||||
При использовании овощного и фруктового пюре сле- |
|
||||||
дует помнить об их относительно низкой энергетической |
до 8–10 раз/сут через каждые 2–3 ч (средний объем корм- |
|
|||||
ления 65–75 мл). |
|
|
|
|
|
||
ценности. Вводить их следует после каш и масел, а воз- |
|
|
|
|
|
||
можно, и мясного пюре; назначать в меньшем объеме, чем |
У детей на грудном вскармливании способ кормле- |
|
|||||
ния (кормление из груди матери, сцеженным грудным |
|
||||||
здоровым детям, отдавая предпочтение наиболее кало- |
|
||||||
рийным фруктам и овощам. Если фруктовые пюре улуч- |
молоком из бутылочки или сцеженным грудным моло- |
|
|||||
шают сниженный аппетит ребенка, их можно добавлять |
ком через зонд) |
определяется |
степенью выраженно- |
|
|||
сти симптомов ХСН, таких как тахикардия, тахипноэ, |
|
||||||
к другим продуктам и блюдам (табл. 7.4). |
|
||||||
слабость, повышенная потливость во время кормле- |
|
||||||
Адекватность диетотерапии и проводимого лечения |
|
||||||
ния. Дети с ХСН I стадии могут кормиться из груди |
|
||||||
оценивается на основании динамики антропометриче- |
|
||||||
ских показателей. |
матери и не ограничиваются в объеме потребляемой |
|
|||||
жидкости. |
|
|
|
|
|
||
|
|
|
|
|
|
||
|
При необходимости ограничения и строгого контро- |
|
|||||
7..3.. Коррекция недостаточности |
ля суточного объема потребляемой жидкости у детей |
|
|||||
с ХСН II–III ст. на фоне достаточной лактации у матери их |
|
||||||
питания у детей первого года |
кормят сцеженным грудным молоком. С целью удовлет- |
|
|||||
жизни с хронической сердечной |
ворения потребности детей в энергии и макронутриентах |
|
|||||
сцеженное грудное молоко концентрируют путем добав- |
|
||||||
недостаточностью |
|
||||||
ления адаптированной молочной смеси. К порции сце- |
|
||||||
Врожденные пороки сердца и кардиомиопатии — |
женного грудного молока постепенно добавляют рассчи- |
|
|||||
основные причины хронической сердечной недостаточ- |
танное количество смеси до достижения калорийности |
|
|||||
ности (ХСН) у детей первого года жизни. Протокол лече- |
|
|
|
|
|
|
|
ния ХСН IIА–III стадии включает ограничение суточного |
Таблица 7..5.. Среднесуточный объем грудного молока/ |
|
|||||
объема потребляемой жидкости, что ставит детей первого |
детской молочной смеси в питании детей первых 4 мес жизни |
|
|||||
полугодия жизни, получающих грудное молоко/детскую |
|
|
|
|
|
|
|
Возраст, мес |
|
Здоровые дети |
|
Дети с ХСН |
|
|
|
молочную смесь в качестве основного источника питания, |
|
|
|
|
|||
|
|
|
|
|
|
|
|
1 |
|
600–700 мл |
|
не более 500 мл |
|
|
|
в группу риска по развитию недостаточности питания. |
|
|
|
|
|||
|
|
|
|
|
|
|
|
Объем потребляемой жидкости рассчитывают с учетом |
2 |
|
700–800 мл |
|
не более 600 мл |
|
|
объема диуреза за предыдущие сутки и степени выражен- |
3 |
|
850 мл |
|
не более 650 мл |
|
|
ности проявлений сердечной недостаточности: он дол- |
|
|
|
|
|
|
|
4 |
|
900 мл |
|
не более 700 мл |
|
|
|
жен быть не менее 50% от физиологической потребности |
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ребенка. В среднем для детей первого полугодия жизни |
Примечание. ХСН — хроническая сердечная недостаточность. |
|
|||||

Таблица 7..6.. Варианты разведения сухих детских молочных смесей и их сравнение со специализированной смесью для энтерального питания (на 100 мл)
Разведение смесей |
Энергия, ккал |
Белки, г |
Жиры, г |
Углеводы, г |
|
|
|
|
|
|
|
Смесь 1* |
67 |
1,4 |
3,5 |
7,5 |
|
90 мл воды + 3 мерные ложки (13,2 г) смеси |
|||||
|
|
|
|
||
|
|
|
|
|
|
Смесь 1+ |
79 |
1,6 |
4,2 |
8,7 |
|
90 мл воды + 3,5 мерных ложек (15,4 г) смеси |
|||||
|
|
|
|
||
|
|
|
|
|
|
Смесь 1++ |
90 |
1,8 |
4,8 |
9,9 |
|
90 мл воды + 4 мерные ложки (17,6 г) смеси |
|||||
|
|
|
|
||
|
|
|
|
|
|
СГМ** |
79 |
1,5 |
4,4 |
8,2 |
|
100 мл + 1/2 мерные ложки (2,2 г) Смеси 1 |
|||||
|
|
|
|
||
|
|
|
|
|
|
Смесь для энтерального питания 1 ккал/мл |
101 |
2,6 |
5,4 |
10,0 |
|
|
|
|
|
|
Примечание. * — состав смеси 1; ** — сцеженное грудное молоко (состав на 100 мл: энергоценность 67 ккал, белок 1,2 г, жир 3,8 г, углеводы 7 г).
Таблица 7..7.. Схема концентрации сцеженного грудного молока адаптированной молочной смесью 1
Энергетическая |
Грудное молоко + адаптированная |
||
ценность, |
|||
|
молочная смесь 1 |
||
ккал/100 мл |
|
||
|
|
||
|
|
|
|
74 |
120 |
мл СГМ + 1/2 мерной ложки* смеси |
|
|
|
|
|
80 |
120 |
мл СГМ + 1 мерная ложка смеси |
|
|
|
||
90 |
150 мл СГМ + 2 мерные ложки смеси |
||
|
|
|
|
42Примечание. * — 1 мерная ложка содержит 4,3 г сухой смеси 1. СГМ — сцеженное грудное молоко.
Таблица 7..8.. Содержание влаги в продуктах питания для детей первого года жизни
Продукты и блюда |
Содержание |
|
влаги (%) на 100 г |
||
|
||
|
|
|
Грудное молоко, детская молочная смесь |
87 |
|
|
|
|
Детское мясное пюре |
40–50 |
|
|
|
|
Детская растворимая каша |
80 |
|
|
|
|
Фруктовое и овощное пюре |
80–85 |
|
|
|
|
Йогурт |
70–80 |
|
|
|
|
Биотворог классический |
81 |
|
|
|
|
Биотворог с фруктовым наполнителем |
76 |
|
|
|
|
Рыба |
70–80 |
|
|
|
|
Мясо |
45–65 |
|
|
|
|
Рис и макароны |
65–80 |
|
|
|
|
Хлеб |
30–45 |
|
|
|
80–90 ккал/100 мл (табл. 7.6). Такая концентрация возможна и в случае разведения сухой стандартной молочной смеси.
После выписки из стационара детей, получающих концентрированное сцеженное грудное молоко, для удобства разведения должна быть предложена схема его концентрации: количество мерных ложек, добавляемых в 1 порцию сцеженного грудного молока. При расчете учитывается содержание сухой смеси в 1 мерной ложке (табл. 7.7).
У детей на смешанном и искусственном вскармливании используют смеси для недоношенных и маловесных детей, а в случае выраженного ограничения объема потребляемой жидкости — высококалорийную высокобелковую смесь для энтерального питания (1 ккал/мл), объем которой подбирают индивидуально, в зависимости от рассчитанной потребности.
Ниже представлен алгоритм выбора способа вскармливания детей первого полугодия жизни с ХСН и недостаточностью питания (рис. 7.1).
Прикорм детям с ХСН вводят с 4 месячного возраста, при этом учитывают содержание влаги в используемых продуктах (табл. 7.8).
7..4.. Коррекция недостаточности питания у детей первого года жизни с неврологическими нарушениями
Развитие недостаточности питания у детей с неврологическими нарушениями обусловлено, прежде всего, пищевыми факторами, а именно: неадекватным потреблением пищи (вследствие оромоторной дисфункции, псевдо- и бульбарных нарушений, дисфагии) и повышенными энерготратами (у детей с судорогами, гиперки незами).
Наличие сопутствующих нарушений (гастроэзофагеального рефлюкса, запоров, нарушения моторики ЖКТ), побочных действий лекарственных препаратов (чаще всего противосудорожных, вызывающих снижение ап- петита, сонливость, нарушение метаболизма микронутриентов) дополнительно негативно влияют на состояние питания.
Важно учитывать качество и количество съеденной пищи, кратность и продолжительность кормлений, положение ребенка во время кормления (у мамы на руках, в стуле, кресле), наличие поперхиваний, срыгиваний, рвоты для выявления симптомов аспирации (кашель, рецидивирующая пневмония).
Антропометрические измерения (масса и длина тела, окружность головы) проводят по общим правилам и оценивают динамику прибавку массы тела и роста по Нормам роста детей, разработанным ВОЗ (2006). Считается, что антропометрические показатели у детей с неврологическими нарушениями на первом году жизни должны соответствовать показателям здоровых детей.
Целью нутритивной поддержки является обеспечение безопасного приема пищи и адекватное поступление макро-, микронутриентов, пищевых волокон
ижидкости. Для профилактики аспирации кормление ребенка проводят в полувертикальном положении; в течение не менее 20–30 мин после кормления его удерживают вертикально. Если возможен и безопасен пероральный прием пищи, необходимо принимать меры для улучшения оромоторных навыков, положения во время еды, регулировать консистенцию пищи
иее калорийность. Применение специализированных бутылочек для детей с неврологическими нарушениями
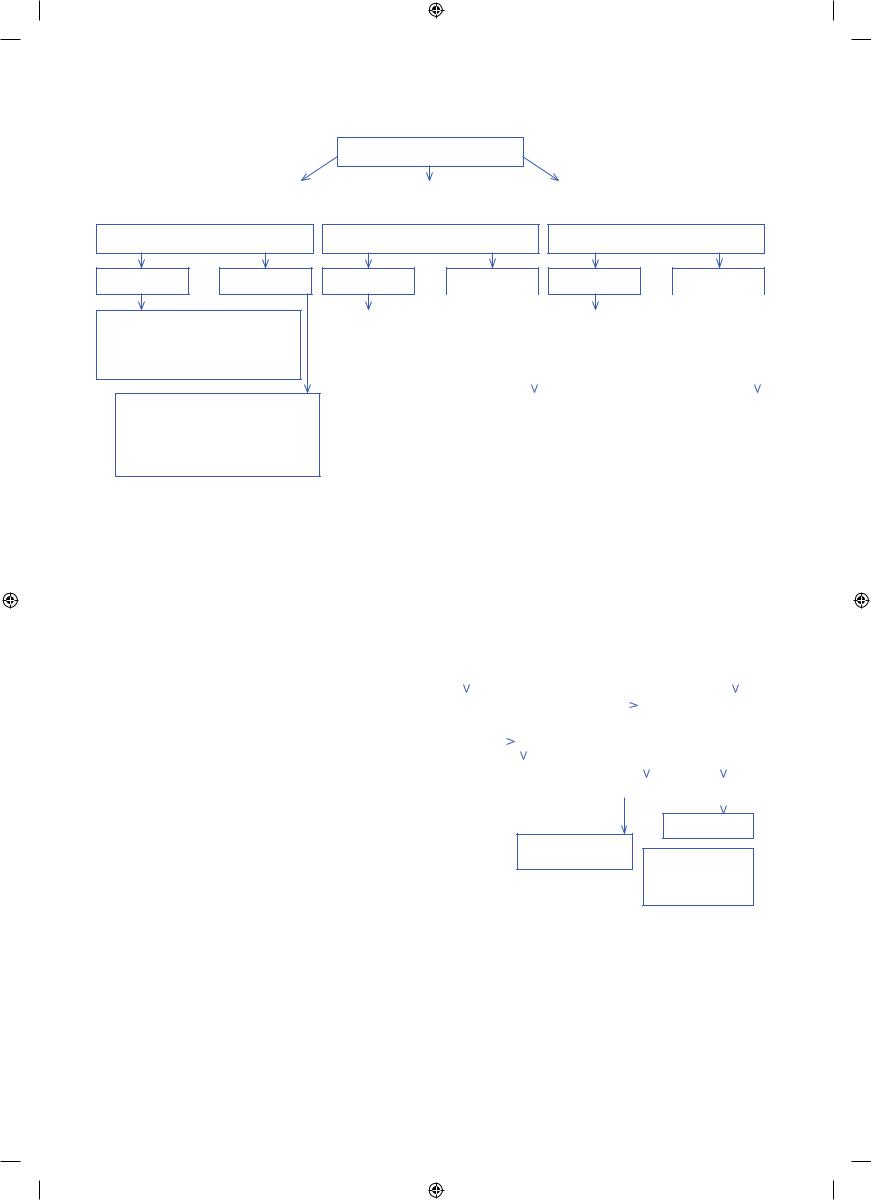
Рис.. 7..1.. Алгоритм выбора способа вскармливания детей первого полугодия жизни с ХСН и недостаточностью питания
Острая недостаточность питания (легкая, умеренная, тяжелая)
Грудное вскармливание |
|
Смешанное вскармливание |
|
Искусственное вскармливание |
(достаточная лактация) |
|
|
||
|
|
|
|
|
|
|
|
|
|
Ограничение жидкости
Нет (ХСН I) |
Есть (ХСН IIА–III) |
Ограничение жидкости
Нет (ХСН I) |
Есть (ХСН IIА–III) |
Ограничение жидкости
Нет (ХСН I) |
Есть (ХСН IIА–III) |
Кормление из груди матери + докорм сцеженным грудным молоком или смесью для недоношенных
ималовесных детей / смесью для энтерального питания
Кормление концентрированным сцеженным грудным молоком из бутылочки или по показаниям через зонд
(при декомпенсации)
|
|
|
|
|
|
|
|
|
|
|
Кормление из груди матери, докорм |
|
|
|
|
Адаптированная молочная смесь + |
|
|
|||
адаптированной молочной смесью |
|
|
|
|
|
|
||||
|
|
|
|
смесь для недоношенных |
|
|
||||
|
или смесью для недоношенных |
|
|
|
|
|
|
|||
|
|
|
|
|
и маловесных детей / смесь |
|
|
|||
|
и маловесных детей / смесью |
|
|
|
|
|
|
|||
|
|
|
|
|
для энтерального питания |
|
|
|||
|
для энтерального питания |
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Кормление сцеженным грудным |
|
Кормление смесью для недоношенных |
|||||||
|
молоком из бутылочки или |
|
и маловесных детей / смесью |
|||||||
|
по показаниям через зонд (при |
|
для энтерального питания |
|||||||
|
декомпенсации), докорм смесью для |
|
из бутылочки или по показаниям |
|||||||
|
недоношенных и маловесных детей / |
|
через зонд |
|||||||
|
смесью для энтерального питания |
|
(при декомпенсации) |
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
• Назначение питания на фактическую массу тела |
|
43 |
• Энергетическая ценность 120–160 ккал/кг |
|
|
• Белок 3–4,5 г/кг массы тела |
|
|
• Ежедневный контроль прибавки массы тела |
|
|
• Перерасчет питания 1 раз в 1–2 нед |
|
|
|
|
|
позволяет регулировать поток смеси/грудного молока у детей со слабостью сосания, облегчает процесс кормления.
Если пероральное кормление небезопасно или недостаточно, а длительность приема пищи чрезмерна (>3 ч в день), необходимо рассмотреть возможность энтерального питания через зонд или гастростому. Для энтеральной поддержки предпочтительны наименее инвазивные методы (рис. 7.2).
Подходы к назначению питания при грудном и искусственном вскармливании осуществляются в соответствии с рекомендациями, приведенными выше. У детей со срыгиваниями используют антирефлюксные смеси. Объем кормлений и интервал между ними определяются толерантностью ребенка.
В случае кормления сцеженным грудным молоком при невозможности достижения желаемого объема необходимую энергетическую ценность возможно обеспечить путем добавления к молоку адаптированной молочной смеси (см. табл. 7.6).
Прикорм вводится в соответствии с приведенными выше рекомендациями.
Рис.. 7..2.. Выбор способа вскармливания для детей с неврологическими нарушениями
|
|
|
|
|
Безопасное кормление через рот, |
|
|
|
|
|||||||||
Да |
|
|
низкий риск аспирации, достаточные |
|
|
Нет |
||||||||||||
|
|
|
|
|
|
двигательные навыки мышц рта |
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
Кормление через рот |
|
|
|
|
|
|
Зондовое питание |
|||||||||||
|
|
|
|
|
|
|||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
Да |
|
|
|
|
|
Нет |
|
|
|
Продолжительность |
||||||||
|
|
|
|
|
|
|
|
|
кормления <3 мес |
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
Адекватная прибавка |
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
массы тела, роста |
|
|
|
Да |
|
|
|
Нет |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Гастростома
Назогастральный или назоеюнальный зонд Клиника ГЭР —
гастростома с антирефлюксной
операцией
Примечание. ГЭР — гастроэзофагеальный рефлюкс.

Глава 8.. ПРОФИЛАКТИКА ОЖИРЕНИЯ И КОРРЕКЦИЯ ПИТАНИЯ ПРИ ИЗБЫТОЧНОЙ МАССЕ ТЕЛА
|
Увеличение числа детей с избыточной массой тела |
дациям, приведенным в главе 1 «Питание беременных |
|
|
и ожирением, а также достоверные научные данные, под- |
женщин». Не допускается избыточное потребление насы- |
|
|
тверждающие роль ожирения как ведущего фактора риска |
щенных жиров и «быстрых» углеводов. Ограничительные |
|
|
развития различных патологических состояний, вклю- |
диеты (высокобелковая, фруктовая и др.) использоваться |
|
|
чая сахарный диабет, инфаркт миокарда, онкологические |
не должны. |
|
|
заболевания, заставляют рассматривать данную проблему |
Особое внимание следует уделять достаточному посту- |
|
|
как социально значимую для формирования здоровья |
плению животного белка при адекватном обеспечении |
|
|
населения России. |
энергией, а также витаминов, минеральных веществ |
|
|
|
и докозагексаеновой кислоты, оказывающей профилак- |
|
|
Период внутриутробного развития |
тический эффект в отношении развития избыточной мас- |
|
|
Риск развития ожирения опредляется взаимодействи- |
сы тела и ожирения у ребенка. |
|
|
ем между генотипом, образом жизни, факторами окру- |
|
|
|
жающей среды и питанием, начиная с ранних этапов |
Первый год жизни |
|
|
развития человека. Недостаточное поступление пищевых |
Характер питания ребенка после рождения может как |
|
|
веществ во время внутриутробного периода, возникающее |
снизить, так и увеличить риск реализации заложенных |
|
|
при фетоплацентарной недостаточности, неадекватном |
внутриутробно проблем. |
|
|
питании матери, гипоксии, стрессовых ситуациях и ане- |
Грудное молоко является ведущим постнатальным |
|
|
мии во время беременности, существенно повышает риск |
фактором метаболического программирования здоровья |
|
|
развития сердечно-сосудистой патологии и инсулиноре- |
ребенка. Показан протективный эффект грудного молока |
|
|
зистентности, может способствовать формированию так |
на первом году жизни в отношении риска развития ожи- |
|
44 |
|||
называемого экономного фенотипа с нарушением липид- |
рения в возрасте 4 лет. Однако высокая скорость роста |
||
|
ного обмена и накоплением жировой ткани (Barker, 1993). |
детей на протяжении первых 6 мес жизни, независимо |
|
|
Как показывают последние исследования, риск разви- |
от характера вскармливания, существенно повышает риск |
|
|
тия ожирения и метаболических нарушений повышается: |
развития ожирения (Ekelund, 2007). |
|
|
•• при ожирении и избыточной массе тела у женщины |
Преимущества грудного вскармливания могут также |
|
|
до наступления беременности; |
нивелироваться в случае неадекватного питания ребенка |
|
|
•• патологической (избыточной) прибавке в массе во |
в более старшем возрасте. |
|
|
время беременности независимо от нутритивного ста- |
Ключевое влияние на динамику массо-ростовых |
|
|
туса женщины; |
показателей детей грудного возраста оказывает коли- |
|
|
•• макросомии новорожденного (Schellong, 2012). |
чество потребления белка. Его избыточное поступле- |
|
|
У беременных женщин с ожирением повышена продук- |
ние активирует сигнальные белковые молекулы (такие |
|
|
ция провоспалительных цитокинов и других показателей |
как mTOR), контролирующие пролиферацию клеток |
|
|
хронического воспалительного процесса. На фоне ожи- |
и гомеостаз, что приводит к гипертрофическому росту |
|
|
рения и избыточного питания беременной женщины уже |
адипоцитов и ожирению. Повышение концентрации |
|
|
внутриутробно увеличивается уровень глюкозы у ребенка |
инсулиногенных аминокислот с разветвленной цепью |
|
|
и инсулина в плаценте, а также в адипоцитах как женщины, |
стимулирует выработку инсулина и развитие инсули- |
|
|
так и плода; повышается синтез лептина, что дополнитель- |
норезистентности, которая также ведет к накоплению |
|
|
но увеличивает уровень глюкозы, инсулина и модулирует |
избыточной массы тела и увеличивает риск формирова- |
|
|
метаболический ответ нейронов гипоталамуса, повышая |
ния сахарного диабета 2 го типа. |
|
|
склонность к избыточному потреблению пищи. Это приво- |
Относительно низкое количество белка в женском |
|
|
дит к макросомии плода и новорожденного и программи- |
молоке является одним из факторов, профилактирующих |
|
|
рует формирование избыточной массы тела в дальнейшем. |
детское ожирение. Также на фоне грудного вскармли- |
|
|
Важно отметить, что рождение крупного ребенка, незави- |
вания у здоровых детей реализуются механизмы само- |
|
|
симо от индекса массы тела матери и состояния ее здоровья, |
регуляции потребления грудного молока. При отсут- |
|
|
существенно увеличивает риск развития у него метаболи- |
ствии формирования индивидуального режима питания |
|
|
ческих нарушений в более старшем возрасте. |
у ребенка в возрасте старше 2 мес жизни, а также частых |
|
|
Дополнительным фактором риска развития ожире- |
и беспорядочных кормлениях возможны высокие прибав- |
|
|
ния является родоразрешение путем операции кесарева |
ки массы тела, обусловленные перекормом, что повышает |
|
|
сечения, что, возможно, связано с отягощенным гинеко- |
риск развития избыточной массы тела и ожирения в даль- |
|
|
логическим и соматическим анамнезом, более высоким |
нейшем (van Der Willik, 2015). |
|
|
индексом массы тела у женщин в группе оперативных |
При смешанном и искусственном вскармливании важ- |
|
|
родов, меньшей продолжительностью лактации, а так- |
ную роль играет нутриентный состав детских молоч- |
|
|
же нарушениями становления микробиоты кишечника |
ных смесей, и в первую очередь белковый компонент. |
|
|
у ребенка после оперативных родов. |
В последние годы наблюдается тенденция к его снижению |
|
|
С целью профилактики ожирения у детей следует уде- |
в детских молочных смесях до 12–13 г/л, при этом особое |
|
|
лять особое внимание оптимизации питания и контролю |
внимание уделяется качественному составу — максималь- |
|
|
за динамикой массы тела беременных женщин, особенно |
ному приближению к грудному молоку по содержанию |
|
|
при наличии у них ожирения и/или диабета. Важную |
аминокислот и клинически доказанной эффективности |
|
|
роль играют предупреждение и своевременная коррекция |
продукта. |
|
|
нарушений маточно-плацентарного кровотока. |
Особенно показано использование смесей с понижен- |
|
|
Питание беременных женщин должно быть рацио- |
ным количеством белка детям, родившимся от матерей |
|
|
нальным, разнообразным и соответствовать рекомен- |
с избыточной массой тела/ожирением, а также с высо- |