Материал: Ответы на блок по акушерству


8.Какова дальнейшая тактика ведения?
Срочное родоразрешение путем КС, после операции обязательно осмотреть матку и придатки. После операции обязательно УЗИ через полгода для контроля состояния рубца.
9.Какие существуют методы оценки предполагаемой массы плода, каков этот показатель в данном случае?
- формула Жорданиа: Y=ОЖ х ВДМ, где Y- масса плода, г; ОЖ - окружность живота, см; ВДМ - высота дна матки над лоном, см.
- формула Джонса: Y=(ВДМ- 11) х 155, где Y - масса плода, г, ВДМ - высота дна матки над лоном, см; 11 - условный коэффициент при массе беременной до 90 кг (при массе беременной более 90 кг этот коэффициент равен 12), 155 - специальный индекс.
- формула Стройковой: ПМП = ((масса тела матери/И) – (окружность живота × высота стояния дна матки))/2
- по Ланковицу: Y=(ОЖ+ВДМ+РБ+МБ) х 10, где Y - масса плода, г; ОЖ - окружность живота, см; ВДМ - высота дна матки над лоном, см; РБ - рост беременной, см; МБ - масса тела беременной, кг; 10 - условный коэффициент.
В данном случае масса плода – 4.000 г.
10.Дайте характеристику таза у данной женщины, какая степень сужения?
Степени сужения таза:
I степень — истинная конъюгата менее 11 см и больше 9 см;
II степень — истинная конъюгата меньше 9 см и больше 7 см;
III степень — истинная конъюгата меньше 7 см, но больше 5 см;
IV степень — истинная конъюгата меньше 5 см.
Дистанция спинарум и кристарум сужены на 1 см (норма 25-27 и 27-29 соотвественно), дистанция трохантерика в норме (норма 29-31 см), наружная конъюгата меньше на 2 см (норма 21 см). истинная конъюгата – 9 см (норма 11 см).
В данном случае I степень сужения.
Истинная конъюгата — кратчайшее расстояние между серединой верхне-внутреннего края лонной дуги и самой выдающейся точкой мыса. -11 см. В связи с тем, что прямое измерение внутренней конъюгаты невозможно, то для установления ее величины используются измерения наружной конъюгаты и диагональной конъюгаты.Наружная конъюгата(наружный прямой размер таза)-это расстояние от середины верхненаружного края симфиза до надкрестцовой ямки.-20 см, если из этой величины отнять 9 см при индексе Соловьева 14-15 см, то мы определим величину истинной конъюгаты — 11 см.Диагональная конъюгата — расстояние от нижнего края симфиза до наиболее выдающейся точки крестца определяют при ВИ.-12,5- 13 см, вычитая из этой величины 1,5-2 см мы получим размеры истинной конъюгаты.Классификация узкого таза по степени сужения строится на измерении истинной конъюгаты.I ст. ИК - 11-9 см.II ст. 9-7,5 см. III ст. 7,5 -6,5 см. IV ст. - меньше 6,5 см.
индекс Соловьёва, который помогает определить уровень сужения малого таза будущей мамы. В данном случае нормой считается окружность запястья от 14 до 16 см. Врач замеряет обхват большого таза и вычитает из этого числа 9 сантиметров. Таким образом вычисляется размер малого таза. Если же окружность запястья беременной меньше 14 см, то из обхвата таза вычитают не 9, а 8 см (поскольку кости тоньше). А когда окружность запястья превышает 16 см, то из обхвата большого таза отнимают 10 см.
11.Каковы размеры истинной конъюгаты у данной женщины?
В данном случае для вычисления истинной конъюгаты, необходимо из значения диагональной конъюгаты вычесть 2.
Если у женщины тонкие кости (индекс Соловьева 15,5 и меньше), то из диагональной конъюгаты вычитаем 1,5. Если кости широкие – вычитаем 2.
Диагнональная конъюгата = 11; 11 – 2 = 9 (истинная конъюгата).
12.Что такое «признак Вастена», о чем он свидетельствует?
Признак Вастена - признак степени соответствия головки плода размерам малого таза роженицы; это соотношение плоскости передней поверхности лонного сочленения и головки плода. Акушер кладет ладонь на переднюю поверхность лонного сочленения роженицы, лежащей на спине; при передвижении ладони по брюшной стенке кверху пальпируется предлежащая часть головки плода. В норме головка плода находится кзади от плоскости лона (признак «-»). Если она расположена кнаружи от этой плоскости («+»), то роды невозможны. В случаях стояния головки на одном уровне с лонным сочленением - признак неопределенный.
13.Что такое контракционное кольцо? Назовите его синоним.
Контракционное кольцо (сегментарная дистоция тела матки, пограничное кольцо) - поперечная борозда на поверхности матки, прощупываемая через брюшную стенку при родах; соответствует границе между телом матки и ее нижним сегментом; высота положения контракционного кольца над лобковым симфизом служит показателем степени раскрытия шейки матки. Высокое косое расположение пограничного кольца между телом матки и перерастянутым нижним маточным сегментом - признак угрожающего разрыва матки в родах.
Задача № 3.18
Роженица К., 40 лет, многорожавшая, доставлена в родильный дом. Срок беременности доношенный.
Из анамнеза: настоящая беременность восьмая: первые пять закончились нормальными родами в срок
1.Поставьте диагноз.
Беременность восьмая, 40 недель. II период родов.
Осложнение: Многорожавшая. Отягощенный акушерско-гинекологический анамнез. Полный свершившийся гистопатологический разрыв матки. Интранатальная гибель плода. Геморрагический шок I степени.
2.Какое осложнение родов имеет место в данном случае?
Разрыв матки, геморрагический шок I степени, интранатальная гибель плода.
3.Приведите определение данного осложнения?
Разрыв матки - это нарушение целостности стенок матки во время беременности или родов.
4.Дайте классификацию разрывов матки.
По патогенезу: самопроизвольный (при морфологических изменениях миометрия, при механическом препятствии рождению плода), насильственный (акушерские щипцы) и смешанный.
По клиническому течению: риск разрыва матки, угрожающий разрыв, начавшийся разрыв и свершившийся.
По характеру повреждения: полный (проникающий в брюшную полость) и неполный (не проникающий).
По локализации: в нижнем сегменте (передняя стенка, боковая, задняя, отрыв матки от влагалищных сводов), разрыв в теле матки (передней и задней стенки) и в дне матки.
По времени возникновения: во время беременности и во время родов.
5.Назовите причины возникновения осложнения применительно к данному случаю.
Гистопатологическая причина (патологические изменения в стенки матки), атягощенный акушерско-гиниекологический анамнез.
6.Перечислите клинические признаки, позволяющие заподозрить имеющуюся патологию, которые описаны в данной задаче.
Начались сильные болезненные потуги, приняли беспрерывный характер, внезапно появилась сильная боль внизу живота, после чего родовая деятельность прекратилась, слабость, головокружение, тошнота, рвота, положительный симптом Щеткина-Блюмберга, кожи и слизистые бледные, АД 100/55, пульс 116, тупость в отлогих местах при перкуссии, контуры матки определяются нечетко, сердцебиение плода отсутствует.
7.Какова дальнейшая тактика ведения?
Лапаротомия, ушивание или экстирпация матки (выбор методики зависит от локализации и обширности разрыва), санация брюшной полости + восстановление ОЦК.
8.Оцените таз у данной женщины?
Таз соответствует норме.
9.Охарактеризуйте состояние гемодинамики у данной женщины?
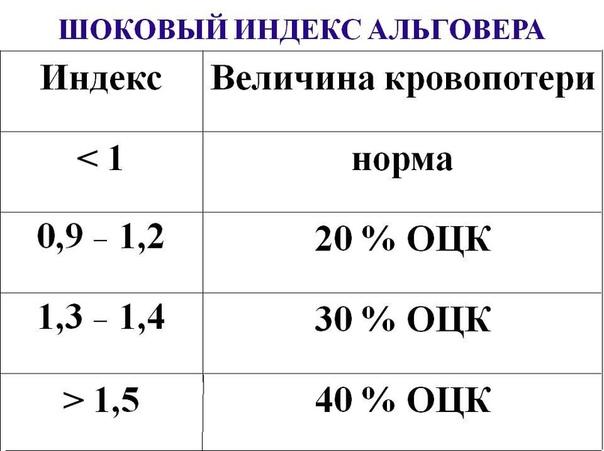
Слабость, тупость в отлогих местах, снижение АД, слабый пульс, болевой шок, бледные слизистые. У женщины геморрагический шок I степени, индекс Альговера = 116/100 = 1,16 (если индекс равен 1 – потеря 20% ОЦК, 1,5 – 30-40%, 2 – 50%).
10.Чем обусловлена тяжесть состояния пациентки?
Болевым фактором (разрыв матки), кровопотерей, развитием геморрагического шока.
11.Перечислите профилактические мероприятия, которые могли бы предотвратить данное осложнение родов?
Наблюдение в женской консультации, ранняя госпитализация (в 36 недель), КС в 37-38 недель, осмотр матки, оценка её состояния, своевременная установка диагноза. В первой половине беременности УЗИ 1р/2 нед, во второй половине – 1р/нед.
12.Что произошло с плодом? Каковы причины этого?
Интранатальная гибель плода из-за гипоксии.
13.Перечислите факторы риска по возникновению данного осложнения родов? Какие из них имеются в рассматриваемом случае?
- беременные с рубцом на матке, после операции на матке;
- беременные после многочисленных абортов, в особенности осложненных воспалительными процессами матки;
- многорожавшие беременные;
- беременные плодом с большой массой тела;
- беременные с патологическим вставлением головки (лобным, высоким прямым);
- беременные с патологическим положением плода (поперечным, косым);
- беременные с суженным (узким) тазом;
- беременные с сочетанием суженного таза и большой массы плода;
- беременные, которым назначали средства, сокращающие матку (окситоцин, простагландины) + морфологические изменения матки;
- беременные с анатомическими изменениями шейки матки вследствие возникновения рубцов после диатермокоагуляции, криодеструкции, пластики;
- беременные с опухолями матки, которые блокируют выход из малого таза.
В данном случае факторами риска являются: многорожавшая, аборт в анамнезе, осложненные роды в анамнезе (проводилось ручное обследование матки, с последующим развитием воспалительного процесса).
Задача № 3.19
Роженица С., 35 лет, поступила в роддом с родовой деятельностью, начавшейся 4 часа назад. Роды в срок.
Из анамнеза: гинекологические заболевания – миома матки небольших размеров.
1.Сформулируйте диагноз.
Беременность третья, 40 недель.
Осложнение: Поперечное положение плода, I позиция, I период вторых родов. Отягощенный акушерско-гинекологический анамнез.
2.Дайте определение основному акушерскому осложнению, имеющемуся у данной женщины.
Поперечное положение - ось матки пересекает ось плода под прямым углом.
3.Какую форму чаще всего имеет матка при наружном осмотре в подобных случаях?
Форма матки вытянутая в поперечном направлении, дно матки стоит ниже, предлежащая часть над входом в малый таз не определяется, головка и тазовый конец плода располагаются в боковых отделах матки, ЧСС плода выслушивается лучше всего на уровне пупка.
4.Соответствует ли ВДМ и ОЖ сроку беременности при данных состояниях?
Нет, ВДМ меньше нормы (32-34), а ОЖ больше нормы (100).
5.Как определяется позиция плода в этой ситуации?
По отношению головки к правой или левой стенке матки. 1 позиция – к левой стенке матки, 2 позиция – к правой.
6.Как определяется вид плода?
По отношению спинки к передней или задней стенке матки. Передний вид – к передней стенке, задний – к задней.
7.Где будут определяться крупные части плода?
В боковых отделах матки: слева головка, справа – таз.
8.Где лучше выслушивается сердцебиение плода в таких случаях?
В области пупка.
9.Как определить предлежащую часть (головку или ягодицы) при влагалищном исследовании в таких случаях?
При влагалищном исследовании предлежащая часть не определяется, иногда можно определить мелкие части плода.
Методы диагностики: наружный осмотр, пальпация, ВСДМ, влагалищное исследование, УЗИ.
10.Нужна ли дородовая госпитализация и, если да, то в каком сроке беременности?
Да, 37-38 недель. Для подготовки и проведения планового КС.
11.Какой метод родоразрешения предпочтительнее?
КС.
12.Чем вероятнее всего закончится консервативное ведение родов в подобных случаях? Что делать в этой ситуации?
В случае неоказания своевременной медицинской помощи произойдёт полное раскрытие маточного зева, излитие околоплодных вод и выпадение частей плода.
Если произойдёт выпадение пуповины – её сдавление, нарушение маточно-плацентарного кровообращения, гипоксия плода.
Если произойдёт выпадение ножки – поперечное положение переходит в продольное (самый благоприятный исход).
Если произойдёт выпадение ручки – возникает запущенное поперечное положение плода, вколачивание плечиков, перерастяжение нижнего сегмента матки, разрыв матки, гибель плода и матери. При запущенном положении плода проведение КС невозможно, проводят плодоразрушающую операцию – декапитацию (декапитационным крючком Брайна).
Продорозрушающие операции:
Краниотомия – перфорация головки плода с последующим удалением вещества ГМ.
Декапитация – отделение головки плода от туловища в области шейных позвонков.
Клейдотомия – рассечение ключицы плода с целью уменьшения объема плечевого пояса для облегчения его прорезывания при родах.
Эвисцерация, эвентерация и экзентерация – опорожнение грудной и брюшной полости плода от внутренностей для уменьшения их объема.
Спондилотомия – рассечение позвоночника плода.
Задача № 3.20
Первородящая П., 25 лет, поступила в роддом с регулярной родовой деятельностью, начавшейся 8 часов назад. Роды в срок.
Акушерско-гинекологический анамнез не отягощен.