Материал: Ответы на блок по акушерству
1.Сформулируйте диагноз?
Беременность первая 30 недель. Продольное положение, головное предлежание.
Сопутствующие: Врожденный порок сердца, дефект межпредсердной перегородки. ХСН II Б, ФК III-IV.
2.Какие симптомы подтверждают поставленный диагноз?
Отеки нижних конечностей, сердцебиение, цианотичные слизистые, систолический шум на верхушке, акцент II тона над легочной артерией, увеличенная печень.
3.Напишите лист назначений?
Ограничение физической нагрузки - постельный режим, седативные средства (валериана, пустырник). В диете предусматривается ограничение соли до 1-3 г и жидкости до 1,5 л, поступление пищи должно быть частым (5-6 р/день), небольшими порциями. Применяют сердечные гликозиды и диуретики: дигоксин, фуросемид. иАПФ беременным противопоказаны, но если применение какого-либо препарата жизненно необходимо, больная пишет информированное добровольное согласие.
Предложить женщине прерывание беременности (тактично, аккуратно с консилиумом главного врача и специалиста роддома). Чаще такие женщины беременеют осознанно и отказываются от прерывания беременности, поэтому необходимо регулярно предлагать прерывание до 36 недель (на этом сроке уже можно родоразрешить), либо пока прерывание не потребуется по жизненным показаниям.
4.Какие изменения можно выявить у плода с помощью узи?
Врожденный порок сердца, задержка роста и развития плода.
5.В консультации каких специалистов нуждается данная женщина?
Терапевт, кардиолог, кардиохирург.
6.По каким признакам можно поставить срок беременности?
По УЗИ, по дате первого шевеления плода, по первому дню последней менструации, по овуляции, по высоте стояния дна матки. Срок беременности можно определить по длине внутриутробного плода.
При определении срока беременности по дате последней менструации возможны ошибки от одной до двух недель. Беременность может наступить только после овуляции, которая при 28-дневном цикле наступает между 12-м и 16-м днями, поэтому отсчитывать срок беременности по календарю следует спустя 2 нед после первого дня последней менструации.
Определение срока беременности по дате первого шевеления плода возможно во второй ее половине. Известно, что шевеление плода первородящие женщины ощущают с 20-й недели, а повторнородящие женщины - с 18-й недели беременности.
Самый ранний срок, который удается диагностировать по размерам матки, равен 5 нед. К этому времени матка несколько увеличивается и становится округлой. В 8 нед величина матки соответствует размерам среднего женского кулака или гусиного яйца. В 12 нед беременности матка увеличивается до размеров мужского кулака, и дно ее находится на уровне верхнего края лобкового сочленения или слегка выступает над ним.
Высота стояния дна матки над лобком измеряется сантиметровой лентой. В 16 нед беременности дно матки определяется на 6 см выше лобка и приближается к середине расстояния между пупком и лобком. В 20 нед беременности дно матки находится на 12 см выше лобка или на 4 см ниже пупка. В 24 нед дно матки определяется примерно на уровне пупка и отстоит от лобкового сочленения на 18-20 см. В 28 нед беременности дно матки пальпируется на 24-26 см выше лобка. В 32 нед дно матки располагается на середине расстояния между пупком и мечевидным отростком, а высота стояния дна над лобком равна 28-30 см. В 36 нед дно матки находится под мечевидным отростком, или на 34-36 см выше лобка.
В 40 нед дно матки опускается до середины расстояния между пупком и мечевидным отростком. Высота стояния дна матки, измеренная сантиметровой лентой, равна 34-35 см
Увеличение ОЦК и МОК, снижение компенсаторных возможностей сердца, рестеноз, развитие митральной недостаточности, повышение АГ, неправильное питание (употребление большого количестве жидкости и поваренной соли), физическое и нервное напряжение.
5.Какие изменения можно выявить у плода на УЗИ?
Врожденный порок сердца, задержка роста и развития плода (СЗРП).
6.Какие характерные изменения плаценты можно выявить на УЗИ?
Преждевременное созревание. Может быть замедление кровотока, наружный кровоток в плаценте.
7.В консультации каких специалистов нуждается данная женщина?
Кардиолог, кардиохирург, ревматолог, терапевт.
8.Какие лекарственные средства и с какой целью могут быть применены в I, II и III периодах родов?
Роды ведут с исключением потужного периода. Роды могут продолжаться до 2 ч, всё это время важно следить, чтобы не развилась слабость родовой деятельности и чтобы было нормальное ЧСС плода. При развитии слабости можно ввести окситоцин. Из-за болевого синдрома может развиться дискоординация, лучшее её лечение - эпидуральная анестезия.
I, II периоды: адекватное обезболивание (закись азота или эпидуральная анестезия), инфузионная терапия под контролем АД, сердечные гликозиды (дигоксин).
III период: окситоцин.
9.Каковы используемые методы обезболивания?
Эпидуральная анестезия, закись азота, фентанил в/в, обкалывание шейки матки лидокаином.
10.Какие спазмолитические препараты могут быть применены в родах?
Спазмолитики - лекарственные вещества, снижающие тонус и сократительную активность гладких мышц и кровеносных сосудов. Еще в 1923 г. академик А. П. Николаев предложил для болеутоления в родах использовать спазмолитик. Обычно используют следующие препараты: ДРОТАВЕРИН (НО-ШПА), ПАПАВЕРИН, БУСКОПАН. Назначение спазмолитиков показано: - роженицам, не проходившим достаточной психопрофилактической подготовки, проявляющим черты слабости, неуравновешенности нервной системы, слишком молодым и пожилым женщинам. В подобных случаях спазмолитические средства применяют в начале активной фазы первого периода родов (при 2-3 см раскрытия шейки матки) в целях профилактики родовых болей и лишь отчасти для их устранения. Важно дождаться регулярных устойчивых схваток, иначе этот процесс родов может приостановиться. - роженицам, как самостоятельное болеутоляющее средство при уже развившихся болях, либо в сочетании с другими средствами, при раскрытии шейки матки на 4 см и более. При развившейся родовой деятельности спазмолитики не влияют на силу и частоту схваток, не нарушают сознания роженицы и её способность к действиям. Препараты вводятся внутримышечно или внутривенно. При внутримышечном введении действие начинается через 15-30 минут, при внутривенном через 5-10 минут, действие длится 2-3 часа. Допустимы повторные введения препарата через 2 часа. Спазмолитики хорошо помогают справиться с раскрытием шейки матки, снимают спазм гладкой мускулатуры, уменьшают продолжительность первого периода родов. Отрицательного влияния на плод не оказывают. Из побочных явлений наиболее часто отмечается снижение артериального давления, тошнота, головокружения, слабость. Однако обезболивающий эффект у данных лекарств не ярко выражен, что заставляет применять их в сочетании с другими средствами.
11.Перечислите мероприятия, направленные на профилактику патологической кровопотери?
10 ЕД окситоцина в/в, одной рукой пережимают лон, а другой вытаскивают послед.
Профилактика акушерских кровотечений включает в себя несколько принципов.
-
Планирование беременности, своевременная подготовка к ней (выявление и лечение хронических заболеваний до наступления беременности, предупреждение нежелательной беременности).
-
Своевременная постановка беременной на учет в женской консультации (до 12 недель беременности).
-
Регулярное посещение акушера-гинеколога(1 раз в месяц в 1 триместре, 1 раз в 2-3 недели во 2 триместре, 1 раз в 7-10 дней в 3 триместре).
-
Снятие повышенного мышечного напряжения матки при беременности с помощью токолитиков (препаратов, уменьшающих мышечное напряжение матки).
-
Своевременное выявление и лечение осложнений течения беременности:
-
гестоза(осложнение течения беременности, сопровождающееся отеками, повышением артериального давления и нарушением функций почек);
-
плацентарной недостаточности(нарушение функционирования плаценты из-за недостаточного кровоснабжения системы « матка-плацента»);
-
артериальной гипертензии(стойкое повышение артериального давления).
-
-
Контроль уровня сахара крови с проведением глюкозо-толерантного теста (беременной дают 75 г глюкозы и через час измеряют ее уровень сахара крови).
-
Соблюдение беременной диеты (с умеренным содержанием углеводов и жиров (исключение жирной и жареной пищи, мучного, сладкого) и достаточным содержанием белков (мясные и молочные продукты, бобовые)).
-
Лечебная физкультура для беременных (незначительные физические нагрузки 30 минут в день – дыхательная гимнастика, ходьба, растяжка).
-
Рациональное ведение родов:
-
оценка показаний и противопоказаний к родам через естественные родовые пути или с помощью операции кесарева сечения;
-
адекватное применение утеротоников (препаратов, стимулирующих маточные сокращения);
-
исключение необоснованных пальпаций матки и потягиваний за пуповину в последовом периоде родов;
-
проведение эпизио- или перинеотомии (рассечение врачом промежности женщины (тканей между входом во влагалище и задним проходом) в качестве профилактики разрыва промежности);
-
осмотр выделившегося последа (плаценты) на предмет целостности и наличие дефектов тканей;
-
введение утеротоников (препаратов, стимулирующих мышечные сокращения матки) в раннем послеродовм периоде.
-
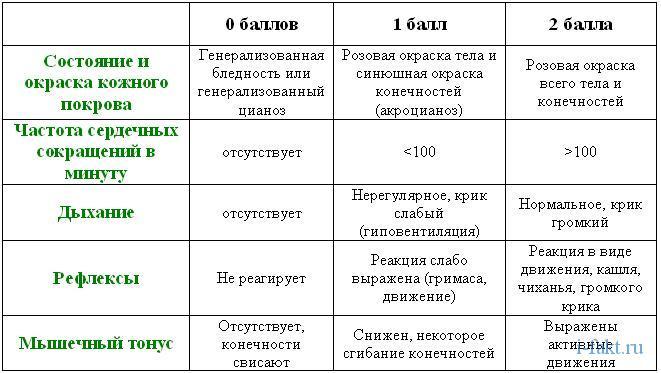
12.По каким симптомам вы диагностируете состояние ребенка при рождении?
По шкале Апгар. Оценивают по 5 показателям: рефлекторная возбудимость, мышечный тонус, крик, дыхание, ЧСС. Максимальная оценка – 10 баллов – нет асфиксии, 4-6 легкая асфиксия, 3 и менее - тяжелая.
13.На какие сутки после родов данная пациентка может быть выписана домой? Куда пойдет ребенок?
Выписывают родильницу на 4-5 сутки если нет декомпенсации. Если есть декомпенсация – перевод женщины в кардиологическое отделение. Направление ребенка определяют от семейного состояния и от состояния ребенка (домой или в детское отделение).
Задача № 3.17
Беременная К., 20 лет, доставлена в стационар в 8 часов 20 минут, с жалобами на сильные схваткообразные боли внизу живота, в конце схватки отмечает желание тужиться.
1.Сформулируйте диагноз.
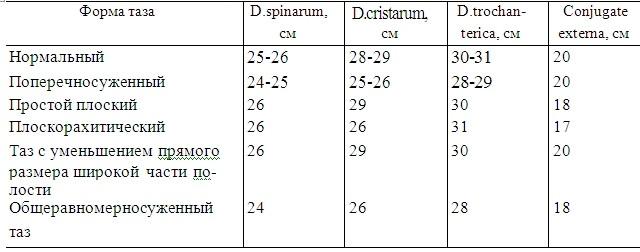
Третья беременность, 40 недель. II период родов, продольное положение, головное предлежание. Общеравномерносуженный таз I степени.
Осложнение: Крупный плод. Клинически и анатомически узкий таз (или несоответствие головки плода тазу матери). Угроза разрыва матки.
2.Какое осложнение родов имеет место?
Несоотвествие головки плода тазу матери, угроза разрыва матки.
3.Дайте определение этого осложнения?
Угрожающий разрыв матки — это состояние, предшествующее самопроизвольному разрыву матки, когда ни разрыва матки, ни надрывов в ее стенке еще не произошло.
4.Приведите классификацию подобных состояний.
По патогенезу: самопроизвольный (при морфологических изменениях миометрия, при механическом препятствии рождению плода), насильственный (акушерские щипцы) и смешанный.
По клиническому течению: риск разрыва матки, угрожающий разрыв, начавшийся разрыв и свершившийся.
По характеру повреждения: полный (проникающий в брюшную полость) и неполный (не проникающий).
По локализации: в нижнем сегменте (передняя стенка, боковая, задняя, отрыв матки от влагалищных сводов), разрыв в теле матки (передней и задней стенки) и в дне матки.
По времени возникновения: во время беременности и во время родов.
5.Назовите причины возникновения осложнения применительно к данному случаю.
Крупный плод, клинически и анатомически узкий таз.
При нормальных размерах таза подобная картина может наблюдаться при гидроцефалии, асинклитических вставлениях головки и неправильном предлежании (лобном).
6.Какие клинические признаки, которые описаны в данной задаче, подтверждают диагноз?
Признаки несоответствия головки плода тазу матери: отечные края маточного зева, свисают, потуги.
7.С чего должно начаться оказание помощи в данном случае?
Общий глубокий наркоз (кетомин больше 2 мл), острый токолиз (проводит врач с целью снятия тонуса матки, КС.
