Материал: Ответы на блок по акушерству
1.Поставьте диагноз.
Первая беременность, 7-8 недель. Ранний токсикоз тяжелой степени тяжести.

2.Каков патогенез данного осложнения беременности?
Существовало множество теорий, пытающихся объяснить механизм развития раннего токсикоза: рефлекторная, неврогенная, гормональная, аллергическая, иммунная, кортиковисцеральная. Ведущая роль в патогенезе раннего токсикоза (рвота) в настоящее время отводится нарушению функционального состояния центральной нервной системы. Ряд клинических симптомов (рвота, слюнотечение, кожная сыпь) имеют сходство с проявлениями экспериментального невроза. В ранние сроки беременности симптомы невроза проявляются главным образом расстройством функции желудочно-кишечного тракта, так как наступившая беременность вызывает необходимость перестройки деятельности, в первую очередь, пищевого стереотипа. Известно, что пищевые рефлексы связаны с вегетативными центрами диэнцефальной области. Поступающие сюда с периферии афферентные сигналы могут носить извращенный характер (либо из-за изменений в рецепторном аппарате матки, либо в проводящих путях). Могут быть изменения в самих центрах диэнцефальной области.
Большую роль в возникновении раннего токсикоза играют нейроэндокринные и обменные нарушения, которые могут приводить к проявлению патологических рефлекторных реакций. Нарушение гормональных отношений в организме также вызывает патологические рефлекторные реакции и как следствие - развитие раннего токсикоза. При рвоте беременных наблюдается временное совпадение начала рвоты с пиком содержания хорионического гонадотропина, нередко отмечается снижение секреции кортикостероидов в коре надпочечников.
3.В какие сроки беременности возникают эти осложнения?
В первый триместр беременности.
4.Какие еще формы подобных осложнений встречаются?
Гепатопатия (жировой и холестатический гепатоз), токсикоз, рвота (самое распространенное), птиализм (слюнотечение), дерматоз, психо- и невропатия.
острая желтая дистрофия печени (жировой гепатоз), холестатический гепатоз, тетания беременных, хорея беременных, остеомаляция, артропатия
5.Какие патологические процессы являются фоновыми при возникновении рвоты беременных?
Факторами, предрасполагающими к развитию раннего токсикоза, являются хронические заболевания желудочно-кишечного тракта и печени, нарушения функции щитовидной железы, астенический синдром и нервно-психические заболевания, юный возраст беременной, трофобластическая болезнь (пузырный занос), многоплодная беременность, бронхиальная астма.
- генитальный инфантилизм,
- нарушение рецепторной функции матки (воспалительные процессы, повреждение при имплантации плодного яйца и т. п.)
- гормональный фон (поздние месячные, отягощенный А-Г анамнез),
- экстрагенитальная патология (например, АГ).
6.Какие заболевания следует исключить при установлении данного диагноза?
Дифференциальная диагностика проводится с пищевой токсикоинфекцией, желудочно-кишечными заболеваниями, ятрогенным воздействием лекарственных средств, манифестацией сахарного диабета, тиреотоксикозом. Максимальную настороженность следует проявлять для исключения гепатита А
7.Расскажите классификацию данной патологии.
По времени возникновения: ранние – токсикозы (1 половины беременности), поздние (2 половины беременности).
Редкие формы гестоза: острая желтая дистрофия печени (жировой гепатоз), холестатический гепатоз, тетания беременных, хорея беременных, остеомаляция, артропатия
Классификация рвоты беременных:
- лёгкой степени (3-5 р/день, состояние почти не страдает, АД 120-110, ЧСС 80-90, потеря массы тела до 5% исходной (1-3 кг), температура и диурез нормальные, сухость кожи незначительная);
- средней степени (6-10 раз в день, состояние средней степени тяжести, АД 110 -100, ЧСС 9О-100, потеря массы тела - до 6-10 % исходной (3-5 кг), диурез - 800 -700 мл, стул 1 раз в 2-3 дня, умеренная сухость кожи),
- тяжёлой степени (> 10 раз в день, м.б. неукротимая, состояние тяжелое, АД < 100, ЧСС > 100, потеря массы тела - > 10 % (> 5 кг, 2-3 кг/нед), температура субфебрильная, диурез < 700 мл, стул - реже 1 р в 3 дня, выраженная сухость кожи).
8.Совокупность каких симптомов свидетельствует о неблагоприятном течении заболевания?
Количество эпизидов рвоты, частота рвоты, обезвоживание (эксикоз), потеря массы тела, гопотония, гипотермия, нарушение диуреза и стула.
9.Что предусматривает комплекс лечебных мероприятий в подобных случаях?
Нормализация функции ЦНС:
- медикаментозная терапия – создание лечебного режима, седативные средства (седуксен), противорвотные (метоклопрамид, церукал), инфузионная терапия (восполнение ОЦК) кристалоидами (солевые сбалансированные растворы) Трисолем и Рингером + средства для парентерального питания, витамины С, В1, В6, Е, терапия для реокоррекции (актовегин, спленин), антиоксиданты, гепатопротекторы,антигистаминные
- немедикаментозная терапия – легкоусвояемая диета, ФЗТ (электрофорез, электронейроанальгезия, гальванические воротники), иглорефлексотерапия, психотерапия, гипноз, ароматерапия. электросон
10.Кто автор исторического метода лечения данной патологии, в чем этот метод заключался?
Кобозева Нина Васильевна, 50-е года – метод комбинированного применения седативных и психостимулирующих препаратов в лечении токсикозов (бром, кофеин).
11.Можно ли применять физиотерапевтические методы и, если да, то какие?
Позволяет снизить едикаментозную нагрузку. Нужно! Электроанальгезия, гальванические воротники, оксибаротерапия, эндоназальный электрофорез с витамином B1, электрофорез воротниковой зоны с бромом.
12.Какова тактика при безуспешности консервативной терапии?
При безуспешности консервативной терапии – прерывание беременности (т к этиологический фактор – плодное яйцо). Неэффективность проводимой комплексной терапии в течение 3 сут требует прерывания беременности.
Задача № 3.14
Роженица А., 36 лет, поступила в родильный дом с родовой деятельностью, начавшейся 6 часов назад. Роды срочные. Данных о гинекологических заболеваниях в анамнезе нет.
1.Поставьте диагноз.
Беременность третья, 40 недель. Срочные роды, I период родов. Поперечное положение, II позиция, передний вид.
2.Дайте определение положению плода у данной пациентки?
Положение плода называют поперечным, если его ось образует прямой угол (90°) с осью матки, а крупные части плода (головка, тазовый конец) располагаются выше гребней подвздошных костей.
3.Какие клинические признаки подтверждают диагноз?
Живот вытянут в поперечном направлении, при влагалищном исследовании отсутствуют предлежащие части. При пальпации дно матки широкое, расположено низко, в боковых отделах матки слева – крупная, мягкой консистенции часть, справа – округлая, плотная, баллотирующая часть, отсутствуют предлежащие части при влагалищном исследовании, сердцебиение на уровне пупка.
4.Какова тактика ведения родов в рассматриваемом случае?
КС или комбинированный наружне-внутренний поворот на ножке с последующей экстракцией плода. В данном случае – КС, т к нет условия для поворота, маточный зев полностью не раскрыт, можно дождаться полного раскрытия шейки, но есть вероятность излития околоплодных вод и выпадение пуповины или ручки.
Наружный профилактический поворот плода на головку (в 34-36 нед) в настоящее время применяется редко. Эффективность этой операции невысокая, так как не устраняется причина неправильного положения плода (и он вновь занимает поперечное или косое положение). Для этой операции существует много противопоказаний, в ряде случаев могут возникнуть тяжелые осложнения (отслойка плаценты, гипоксия плода, разрыв матки). В сроки до 34-35 нед беременности плод обладает большой подвижностью и в ряде случаев возможно самопроизвольное изменение неправильного положения плода на продольное.
5.Каковы вероятные причины формирования такого осложнения?
- чрезмерная подвижность плода (при многоводии, гипотрофии плода, дряблости мышц передней брюшной стенки у повторнородящих),
- ограниченная подвижность плода (при маловодии, крупном плоде, многоплодии, миоме матки, повышенном тонусе матки),
- препятствия вставлению головки ( предлежание плаценты, узкий таз, миома в области нижнего сегмента матки),
- аномалии развития матки (двурогая, седловидная, перегородка в ней),
- аномалии развития плода (гидроцефалия).
6.Возможны ли самопроизвольные роды при подобных состояниях? При каких условиях?
Возможны в двух случаях:
- самопроизвольное спонтанное изменение положения плода (самоизворот) может произойти в I периоде родов если плод мертвый (начавшиеся процессы аутолиза после антенатальной гибели плода), если плод очень маленький (до 27 недель) и если очень широкий таз,
- роды сдвоенным туловищем (первым рождается плечико, затем туловище и головка, вдавленная в живот, затем таз и ножки).
7.Каковы возможные механизмы самопроизвольных родов при наличии соответствующих условий?
Самоизворот или роды сдвоенным туловищем.
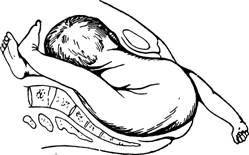
8.Каковы возможные осложнения развившейся ситуации?
- несвоевременное излитие околоплодных вод, которое может сопровождаться выпадением пуповины, мелких частей, что способствует гипоксии плода и инфицированию,
- потеря подвижности плода – запущенное поперечное положение плода, при котором матка плотно обхватывает плод, одно из плечиков может вколачиваться в малый таз, а ручка выпадать, нижний сегмент матки перерастягивается – разрыв матки, плод погибает от гипоксии, гибель матери от болевого шока и кровопотери.
9.Какие методы родоразрешения возможны при подобных состояниях?
7.Как решаются вопросы возможности сохранения беременности у беременных с заболеваниями данного класса?
В 736 приказе дефект межпредсердной перегородки указывается как показание для искусственного прерывания беременности. Беременность можно сохранять до тех пор, пока нет признаков декомпенсации и признаков прогрессирования заболевания.
До 21 нед беременности можно проводить кардиохирургические операции для лечения порока сердца, после 36 недель – проводят КС, а затем кардиохирургическую операцию. С 21 по 36 неделю самый неблагоприятный период (операцию проводить нельзя).
8.Каковы противопоказания к пролонгированию беременности у таких пациенток?
Признаки декомпенсации и прогрессирование заболевания.
9.Какой вопрос следует решить в первую очередь с началом родовой деятельности у роженицы с подобным заболеванием?
Вопрос ведения родов. Родоразрешение проводят путем КС или с исключением потужного периода или с применением акушерских щипцов.
10.Как вести II и III периоды родов и что необходимо сделать в раннем послеродовом периодах у данной женщины?
Особенно велик риск декомпенсации сердечной деятельности в родах, когда кровь из матки выталкивается в общее русло и на 15-20% увеличивается сердечный выброс.
В раннем послеродовом периоде резко меняется характер кровообращения, резко увеличивается объем циркулирующей крови, что может способствовать появлению сердечной недостаточности.
Т к в послеродовом периоде у родильниц повышается АД, важно не пропустить декомпенсацию. Постельный режим, коррекция гемодинамики, применение сердечных гликозидов, ведение женщины совместно с терапевтом.
11.Перечислите мероприятия, направленные на профилактику повышенной кровопотери во втором периоде родов?
Окситоцин + холод на низ живота.
12.Перечислите особенности ведения раннего и послеродового периода?
Не пропустить декомпенсацию. Постельный режим, коррекция гемодинамики, применение сердечных гликозидов, ведение женщины совместно с терапевтом.
13.Перечислите мероприятия по профилактике осложнений во время беременности и в родах?
Контроль желудочкового ритма (часто бывает тромбоэмболия).
Задача № 3.16
Беременная 26 лет поступила в отделение патологии беременности в сроке 38 недель. Жалобы на боли внизу живота и пояснице. Настоящая беременность вторая.
1.Поставьте диагноз данной больной?
Беременность вторая, 38 недель, продольное положение, головное предлежание. Состояние после комиссуротомии митрального клапана. ХСН II А.
2.Перечислите типичные жалобы беременной, страдающей заболеванием сердца?
Слабость, одышка, сердцебиение, отеки, ночной кашель, кровохарканье, обмороки, боль в груди.
3.Через какое время и почему может быть решен вопрос о сохранении беременности после комиссуротомии?
При успешном проведении операции беременность разрешена через год.
Есть опасность развития рестеноза, обострения ревматического процесса, либо неправильное проведение операции (неадекватное расширение).
4.Назовите возможные причины декомпенсации сердца во время беременности?
Можно сделать поворот плода на ножку, но лучше КС. Также возможны самопроизвольные роды: самоизворот или роды сдвоенным туловищем.
10.Дайте оценку таза роженицы.
Нормальный таз.
11.Какова тактика ведения этих родов?
Родоразрешение путем кесарева сечения.
12.Необходима ли при подобном состоянии дородовая госпитализация и, если да, то в каком сроке?
Необходима. Срок – 37-38 недель.
13.Какой прогноз родов при подобных состояниях?
При совевременной госпитализации и оказании медицинской помощи – благоприятный. Баз оказания медицинской помощи – сомнительный.
14.Каков возможный исход при неоказании своевременной помощи и тактика врача в этом случае?
В случае неоказания своевременной медицинской помощи произойдёт полное раскрытие маточного зева, излитие околоплодных вод и выпадение частей плода.
Если произойдёт выпадение пуповины – её сдавление, нарушение маточно-плацентарного кровообращения, гипоксия плода.
Если произойдёт выпадение ножки – поперечное положение переходит в продольное (самый благоприятный исход).
Если произойдёт выпадение ручки – возникает запущенное поперечное положение плода, вколачивание плечиков, перерастяжение нижнего сегмента матки, разрыв матки, гибель плода и матери. При запущенном положении плода проведение КС невозможно, проводят плодоразрушающую операцию – декапитацию (декапитационным крючком Брайна).
Задача № 3.15
Беременная А., 24 года, поступила в отделение патологии беременности в сроке 30 недель. Жалобы на слабость, нарушения сна, сердцебиение и отеки нижних конечностей.