Материал: Ответы на блок по акушерству
10 мпул
в/в, 300 мг 2 раза в день.
Реополиглюкин 100, 200 или 400 мл.
Гексикон® (Chlorhexidine) супп вагин 0,016
10
по 1 супп. 2 раза в сутки.
Тержинан
1 супп на ночь
13.Назовите основные направления лечения этого заболевания?
1.Антибактериальная терапия: это могут быть антибиотики, можно применять сочетания 1-2 антибиотиков с метронидазолом. Основу базовой антибактериальной терапии должны составлять антибиотики широкого спектра действия с высокой способностью проникновения в клетку. Таким требованиям соответствуют следующие комбинации:
- макролидов последнего поколения с нитроимидазолами;
- макролидов с цефалоспоринами III поколения;
- защищенных пенициллинов (амоксициллин/клавулановая кислота) с макролидами;
- фторхинолонов с нитроимидазолами.
2.Дезинтоксикационная терапия.
3.Местное лечение: лаваж полости матки охлаждающими растворами антисептиков, введение АБ в заднюю стенку матки (гентамицин 160 мг).
4.Физиолечение.
5.Хирургические методы лечения: выскабливание полости матки (матка расширена, могут быть сгустки, обрывки плодных оболочек).
14.Можно ли использовать немедикаментозные методы лечения и, если да, то какие?
Физиотерапию: УЗИ, электрофорез.
-
электрофорезу цинка, меди, йода, лидазы;
-
магнитотерапии;
-
ультравысокочастотной терапии;
-
ультразвуковой импульсной терапии.
Задача № 3.23
Первобеременная Л., 18 лет, доставлена в стационар из женской консультации машиной скорой помощи с жалобами на головную боль, боли в подложечной области, мелькание мушек перед глазами, понижение зрения, заложенность носа.
1.Поставьте диагноз данной беременной.
Беременность вторая, 36-37 недель. Продольное положение, головное предлежание, вторая позиция. Осложнения: тяжелая преэклампсия.отягощенный акушерско-гинекологический анамнез. Хронический пиелонефрит.
2.Перечислите предрасполагающие факторы, которые могли способствовать развитию данного заболевания.
СД, курение, многоплодие, возраст, преэклампсия в анамнезе, преэклампсия у ближних родственников, ожирение, поражение почек (в данном случае).
3.На каком сроке беременности началось данное осложнение?
С 30 недели.
4.По каким признакам диагностируется степень тяжести осложнения у данной беременной?
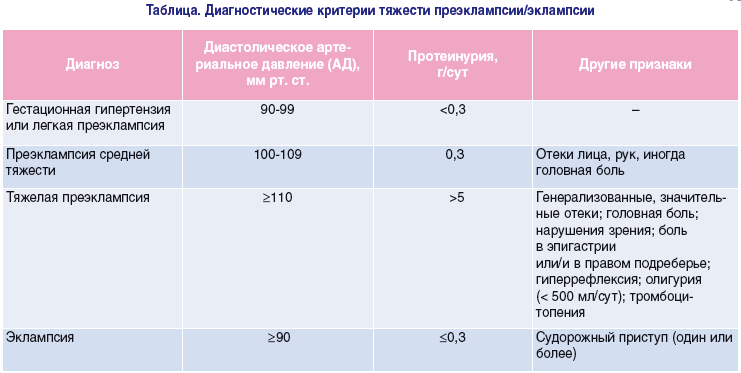
Преэклампсия может быть умеренная и тяжелая. Признаки тяжелой преэклампсии:
САД в покое более 160/110 мм рт ст при двух измерениях, олигурия менее 400 мл, неврологические или зрительные нарушения, отек легких, цианоз, боль в правом подреберье, эпигастрии, дисфункция печени неясного генеза, тромбоцитопения.
АГ – тяжелая степень гестоза + протеинурия, отеки.
Высота дна матки должна быть 34 см, это говорит о задержке развития плода.
Hb, Ht – сгущение крови (34-35 – N).
5.Какие изменения можно выявить на эхокардиоскопии у этой беременной?
Снижение фракции выброса, конечного диастолического выброса (говорит о снижении ОЦК и сгущении крови), минутного объема крови, работы сердца.
6.С какими заболеваниями необходимо проводить дифференциальный диагноз?
С заболеваниями ЦНС, АГ (она возникает до беременности или до 20 недели беременности), обострение хронического пиелонефрита, заболевания ЖКТ (гастрит, панкреатит). ХПН
11.Чем обусловлен выбор тактики ведения?
Необходимо стабилизировать АД, посмотреть коагулограмму, провести коррекцию ОЦК, показателей гемостаза, после чего решают вопрос о родоразрешении (консервативно или оперативно, в зависимости от акушерской ситуации).
12.Назовите основные направления лечения.
Родоразрешение при любом исходе в течение 3 суток, а при тяжелой преэклампсии в течение 2-3 ч, профилактика приступов эклампсии, восстановление функции ССС, ЦНС, почек.
Задача № 3.24
Роженица З., 27 лет, поступила в родильный дом с доношенной беременностью и регулярными схватками, начавшимися 5 часов назад.
Из анамнеза: из перенесенных заболеваний отмечает простудные и детские инфекции (дифтерию, скарлатину).
1.Напишите диагноз данной пациентки.
Беременность четвертая, 38-40 недель. Продольное положение, головное предлежание. I позиция, I период родов. Врожденная гидроцефалия плода.
2.Каковы клинические симптомы, подтверждающие диагноз?
Кости черепа истончены, что создает впечатление пергаментного хруста при пальпации головы плода, необычная ширина шва (более 1 см), обширный флюктуирующий малый родничок слева, ближе к лобку, смещающиеся кости черепа.
3.Какой дополнительный диагностический метод исследования может быть использован?
УЗИ.
4.Какова оптимальная тактика ведения?
Родоразрешение. Если гидроцефалия небольшая, может быть есть смысл сделать КС. В нашем случае лучше КС (не наругают). Если в заключении УЗИ напишут, что мозг разрушен – плодоразрушающие операции. Ребенок после КС направляется к неонатологу, а затем к нейрохирургу, где ему устанавливается шунт.
5.Каков прогноз родов?
При КС – благоприятный, при консервативном ведении родом – неюлагоприятный (осложнение – клинически узкий таз).
6.Какие осложнения родов возможны в случае своевременно не распознанного заболевания в данной ситуации?
Клинически узкий таз, разрыв матки.
7.Каков прогноз для плода
Скорее всего неблагоприятный, т к швы более 1 см.
8.Назовите факторы риска развития этой патологии. Какие из них имеются у данной пациентки?
Инфекции (после медицинских вмешательств, цитомегаловирусная инфекция, герпес-вирусная инфекция), тератогенные вещества, травмы.
9.Расскажите классификацию данной патологии.
По этиологии: врожденная и приобретенная.
По морфологии:
- сообщающаяся гидроцефалия - свободное сообщение ликвороносных пространств; развитие патологии связано с нарушением нормального соотношения процессов резорбции и продукции ликвора; выделяют арезорбтивную, гиперпродукционную и смешанную формы болезни;
7.В консультации каких специалистов нуждается данная беременная?
Окулист – если есть отек диска ЗН, значит повышено внутричерепное давление и есть отек мозга.
Невролог, терапевт, уролог.
8.Что лежит в основе классификации данной патологии?
Признаки тяжелой преэклампсии (с их помощью можно провести дифференциальную диагностики умеренной и тяжелой преэклампсии). Эклампсия отличается появлением судорожного синдрома и потерей сознания.
9.Какие факторы являются ведущими в ее патогенезе?
Первично – поражение стенки сосуда (причина остается неизвестной), нарушение проницаемости сосужов, жидкость выходит в ткани, развиваются отеки, снижение ОЦК, вторично – спазм сосудов.
10.Назначьте лечение (напишите лист назначений).
1. MgSu, нагрузочная доза 4-6г, вводить медленно в/в струйно в течение 15-20 мин, затем переходят на поддерживающую дозу 1-3 г/ч с помощью инфузомата,
2. Гипотензивная терапия (нифедипин, допегит),
3. Лечебно-охранительный режим для предотвращения развития эклампсии- седативные средства (реланиум, седуксен),
4. Метаболическая терапия, витамины, актовегин – для улучшения жизнедеятельности плода,
5. Кристаллоиды в ограниченном количестве (1-1,5 л), т к у беременной сгущение.
Контроль АД, ЧСС, диуреза (норма – 30-50 мл/ч).
=> родоразрешение.
- закрытая гидроцефалия - развивается в результате разобщения ликвороносных путей на различных уровнях;
По морфологии и отношению к мозговой ткани расширенных ликворных пространств: внутрижелудочковая, субарахноидальная и смешанная.
По функциональному состоянию: нормотензивная и гипертензивная.
По клиническому течению: стабилизировавшаяся, прогрессирующая и регрессирующая. Прогрессирующая гидроцефалия может быть субкомпенсированной или декомпенсированной.