Материал: ОТВЕТЫ ДЕТСКИЕ ИНФЕКЦИИ Теория
- наличие IgG-антител – свидетельство бывшей инфекции, могут выявляться в течение 7 мес и более
- нарастание титров в парных сыворотках позволяет ставить диагноз ретроспективно
- ПЦР-диагностика: низкая частота выделения возбудителя
Антибактериальная терапия микоплазмозменного бронхита 10-14 дней
Джозамицин
ВИЛЬПРАФЕН® СОЛЮТАБ
40 мг-50 мг/кг
Детская форма: табл. 1000 мг
Кларитромицин
Мидекамицин
Азитромицин
!!! По показаниям комбинация с β-лактамными антибиотиками или цефалоспоринами или
2-м курсом
СПЕЦИФИЧЕСКОЙ ПРОФИЛАКТИКИ НЕТ
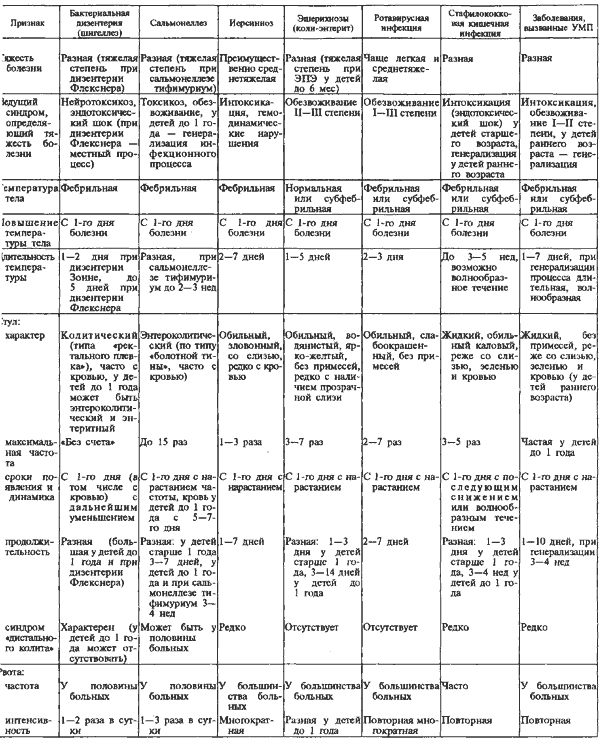
46. Дифференциальный диагноз кишечных инфекций у детей.

47. Дифференциальный диагноз экзантем.
Корь. Период высыпаний начинается на 4-5-й день болезни и характеризуется появлением сыпи на фоне максимально выраженных симптомов интоксикации и катаральных явлений. Сыпь вначале появляется в виде бледнорозовых пятен на шее, за ушами, на щеках. В течение 24 часов она быстро распространяется на все лицо, руки и верхнюю часть грудной клетки. Экзантема приобретает пятнисто-папулезный характер, ярко-розовую окраску и имеет тенденцию к слиянию. В течение следующих 24 часов сыпь распространяется на спину, живот, проксимальные отделы конечностей. На 3-й день она появляется на дистальных отделах конечностей и в это же время начинает бледнеть на лице. Так проявляется этапность высыпаний при кори. После сыпи на коже остаются пигментные пятна, которые сохраняются в течение 1-1,5 недель. Кроме пигментации, на месте сыпи определяется отрубевидное шелушение. Митигированная корь развивается у детей, получивших в инкубационном периоде иммунный глобулин или препараты крови. Экзантема появляется на 2-3 день, она необильная, этапность ее появления нарушена, нет склонности к слиянию, пигментация выражена слабо и она кратковременная.
Краснуха. Сыпь появляется одновременно на разных участках тела на 1-2 день заболевания, преимущественная локализация сыпи - лицо, разгибательные поверхности конечностей, ягодицы. Экзантема мелкопятнистая, размером 2-4 мм в диаметре, в первые сутки достаточно яркая, отдельные элементы могут сливаться (напоминает корь). Со второго дня сыпь бледнеет, может приобретать точечный вид (напоминает скарлатину). Исчезает через 2-3 дня, не оставляя пигментации и шелушения.
Скарлатина. Экзантема появляется одномоментно в первые 2 дня болезни, по характеру она мелкоточечная, расположена на гиперемированном фоне, сгущаясь в местах естественных складок, на боковых поверхностях туловища. Наиболее густо сыпь располагается на лице в области щек, оставляя резко бледный носогубный треугольник. Иногда в местах естественных складок и местах, подвергающихся трению, образуются мелкие петехиальные элементы (симптом Пастиа). Могут появлятся мелкие пузырьки, наполненные прозрачной или мутноватой жидкостью (милиарная сыпь). При тяжелых формах скарлатины сыпь может приобретать пятнисто-папулезный или геморрагический характер. Экзантема держится 3-7 дней, а затем исчезает, не оставляя пигментацию. После ее исчезновения наблюдается шелушение кожи от мелкого отрубевидного в области шеи, мочек ушей до крупнопластинчатого на ладонях, пальцах рук и ног.
Рожа. Излюбленная локализация рожи у детей - на лице и голенях. На пораженном участке кожи появляется яркая гиперемия в виде пятна, которое быстро увеличивается в размерах. Эритема обычно возвышается над уровнем кожи, окружена валиком с фестончатыми краями, которые ограничивают воспаление от неизмененных участков кожи. Пораженные участки плотные, резко болезненные. Иногда воспаление приобретает буллезную форму, при которой на месте рожистого воспаления образуются пузыри, наполненные серозно-желтоватым содержимым. Изменения на коже могут быстро прогрессировать, образуя выступы в виде «языков пламени» и зубцов (ползучая форма). Местные изменения держатся от 5 до 15 дней, после чего длительно сохраняется пастозность тканей. У новорожденных детей рожа обычно начинается в области пупка или наружных половых органов и промежности. Эритема выражена слабее, чем у детей старшего возраста. Инфильтрация кожи и подкожной клетчатки интенсивная, что может приводить к некротизации и абсцедированию. Края зоны воспаления неровные, однако отграничивающего валика нет. Также возможно образование пузырей.
Менингококкемия. Для этой генерализованной формы менингококковой инфекции характерно появление геморрагической экзантемы в первые сутки заболевания. Элементы неправильной звездчатой формы, плотные на ощупь, выступают над уровнем кожи и не исчезают при растягивании окружающих тканей. Размеры различны: от мелкоточечных петехий до обширных кровоизлияний. Геморрагическая сыпь может сочетаться с розеолезной. Излюбленная локализация экзантемы - ягодицы, бедра, голени. Распространение сыпи на туловище, руки, лицо указывает на развитие крайне тяжелой формы заболевания. Редко элементы сыпи напоминают узловатую эритему. Обратное развитие сыпи зависит от ее характера и обширности поражения. Через 1- 2 дня от начала лечения исчезают розеолезные и мелкие геморрагические элементы, крупные геморрагии часто дают некрозы с последующим их отторжением, после чего формируются рубцы.
Геморрагическая лихорадка с почечным синдромом. У больных отмечается одутловатость и гиперемия лица. С 3-4 дня от начала заболевания появляется петехиальная сыпь на коже подмышечных впадин, груди, иногда на лице и шее, могут быть и крупные геморрагии.
Иерсиниоз. При этом заболевании весьма часто на 2-3 день болезни отмечается появление полиморфной сыпи (мелкоточечной, пятнисто- папулезной, геморрагической, иногда по типу крапивницы), локализующейся вокруг суставов, на кистях рук и на тыльной поверхности стоп (симптомы перчаток», «носков»). Тяжелая форма иерсиниоза сопровождается появлением экзантемы на туловище, конечностях, которая усиливается в области суставов, кистях рук и на стопах.
Псевдотуберкулез. Примерно у половины больных с первого дня заболевания появляется мелкоточечная или мелкая пятнисто-папулезная сыпь на гиперемированном фоне кожи. Обычно экзантема локализуется внизу живота, в подмышечной области и на боковых поверхностях туловища, местами сгущается и приобретает синюшный оттенок на шее, лице, кистях рук и стоп (симптомы «капюшона», «перчаток», «носков»). Иногда сыпь имеет крупнопятнистый, геморрагический характер, может быть по типу крапивницы или узловатой эритемы, сопровождающейся зудом. Сыпь держится в течение 3-7 дней, после ее исчезновения наблюдается отрубевидное шелушение на шее, туловище, крупнопластинчатое - на пальцах рук и ног.
Инфекция вирусом простого герпеса 1-2 типов. Наиболее частая локализация - кожа и слизистые оболочки носа, губ, половых органов. Высыпания носят везикулезный характер. За несколько часов до появления сыпи в зоне высыпания появляются кожная гиперестезия, жжение, зуд. Пузырьки тонкостенные мелкие с прозрачным содержимым. Чаще они располагаются небольшими группами, окружены зоной гиперемии. В течение 3-4 дней содержимое пузырьков мутнеет, они подсыхают, некоторые элементы вскрываются, на их месте образуются поверхностные эрозии, затем корочки.
Ветряная оспа. Экзантема появляется с первого дня заболевания. Вначале она имеет вид пятна, через несколько часов пятно превращается в папулу, которая еще через несколько часов превращается в везикулу. Пузырьки мелкие, однокамерные, 0,2-0,5 см в диаметре, расположены на неинфильтрированном основании, окружены венчиком гиперемии, заполнены прозрачным содержимым. На вторые сутки их содержимое мутнеет, через 1-2 дня пузырек подсыхает и превращается в корочку, отпадающую через 1-3 недели. Рубец не образуется, может оставаться после отпадения корочки пигментированное или депигментированное пятно. Высыпания локализуются на лице, волосистой части головы, на туловище, конечностях. Отмечается тенденция к преимущественной локализации в местах наибольшего раздражения кожи и давлении на нее. На ладонях и подошвах экзантема обычно отсутствует. Сыпь сопровождается легким зудом. Некоторые элементы при присоединении бактериальной флоры превращаются в пустулы, в этих случаях после отпадения корочки формируется рубчик. Высыпание происходит не одновременно, а толчкообразно в течение 3-4 дней. В результате этого на одном и том же участке кожи располагаются элементы, находящиеся на разных стадиях развития: пятна, папулы, везикулы, корочки (симптом ложного полиморфизма).
Энтеровирусная инфекция. У детей раннего возраста экзантема является основным признаком заболевания. Сыпь появляется на фоне снижения температуры тела. Характер высыпаний чрезвычайно разнообразен: может быть пятнистая, пятнисто-папулезная, розеолезная, везикулезная, геморрагическая экзантема. Пятнистые элементы напоминают сыпь при краснухе, чаще располагаются на разгибательных поверхностях конечностей, спине. Появляются на 1-2 день заболевания, исчезают бесследно через несколько часов или дней.
48. Дифференциальный диагноз тонзиллофарингитов у детей.
СТРЕПТОКОККОВАЯ АНГИНА
Осмотр ротоглотки выявляет гиперемию небных дужек, язычка, небных миндалин, а иногда и мягкого неба. При стрептококковой ангине гиперемия слизистой оболочки выражена очень ярко (за счет наличия у стрептококка эритрогенного токсина). Небные миндалины увеличены и могут иметь разные размеры. Когда патологический процесс ограничивается только увеличением размеров миндалин, гиперемией слизистых оболочек и повышенным образованием слизи, говорят о катаральной ангине
Если воспалительные изменения распространяются вглубь миндалин, то часто происходит гнойное «расплавление» островков лимфоидной ткани (лимфоидных фолликулов), которые в таком состоянии видны через слизистую в виде несколько приподнимающихся пятнышек серого или желтоватобелого цвета размером около 1,5–2 мм в диаметре. Эти признаки соответствуют фолликулярной ангине
. В связи с тем что основная масса островков лимфоидной ткани расположена на прилегающих к лакунам участках миндалин, гнойно-воспалительные явления больше всего выражены в этих отделах миндалин, а в лакунах скапливается гнойное содержимое. В таких случаях говорят о лакунарной ангине
При резко выраженном воспалительном процессе поражение миндалин может носить некротический характер — некротическая ангина, но она чаще всего бывает в виде тонзиллита как проявление других заболеваний (септической формы скарлатины, лейкоза, агранулоцитоза, сифилиса и др.). В этих случаях на миндалинах наблюдаются участки грязно-серого цвета размером до 10–15 мм в диаметре с четкими границами в виде некротических участков слизистой миндалин. Важно помнить, что налеты при этом варианте ангины плохо снимаются шпателем, что может создать трудности при дифференциальной диагностике с дифтерией. При отторжении некротических масс образуется дефект ткани с неровными краями и дном.
СКАРЛАТИНА
Для скарлатины характерен тонзиллит с ярко выраженной гиперемией миндалин, небных дужек и мягкого неба («пылающий зев»). Отечный и гиперемированный небный язычок выглядит как раздавленная клюква. Из-за необычно яркой гиперемии заболевание и получило свое название от лат. scarlatum — ярко-красный. Яркая гиперемия зева держится от 2 до 9 суток. На небе — мелкоточечная энантема. Язык вначале обложен густым серовато-белым налетом, а со 2–3-го дня начинает очищаться с краев и кончика, становится яркокрасным с гипертрофированными сосочками («малиновый» или «клубничный» язык). Этот симптом держится 7–10 дней. Как при любой ангине, увеличиваются регионарные лимфатические узлы (подчелюстные и переднешейные).
ДИФТЕРИЯ
При катаральной форме дифтерии нет характерных фибринозных налетов на поверхности миндалин.
Слизистая оболочка миндалин умеренно гиперемирована, на 2–3-й день болезни появляется небольшой отек и застойно-цианотичная окраска слизистой. Отмечается умеренный отек миндалин. Углочелюстные лимфатические узлы увеличиваются до 1 см, имеют эластичную консистенцию и практически безболезненны.
Островчатая форма дифтерии зева протекает при субфебрильной температуре тела, боли при глотании отсутствуют или слабо выражены. Нет проявлений общей интоксикации (могут быть лишь небольшая слабость, недомогание, разбитость). Углочелюстные лимфатические узлы увеличиваются до 1,5–2 см, средней плотности, малоболезненны
При отсутствии лечения очаговые налеты нередко становятся более плотными, сливаются между собой, и болезнь переходит в пленчатую форму. Типичный дифтеритический налет в виде пленки серовато-белого или желтовато-серого цвета появляется к концу 2-х суток болезни. Пленка толстая, удаляется с трудом, не растирается на предметном стекле, тонет в сосуде с водой; после удаления пленка повторно формируется на месте снятой. На подлежащей ткани после снятия налета определяется симптом «кровавой росы» — на миндалинах появляются капельки крови.
Подчелюстные лимфатические узлы достигают размеров 2–2,5 см и отличаются умеренной болезненностью при пальпации. Кожа лица бледная.
При распространенной форме дифтерии зева фибринозный налет выходит за пределы небных миндалин. Отмечается повышение температуры тела до 38,5–39 °С, выраженная интоксикация (общая слабость, адинамия, сонливость, бледность). Поражение ротоглотки характеризуется застойносинюшной гиперемией слизистой неба, фибринозные налеты распространяются на язычок, небные дужки, заднюю стенку глотки. У больных выявляются признаки поражения сердечной мышцы (глухость сердечных тонов, расширение границ сердца, нарушения ритма), может развиться шок.
Токсическая форма дифтерии зева имеет наиболее тяжелое течение и нередко приводит к летальному исходу даже при своевременной терапии. Клиническая картина токсической формы дифтерии зева характеризуется значительным своеобразием. Тем не менее ее нередко путают с ангиной, осложненной паратонзиллярным абсцессом.
ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ
В период разгара лимфаденита у 85–96 % пациентов на 3–4 день появляются налеты на миндалинах, напоминающие или банальную ангину (катаральную, лакунарную, реже фолликулярную или некротическую), или дифтерию, или язвенно-пленчатую ангину.
В отличие от них тонзиллит при инфекционном мононуклеозе начинается с резкого отека слизистой оболочки глотки и элементов лимфаденоидного кольца, в том числе и носоглоточной миндалины, что приводит к затруднению носового дыхания, гнусавости, заложенности ушей. В отдельных случаях отек и инфильтрация миндалин достигают значительной степени и вызывают затруднение дыхания. Боль в горле обычно выражена умеренно или незначительно. Миндалины отечны, гипертрофированы, с сохраненным рисунком. Наложения рыхлые, беловатого, беловато-желтого или грязносерого цвета, обычно легко снимаются шпателем. Миндалины после снятия налетов, как правило, не кровоточат. Налеты на миндалинах держатся 5–10 дней. У некоторых пациентов на мягком и твердом небе отмечается геморрагическая энантема. Во время осмотра носоглотки нередко ощущается гнилостный запах изо рта.
В отличие от БГСА-тонзиллита при инфекционном мононуклеозе одновременно с поражением лимфатичеких узлов развивается аденоидит. Клинически это проявляется гнусавостью голоса, храпящим дыханием во сне, заложенностью носа без насморка или с небольшим отделяемым из носа (чаще серозного или слизистого характера). При этом нет эффекта от сосудосуживающих капель.
АДЕНОВИРУСНАЯ ИНФЕКЦИЯ
При осмотре задняя стенка глотки зернистая, отечная, на миндалинах имеются белесоватые, легко снимаемые налеты. Катаральные явления (ринофарингит, трахеит, бронхит), системное поражение лимфоидной ткани (генерализованная лимфаденопатия) и тонзиллит часто сочетаются с катаральным либо пленчатым конъюнктивитом. В данном случае тонзиллит симптоматический и не может рассматриваться как отдельная нозология.
ГЕРП-АНГИНА
С первых дней болезни на слизистой оболочке небных дужек, язычка, мягком и твердом небе появляются мелкие красные папулы, которые быстро превращаются в везикулы. Они сохраняются в течение 1–2 суток, затем вскрываются и образуют эрозии с серо-белым налетом, окруженные красным венчиком. Размер элементов 1–2 мм, они чаще единичные (от 3 до 8 элементов), реже обильные, но никогда не сливаются. Увеличиваются регионарные лимфатические узлы. Лихорадка держится в течение 3 дней, затем резко падает. Изменения в ротоглотке держатся до недели.