Материал: Национальная+программа+Недостаточность+витамина+Д+2018

ваний показал, что прием витамина D достоверно способствует снижению систолического артериального давления на 2–6 мм рт. ст. [24].
Таким образом, можно выделить несколько потенциальных механизмов действия, с помощью которых витамин D
иего метаболиты оказывают протективные эффекты при различных сердечно-сосудистых заболеваниях: во-первых, противовоспалительный и антиатеросклеротический эффекты; во-вторых, предотвращение гипертрофии кардиомиоцитов
ипролиферации гладко-мышечных клеток; в-третьих, регуляция ренин-ангиотензин-альдостероновой системы.
ЛИТЕРАТУРА
1.Chen S., Law C.S., Grigsby C.L., Olsen K., Hong T.T., Zhang Y., Yeghiazarians Y., Gardner D.G. Cardiomyocytespecific deletion of the vitamin D receptor gene results in cardiac hypertrophy. Circulation. 2011;124:1838–1847.
2.Zehnder D., Bland R., Chana R.S., Wheeler D.C., Howie A.J., Williams M.C., Stewart P.M. Synthesis of 1,25 dihydroxyvitamin D(3)by human endothelial cells is regulated by inflammatory cytokines. J Am Soc Nephrol. 2002;13:621–629.
3.Каргина И.Г., Щербак В.А. Современные представления
о роли витамина D. Российский педиатрический журнал. 2016;19(2):103–5.
504. Budhathoki S., Yamaji T., Iwasaki M., Sawada N., Shimazu T., Sasazuki S., Yoshida А., Tsugane S. Vitamin D Receptor Gene Polymorphism and the Risk of Colorectal Cancer: A Nested Case-Control Study. PLoS One. 2016 Oct13;11(10):e0164648.doi:10.1371/journal.pone.0164648.
5.Shi A., Wen J., Liu G., Liu H., Fu Z., Zhou J., Zhu Y., Liu Y., Guo X., Xu J. Genetic variants in vitamin D signaling pathways and risk of gestational diabetes mellitus. Oncotarget. 2016 Sep 12. doi: 10.18632/oncotarget.11984. [Epub ahead of print].
6.Di Spigna G., Del Puente A., Covelli B., Abete E., Varriale E., Salzano S., Postiglione L. Vitamin D receptor polymorphisms as tool for early screening of severe bone loss in women patients with rheumatoid arthritis. Eur Rev Med Pharmacol Sci. 2016 Dec;20(22):4664–4669.
7.Gussago C., Arosio B., Guerini F.R., Ferri E., Costa A.S., Casati M., Bollini E.M., Ronchetti F., Colombo E., Bernardelli G., Clerici M., Mari D. Impact of vitamin D receptor polymorphisms in centenarians. Endocrine. 2016; 53(2):558–64. doi: 10.1007/s12020-016-0908-7.
8.Organization W.H. World Health Statistics 2012. World Health Organization; Geneva, Switzerland: 2012.
9.Zittermann A., Iodice S., Pilz S., Grant W.B., Bagnardi V., Gandini S. Vitamin D deficiency and mortality risk in the general population: A meta-analysis of prospective cohort studies. Am J Clin Nutr. 2012;95:91–100.
10.Melamed M.L., Michos E.D., Post W., Astor B. 25-Hydro- xyvitamin D levels and the risk of mortality in the general population. Arch Intern Med. 2008;168:1629–1637.
11.Wang J., Luben R., Khaw K.T., Bingham S., Wareham N.J., Forouhi N.G. Dietary energy density predicts the risk of incident type 2 diabetes: the European Prospective Investigation of Cancer (EPIC) — Norfolk Study. Diabetes Care. 2008;31:2120–2125.
12.Scragg R.K., et al. Seasonal variations in CVD mortality and morbidity which decrease in summer, the higher CVD mortality in higher latitudes, and the inverse relationship between altitude and CVD mortality. International Journal of Epidemiology. 1982;10(4):337–41.
13.Zittermann A., Kuhn J., Dreier J., Knabbe C., Gummert J.F., Börgermann J. Vitamin D status and the risk of major adverse cardiac and cerebrovascular events in cardiac surgery. Eur Heart J. 2013;34:1358–1364.
14. Scragg R.K., et al. Relation of serum 25-hydroxyvitamin D to heart rate and cardiac work. Am J Cardiol. 2010; 105:122–8.
15.Juhi Kumar, et al. Prevalence and Associations of 25-Hyd- roxyvitamin D Deficiency in US Children: NHANES 2001– 2004. Pediatrics. 2009;124;e362–e370.
16.Tumer L. The extra-osseous effects of vitamin D. In Calcium and vitamin D metabolism / ed. by A. Hasanoglu. Published by Danone Institute Turkey Association. 2010. Р. 13–23.
17.Rodríguez-Rodríguez E., Ortega R.M., González-Rodrí-
guez L.G., López-Sobaler A.M. UCM Research Group VALORNUT (920030).Vitamin D deficiency is an independent predictor of elevated triglycerides in Spanish school children. Eur J Nutr. 2010 Nov 20.
18.Mikirova N.A., Belcaro G., Jackson J.A., Riordan N.H. Vitamin D concentrations, endothelial progenitor cells, and cardiovascular risk factors. Panminerva Med. 2010 Jun; 52(2 Suppl 1):81–7.
19.Mheid I.A., Patel R.S., Tangpricha V., Quyyumi A. Vitamin D and cardiovascular disease: is the evidence solid? European Heart Journal. 2013;34(48):3691–3698.
20.Brewer L.C., Michos E.D., Reis J.P. Vitamin D in atherosclerosis, vascular disease, and endothelial function. Drug Targets. 2011;12:54–60.
21.Shi Q., Gross K.W., Sigmund C.D. Retinoic acid-mediated activation of the mouse renin enhancer. J Biol Chem. 2001; 276(5):3597–603.
22.Giovannucci E. Expanding roles of vitamin D. J Clin Endocrinol Met. 2009;94(1):2428–420.
23.Li Y.C., et al. 1,25-Dihydroxyvitamin D3 is a negative endocrine regulator of the renin-angiotensin system. J Clin Invest. 2002;110(2):229–238.
24.Pilz S., Tomaschitz A. Role of vitamin D in arterial hypertension. Expert Rev Cardiovasc Ther. 2010 Nov; 8(11):1599–608.
4.2.9. Дефицит витамина D и заболевания почек
Сложная цепочка биотрансформации витамина D, исключительная важность тубулярного компонента почечной ткани для образования его гормоноактивных метаболитов, гормонозависимый процесс регуляции их синтеза и рецепции определяют значимость ренальной патологии как предиктора нарушений обмена витамина D с развитием дефицита его активных метаболитов и последующих минеральных и костных нарушений [1].
Витамин D и хроническая болезнь почек
В соответствии с концепцией Национального почечного фонда США (Kidney Disease Outcomes Quality Initiative, KDOQI), хроническая болезнь почек (ХБП) — это наличие маркеров почечного повреждения (характеризующих активность заболевания) и/или снижения скорости клубочковой фильтрации ниже 60 мл/1,73 м2 в минуту (характеризующего стадию и скорость прогрессирования заболевания), сохраняющееся в течение 3 месяцев и более [2].
ХБП может развиться в любом возрасте. Темпы прогрессирования зависят от многих факторов, среди которых важная роль отводится витамину D. Накоплено множество сведений о специфических эффектах кальцитриола, не связанных с его кальциотропной активностью: подавление гиперпролиферации, влияние на рост и развитие клеток, модуляция апоптоза, регуляция аутоиммунитета через воздействие на T- и B-лимфоциты, макрофаги [3, 4].
Согласно проведенным исследованиям, 1,25(OH)2D обладает антипролиферативной активностью [5]. Точный механизм этого влияния пока не известен, но торможение
роста клеток витамином D коррелирует с количеством VDR |
ных с заболеваниями почек и СД (1-й и 2-й типы), в кли- |
|
на клетке [5]. При гломерулонефрите в эксперименте на |
нике при диабетическом гломерулосклерозе у больных СД. |
|
животных 1,25(OH)2D подавляет пролиферацию мезанги- |
Использование витамина D в эксперименте у крыс с нефро- |
|
альных клеток (уменьшает экспрессию пролиферативного |
эктомией почек достоверно уменьшает альбуминурию |
|
ядерного антигена клеток), снижает степень гломеруло- |
и предупреждает повреждение подоцитов [14]. В 2007 году |
|
склероза и альбуминурии, а также коллагена I и IV типа [6]. |
в официальном журнале национального нефрологического |
|
У пациентов с хроническими заболеваниями почек снижение |
фонда США (Am J Kidney) были опубликованы резуль- |
|
продукции 1,25(OH)2D в проксимальных канальцах при- |
таты когортного исследования NHANES III с участием |
|
водит к интерстициальному фиброзу. Антифибротическая |
15 068 взрослых пациентов с ХБП, доказывающие обратную |
|
активность 1,25(OH)2D осуществляется посредством пода- |
зависимость между уровнем витамина D и степенью альбу- |
|
вления трансформирующего фактора роста (TGF ) [7]. |
минурии, что позволяет сделать вывод о протеинурическом |
|
Как известно, хроническое воспаление в почечной ткани |
эффекте 1,25(OH)2D [15]. |
|
поддерживает нуклеарный фактор (NF- ) посредством |
Нефротический синдром, развивающийся при многих |
|
регулирования генов цитокинов, хемокинов, молекул адге- |
заболеваниях почек, приводит к нарушению метаболизма |
|
зии и ростовых факторов, а также TNF , который стимули- |
витамина D. Повышенная проницаемость стенки гломерул для |
|
рует продукцию хемотаксических факторов резидентными |
белков приводит к потере с мочой транспортной формы вита- |
|
клетками почек (макрофаги и др.). Доказано, что витамин D |
мина D — кальцидиола [25(OH)D]. Вследствие этой потери |
|
блокирует продукцию NF- , оказывая противовоспали- |
происходит значительное снижение концентрации 25(OH)D |
|
тельное действие, аналогичное влиянию стероидов [8, 9]. |
в крови. В ряде экспериментальных исследований было уста- |
|
В работе V. Panichi и соавт. было показано, что 1,25(OH)2D |
новлено, что терапия витамином D уменьшала выраженность |
|
дозозависимо подавляет продукцию TNF как у доброволь- |
гломерулосклероза, гипертрофии клубочков и подоцитов, |
|
цев, так и у пациентов, находящихся на гемодиализе [10]. |
мезангиальную пролиферацию и интерстициальный фиброз |
|
Интегративным маркером повреждения почек (нару- |
[16, 17]. Исследователи указывают на важность коррекции |
|
шение целостности базальной мембраны клубочков и дис- |
дефицита указанных метаболитов и включения витамина D |
|
функция канальцевого аппарата) является протеинурия |
в патогенетическую терапию гломерулонефрита. |
|
[2]. В ряде экспериментальных работ сообщается о спо- |
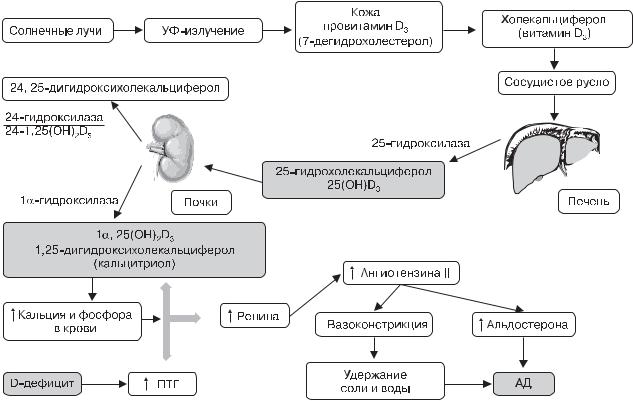
Известно, что ренин-ангиотензин-альдостероновая система |
|
собности 1,25(OH)2D снижать протеинурию и сывороточ- |
стимулирует продукцию целого ряда цитокинов, способству- |
|
51 |
||
ные титры anti-ss ДНК у мышей с моделью волчаночно- |
ющих развитию протеинурии, нефросклероза и артериальной |
|
го нефрита [11], у крыс — с моделью нефрита Haymann |
гипертензии, которые играют важную роль в прогрессирова- |
|
в дозе 0,5 мкг/кг. Степень снижения протеинурии сравнима |
нии хронической почечной недостаточности при ХБП [18]. |
|
с действием циклоспорина А [12]. Клинические рандо- |
Экспериментальные и клинические исследования показывают, |
|
минизированные плацебоконтролируемые исследования |
что витамин D подавляет биосинтез ренина и активность ренин- |
|
при хронических заболеваниях почек 3–4-й стадии также |
ангиотензин-альдостероновой системы [14]. В эксперименте |
|
демонстрируют эффективность витамина D в уменьшении |
у мышей, генетически лишенных рецепторов к витамину D, |
|
протеинурии [13]. Антипротеинурический эффект витами- |
выявлены повышенная продукция ренина и ангиотензина II, |
|
на D подтвержден в экспериментальных моделях на живот- |
а также риск артериальной гипертензии (рис. 4.18). Введение |
|
Рис. 4.18. Патофизиология нарушений в ренин-ангиотензин-альдостероновой системе при дефиците витамина D [3]
Примечание. ПТГ — паратиреотропный гормон, АД — артериальное давление, / — повышение/понижение показателя.
|
антагониста рецепторов ангиотензина или ингибитора |
рального метаболизма. По мере прогрессирования ХБП |
|
|
ангиотензинпревращающего фермента предупреждает или |
и снижения скорости клубочковой фильтрации усиливается |
|
|
нивелирует вышеуказанные нарушения [7]. Установлено, |
комплекс нарушений гормонального и минерального обме- |
|
|
что возбуждение рецепторов к витамину D препятствует |
на. Наиболее важные звенья патогенеза этих нарушений |
|
|
активации некоторых компонентов ренин-ангиотензин-аль- |
следующие: снижение образования в тубулоцитах актив- |
|
|
достероновой системы. Происходит это независимо от каль- |
ного метаболита 1,25(OH)2D, гиперфосфатемия, вторич- |
|
|
циевого гомеостаза и нарушений водно-солевого обмена. |
ный гиперпаратиреоидизм, поздняя гипокальциемия. Уже |
|
|
В культуре клеток in vitro введение активного метаболита |
на ранних стадиях ХБП (cтадия 2; скорость клубочко- |
|
|
витамина D (кальцитриола) подавляет транскрипцию гена |
вой фильтрации 60–90 мл/1,73 м2 в минуту) происходит |
|
|
ренина за счет геномного механизма, связанного с воздей- |
внутриклеточное накопление фосфатов, компенсаторное |
|
|
ствием на ядерные рецепторы к витамину D, что указыва- |
повышение уровня FGF23 (фосфатурический гормон, син- |
|
|
ет на способность D-дефицита увеличивать риск развития |
тезируемый в кости) и паратгормона, снижение активности |
|
|
нефросклероза и артериальной гипертензии [19]. |
ренальной -1-гидроксилазы [24]. |
|
|
Активация VDR является перспективным направлени- |
Особенности патофизиологии (рис. 4.19) обмена вита- |
|
|
ем в замедлении прогрессирования диабетиндуцированной |
мина D при ХБП заключаются в развитии дефицита |
|
|
нефропатии [20, 21]. В экспериментальных моделях на мышах |
25(OH)D и нарушении синтеза 1,25(OH)2D. Дефицит |
|
|
с СД2 доказано, что назначение агонистов VDR приводит |
25(OH)D развивается из-за потери его с белком при нали- |
|
|
к снижению накопления нейтральных липидов (триглицери- |
чии протеинурии, диетических ограничений, малоподвиж- |
|
|
дов, холестерина), подавлению активности ренин-ангиотен- |
ного образа жизни пациентов с ХБП, снижения инсоляции. |
|
|
зин-альдостероновой системы, включая тип ангиотензина II |
Назначение витамина D пациентам с ХБП увеличивало про- |
|
|
рецепторов и рецепторов минералокортикоидов, уменьше- |
должительность их жизни по сравнению с теми больными, кто |
|
|
нию протеинурии, количества противовоспалительных цито- |
не получал такого лечения [26]. В ретроспективном исследова- |
|
|
кинов и профибротических факторов роста [22]. |
нии было показано, что больные с трансплантированной почкой |
|
|
Полученные данные о «неклассической» роли витами- |
и признаками ХБП, получавшие 1,25(OH)2D, имели более |
|
|
на D стали основанием для рекомендаций по применению |
высокий процент выживаемости в течение 3 лет по сравнению |
|
|
1,25(OH)2D с первых стадий ХБП с последующей заме- |
с теми пациентами, которым не назначался витамин D [27]. |
|
|
ной на кальцитриол, начиная с третьей стадии. С учетом |
Систематический обзор, метаанализ 22 наблюдатель- |
|
52 |
|||
метаболических потребностей пациентам с ХБП требуются |
ных исследований и 17 рандомизированных контролиру- |
||
|
|||
|
более высокие дозы витамина D (более 4000 МЕ ежеднев- |
емых испытаний, по данным MEDLINE (с 1966 г. по сен- |
|
|
но) для поддержания его оптимального уровня (в пределах |
тябрь 2009 г.) и Scopus (сентябрь 2009 г.), указывают |
|
|
от 40 до 80 нг/мл) [18, 23]. |
на эффективность применения витамина D при ХБП с |
|
|
Таким образом, результаты проведенных исследований |
целью коррекции минерального обмена. В наблюдательных |
|
|
позволяют предположить, что в ближайшем будущем вита- |
исследованиях зарегистрировано значительное повышение |
|
|
мин D и его аналоги найдут клиническое применение в нефро- |
концентрации 1,25(OH)2D (медиана 24,1 нг/мл; 95% ДИ |
|
|
логии, трансплантологии, в комплексном лечении ХБП, хотя |
19,6–28,6) и соответствующее снижение концентрации ПТГ |
|
|
точный механизм их действия полностью не расшифрован. |
(медиана -41,7 пг/мл; 95% ДИ -55,8–-27,7). При этом сниже- |
|
|
|
ние ПТГ было выше у пациентов на диализе. Низкая частота |
|
|
Влияние витамина D на метаболизм кости |
гиперкальциемии и гиперфосфатемии, по данным обзора, |
|
|
и патологию скелета при ХБП |
также была связана с применением витамина D [28]. |
|
|
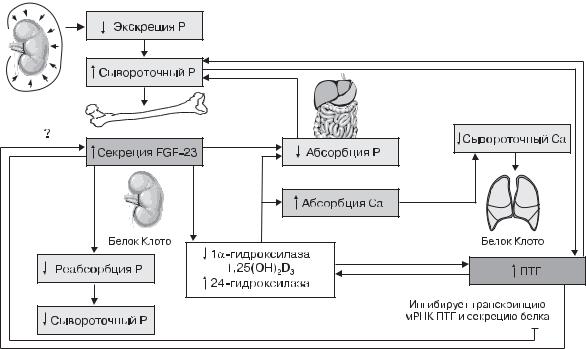
Уменьшение массы действующих нефронов в резуль- |
Рабочая группа Национальных рекомендаций по мине- |
|
|
тате ХБП неизбежно вызывает нарушения костного мине- |
ральным и костным нарушениям при ХБП рекомендует |
Рис. 4.19. Патофизиология нарушения минерального обмена при хронической болезни почек [25]
Примечание. Р — фосфор, Са — кальций, ПТГ — паратиреотропный гормон.

базовое определение уровня 25(OH)D с последующим кон- |
ции сниженной активности -1-гидроксилазы, профилак- |
||||||||||
тролем 1 раз в год у пациентов с ХБП 3-й и 4-й стадии |
тики и лечения вторичного гиперпаратиреоидизма. Если |
||||||||||
[29]. Уменьшение массы интактной почечной паренхимы, |
у пациента были достигнуты значения 25(ОН)D > 30 нг/мл, |
||||||||||
дефицит 25(OH)D, повышенный уровень FGF23, ингибиру- |
а паратгормон превышает верхние границы рекомендуемых |
||||||||||
ющий ренальную -1-гидроксилазу приводят к снижению |
значений для данной стадии ХБП (табл. 4.13), следует |
||||||||||
концентрации циркулирующего 1,25(OH)2D, а его низкие |
назначать активные формы витамина D, однако только |
||||||||||
уровни провоцируют гиперплазию паращитовидных желез. |
в том случае, если уровень кальция < 2,5 ммоль/л (опас- |
||||||||||
Коррекцию дефицита витамина D у пациентов с ХБП |
ность развития гиперкальциемии), а уровень фосфора |
||||||||||
проводят согласно клиническим практическим рекомендаци- |
не выходит за верхние пределы возрастной нормы [29, 30]. |
||||||||||
ям K/DOQI по метаболизму кости и патологии скелета [29]. |
Контроль при использовании метаболитов витамина D |
||||||||||
Назначение витамина D должно сопровождаться оцендолжен проводиться не только за уровнем кальция в кро- |
|||||||||||
кой уровней общего кальция и фосфора в крови ежеме- |
ви (повышается позже), но и за уровнем кальция в моче |
||||||||||
сячно с самого начала лечения, а затем каждые 3 месяца |
(не более 2–3 мг/кг в сутки). |
|
|
|
|
||||||
[29, 30]. После завершения приема лечебной дозы витами- |
Рекомендуемые уровни ПТГ, кальция и фосфора в кро- |
||||||||||
на D (табл. 4.12) следует проводить профилактику витами- |
ви до начала терапии кальцитриолом и начальные дозы |
||||||||||
ном D2 или D3 с оценкой в сыворотке показателей кальци- |
препарата у детей |
с ХБП 2–4-й |
стадии представлены |
||||||||
диола (ежегодно), кальция и фосфатов (каждые 3 месяца). |
в табл. 4.14 [29]. |
|
|
|
|
|
|||||
Терапия активными формами витамина D (кальци- |
Начальные дозы кальцитриола у детей с ХБП 5-й стадии |
||||||||||
триол, альфакальцидол) у детей применяется для коррек- |
представлены в табл. 4.15 [29]. |
|
|
|
|
||||||
Таблица 4.12. Лечебные дозы витамина D в зависимости от уровня 25(OH)D при хронической болезни почек |
|||||||||||
|
|
|
|
|
|
|
|
|
|
||
Сывороточный |
|
Тяжесть дефицита |
Доза витамина D2 |
Продолжи- |
|
|
|||||
25(ОН)D, нг/мл |
|
тельность |
|
Примечание |
|
|
|||||
|
витамина D |
(эргокальциферол) |
|
|
|||||||
(нммоль/л) |
|
лечения |
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
||
|
Значительный дефицит |
По 50 000 ЕД в неделю |
|
|
|
|
|
||||
|
|
|
|
53 |
|||||||
< 5 (12) |
|
с возможным рахитом |
через рот в течение 12 недель, |
|
|
|
|
||||
|
|
или остеомаляцией |
затем ежемесячно |
|
|
Измерение |
|
|
|||
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
||||
|
|
|
|
По 50 000 ЕД в неделю |
6 мес |
|
уровня 25(ОН)D |
|
|||
5–15 (12–37) |
|
Умеренный дефицит |
через рот в течение 4 недель, |
|
|
через 6 мес |
|
||||
|
|
|
|
затем ежемесячно |
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
16–30 (40–75) |
|
Легкий дефицит |
По 50 000 ЕД в месяц через рот |
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
||||
Таблица 4.13. Целевые значения уровня паратгормона в зависимости от стадии хронической болезни почек |
|||||||||||
|
|
|
|
|
|||||||
Стадия ХБП |
|
СКФ, мл/1,73 м2 в минуту |
|
Целевые уровни ПТГ, пг/мл |
|
|
|||||
2 |
|
|
|
89–60 |
|
35–70 |
|
|
|||
|
|
|
|
|
|
|
|||||
3 (а, б) |
|
|
59–30 |
|
35–70 |
|
|
||||
|
|
|
|
|
|
|
|
||||
4 |
|
|
|
29–15 |
|
70–130 |
|
|
|||
|
|
|
|
|
|
|
|
||||
5 |
|
|
|
< 15 |
|
130–300 |
|
|
|||
|
|
|
|
||||||||
25(ОН)D > 30 нг/мл; уровень кальция < 2,5 ммоль/л; содержание фосфора не выходит за верхние пределы возрастной нормы |
|
|
|||||||||
|
|
|
|
||||||||
Примечание. ХБП — хроническая болезнь почек, СКФ — скорость клубочковой фильтрации, ПТГ — паратиреоидный гормон. |
|||||||||||
Таблица 4.14. Лечебные дозы кальцитриола при хронической болезни почек в зависимости от уровня паратгормона (ПТГ), кальция (Са) и фосфора (Р) в сыворотке крови
ПТГ, пг/мл |
Са, ммоль/л (мг/дл) |
Р, ммоль/л (мг/дл) |
Доза кальцитриола |
|
в зависимости от массы тела |
||||
|
|
|
||
|
|
|
|
|
> 70 (ХБП С2–3) |
|
Ниже или соответствует |
< 10 кг: 0,05 мкг через день |
|
|
|
|||
|
|
|||
|
< 2,5 (10,0) |
верхней границе |
10–20 кг: 0,1–0,15 мкг в день |
|
|
|
возрастной нормы |
|
|
> 110 (ХБП С4) |
|
> 20 кг: 0,25 мкг в день |
||
|
|
|||
|
|
|
|
Таблица 4.15. Начальные дозы кальцитриола у детей с хронической болезнью почек (5-я стадия)
ПТГ, пг/мл |
Доза кальцитриола на гемоили перитонеальном диализе |
|
|
300–500 |
0,0075 мкг/кг в день (max 0,25 мкг) 3 раза в неделю |
|
|
500–1000 |
0,015 мкг/кг в день (max 0,5 мкг) 3 раза в неделю |
|
|
> 1000 |
0,025 мкг/кг в день (max 1 мкг) 3 раза в неделю |
|
|

4.2.10. Витамин D и рахитоподобные заболевания
Взаимное влияние состояния ренальной ткани и метаболизма витамина D демонстрируют наследственные рахитоподобные заболевания у детей [31].
В основе классического варианта (I тип) витамин D-за- висимого рахита лежит врожденный энзимный дефект
вметаболизме витамина D, вызванный мутацией генов 25(ОН)D- -1-гидроксилазы. Заболевание характеризуется нарушением второго этапа трансформации витамина D (процесс гидроксилирования) в тубулярном эпителии
сдефицитом его гормоноактивного метаболита 1,25(OH)2D на фоне интактной ренальной паренхимы. Заместительная терапия сводится к коррекции этого дефицита активными метаболитами витамина D — кальцитриолом (Рокальтрол)
вдозе 0,5–4 мкг/сут или альфакальцидолом (Оксидевит)
вдозе 0,5–1 мкг/сут в зависимости от индивидуальной переносимости препарата, тяжести течения заболевания под контролем экскреции кальция с мочой [32, 33].
При II типе витамин D-зависимого рахита мутация гена рецептора VDR приводит к нарушению процесса вза-
имодействия 1,25(OH)2D c ядерными или цитоплазматическими рецепторами клеток-мишеней (клетки кожи, костной ткани, проксимальных канальцев почек и энте-
роциты). Их рецепторы рефрактерны к кальцитрио-
54лу, что не позволяет 1,25(OH)2D, несмотря на высокую концентрацию в крови, осуществлять свои физиологические функции. Эффективная терапия отсутствует, однако имеется опыт применения индивидуально подобранных высоких доз Оксидевита (30–300 мкг/сут), кальцитриола
(10–25 мкг/сут), водного раствора витамина D3 (20 000– 30 000 МЕ/сут) [32, 33].
Напротив, витамин D-резистентный гипофосфатемический рахит (фосфат-диабет) и его генетические варианты приводят к минерально-костным нарушениям в результате непосредственного дефекта в системах транспорта фосфатов
впроксимальных канальцах почек. Комплексная патогенетическая терапия предполагает назначение фосфатов, больших доз витамина D (20 000–40 000 МЕ/сут в зависимости от возраста); кальцитонина (Миакальцик) по 50–200 МЕ
вдень интраназально; рекомбинантного гормона роста; активных метаболитов витамина D: Оксидевит 1 (ОН)D (альфадол, альфакальцидол) — по 0,5–2,0 мкг/сут; альфакальцидиол 25(ОН)D — по 1,0–1,5 мкг/сут; кальцитриол 1,25(OH)2D (Рокальтрол) — по 0,5–1,0 мкг/сут [33].
4.2.11. Витамин D и мочекаменная болезнь
Единой теории этиопатогенеза мочекаменной болезни до сих пор не существует [34]. Более 70% всех случаев мочекаменной болезни в мире составляют кальциевые камни [35]. Среди патофизиологических механизмов формирования кальциевых камней немаловажная роль отводится гиперкальциурии [36]. Рассматриваются следующие причины возникновения гиперкальциурии: повышение кишечной абсорбции кальция, снижение реабсорбции кальция почками, повышение мобилизации кальция из костной ткани. Согласно данным некоторых исследований, именно повышение кишечной абсорбции кальция является наиболее частой причиной гиперкальциурии [37].
В последние годы рассматривается связь гиперкальциурии с физиологически активным витамином D, описывается зависимая и независимая от 1,25(OH)2D гиперкальциурия. У большинства пациентов с мочекаменной болезнью и гиперкальциурией отмечают нормальную концентрацию в крови основных регуляторов синтеза 1,25(OH)2D — ПТГ
и фосфора [38]. Однако ряд исследователей указывает на недостаточность или даже дефицит витамина D, снижение костной плотности у больных мочекаменной болезнью [39, 40]. У людей с недостаточностью и дефицитом витамина D намного чаще наблюдается повышение экскреции камнеобразующих веществ (кальция, мочевой кислоты, оксалатов, цистина), снижение экскреции цитрата калия (основного солюбилизатора мочи) и объема выделяемой мочи, что также может быть фактором риска уролитиаза [39]. В связи с этим обсуждаются методы восполнения витамина D, безопасность его применения при нефролитиазе [41].
В поддержку теории 1,25(OH)2D-независимой гиперкальциурии проведено несколько научных работ, в том числе экспериментальных, показывающих роль генетического фактора в формировании кишечной гиперабсорбции кальция и развитии гиперкальциурии. Так, у крыс с мочекаменной болезнью и гиперкальциурией были зафиксированы нормальные концентрации кальция и 1,25(OH)2D, повышение кишечной абсорбции кальция с наличием кальциевых камней в мочевых путях [42]. Повышенная экспрессия VDR в тканях, являясь генетически детерминированным фактором, приводит к увеличению 1,25(OH)2D-зависимого мембранного транспорта кальция, к идиопатической гиперкальциурии независимо от концентрации 1,25(OH)2D в крови [43].
Таким образом, обсуждая роль витамина D в развитии кальциевого уролитиаза, правильнее говорить о наследственных формах гиперкальциурии, ассоциированных с дефектом гена VDR и повышенной его экспрессией.
ЛИТЕРАТУРА
1.Ермоленко В.М. Нарушение фосфорно-кальциевого обмена. Нефрология. Руководство для врачей. 2-е изд. М.: Медицина, 2000. 304 с.
2.Швецов М.Ю. Хроническая болезнь почек как общемедицинская проблема. Consilium Medicum. 2014;7:51–64.
3.Дудинская Е.Н., Ткачева О.Н. Роль витамина D в развитии артериальной гипертензии. Кардиоваскулярная терапия и профилактика. 2012;11(3):77–81.
4.Реушева С.В., Паничева Е.А., Пастухова С.Ю., Реушев М.Ю. Значение дефицита витамина Д в развитии заболеваний человека. Успехи современного естествознания. 2013;11:27–31.
5.Руснак Ф.И. Витамин D и прогрессирование заболеваний почек. Вестник научно-технического развития. 2009;11(27):52–64.
6.Panichi V., Migliori M., Taccola D., et al. Effects of 1,25(OH)2D3 in experimental mesangial proliferative nephritis in rats. Kidney Int. 2001;60(1):87–95.
7.Li Y.C., Qiao G., Uskokovic M., et al. Vitamin D: a negative endocrine regulator of the reninangiotensin system and blood pressure. J Ster Biochem Molec Biol. 2004; 89–90:387–92.
8.Yap H.K., Cheung W., Murugasu B., Jordan S.C. Down regu-
lation of monokine genes in children with relapses of steroidresponsive nephritic syndrome. Abstr. 11th. Congr. of IPNA, London, 1998.
9.Xing N., Maldonado M.L., Bachman L.A., et al. BioshemBiophys Res Comm. 2002;297:645–652.
10.Panichi V., Lt Pitro S., Andreini B., et al. Calcitriol modulates in vivo and in vitro cytokine production: a role for intracellular calcium. Kidney Int. 1998;54:1463–1469.
11.Lau K., Thomas D., Eby B. The nature and role of disturbance in calcium metabolism in genetic hypertension. Fed Proc. 1985;45(12):2752–2757.
12.Branisteanu D.D., Leenaerts P., van Damme B., et al. Partial prevention of active Heymann nephritis by 1 alpha, 25 dihydroxyvitamin D3. Clin ExpImmunol. 1993;94:412–417.