Материал: лекции тerapia_5_kurs_2_semestr
Возраст и пол также следует рассматривать как факторы риска развития ХОБЛ. Результаты ряда исследований продемонстрировали, что среди мужчин наблюдается более высокая распространенность ХОБЛ.
Нарушение развития легких в детстве.
Респираторные инфекции и сопутствующие заболевания.
Патогенез ХОБЛ
Основными патогенетическими факторами ХОБЛ являются:
1.Нарушение функции системы местной бронхопульмональной защиты и системы иммунитета.
2.Структурная перестройка слизистой оболочки бронхов.
3.Развитие классической патогенетической триады (гиперкриния, дискриния, мукостаз) и выделение медиаторов воспаления и цитокинов.
4.Механизмы бронхиальной обструкции.
Нарушение функции системы местной бронхопульмональной защиты
Кместной бронхопульмональной защитной системе относятся мукоцилиарный аппарат; сурфактантная система; наличие
вбронхиальном содержимом иммуноглобулинов, факторов комплемента, лизоцима, лактоферрина, фибронектина, интерферонов; альвеолярных макрофагов, ингибиторов протеаз, бронхассоциированной лимфоидной ткани.
При ХОБЛ под влиянием этиологических факторов происходит нарушение функции мерцательного эпителия (мукоцилиарного транспорта), его дистрофия и гибель, что в свою очередь способствует колонизации микроорганизмов в бронхиальном дереве и персистировании воспалительного процесса.
Кроме того, при ХОБЛ нарушается продукция сурфактанта. Особенно выраженную отрицательную роль в этом отношении играют табачный дым и вредные примеси (кварцевая, асбестовая пыль и др.) во вдыхаемом воздухе. Снижение синтеза сурфактанта приводит к: повышению вязкости мокроты и нарушению транспорта бронхиального содержимого; нарушению нецилиарного транспорта; коллапсу альвеол и обструкции мелких бронхов; колонизации микробов в бронхиальном дереве.
Нарушение содержания в бронхиальном содержимом гуморальных защитных факторов (дефицит иммуноглобулина А) при ХОБЛ способствует развитию цитотоксических реакций с повреждением бронхов и прогрессированию ХОБЛ, а нарушение содержания компонентов комплемента, лизоцима, лактоферрина, фибронектина приводит к прогрессированию инфекционновоспалительного процесса в бронхах.
Структурная перестройка слизистой оболочки бронхов
Структурная перестройка слизистой оболочки бронхов является важнейшим фактором патогенеза ХОБЛ. Слизь вырабатывается бронхиальными железами в подслизистом слое трахеи и бронхов, а также бокаловидными клетками эпителия дыхательных путей, число которых сокращается по мере уменьшения калибра дыхательных путей. Структурная перестройка слизистой оболочки бронхов при ХОБЛ заключается в значительном увеличении числа и активности бокаловидных клеток и гипертрофии бронхиальных желез. Это приводит к избыточному количеству слизи и ухудшению реологических свойств мокроты и способствует развитию мукостаза.
Развитие классической патогенетической триады и высвобождение медиаторов воспаления и цитокинов
Обязательным фактором патогенеза ХОБЛ является развитие классической патогенетической триады, заключающейся в увеличении продукции слизи (гиперкриния), качественном изменении бронхиальной слизи (она становится вязкой, густой -- дискриния), стазе слизи (мукостаз). Гиперкриния связана с активацией секреторных клеток, при этом может происходить увеличение размеров (гипертрофия) и количества этих клеток (гиперплазия). Активацию секреторных клеток вызывают:
• повышение активности парасимпатической (холинергической), симпатической (а- или /3-адренергической) или неадренергической нехолинергической нервной системы;
• высвобождение медиаторов воспаления -- гистамина, дериватов арахидоновой кислоты, цитокинов.
Гистамин высвобождается в основном из тучных клеток, которые находятся в большом количестве в подслизистой оболочке вблизи секреторных желез и в базальной мембране вблизи бокаловидных клеток. Под влиянием гистамина возбуждаются Н1- и Н2-рецепторы секреторных клеток. Стимуляция Н2-рецепторов увеличивает секрецию гликопротеинов слизи. Стимуляция Η1-рецепторов приводит к увеличению притока натрия и хлора в просвет дыхательных путей, что сопровождается увеличением притока воды и, следовательно, увеличением объема секреции. Избыточное количество слизи, нарушение ее реологических свойств (чрезмерная вязкость) в условиях снижения функции мерцательного эпителия (цилиарная недостаточность) приводит к резкому замедлению эвакуации слизи и даже закупорке бронхиол.
Дренажная функция бронхиального дерева таким образом резко нарушается, при этом на фоне угнетения местной бронхопульмональной защитной системы создаются условия для развития бронхогенной инфекции, скорость размножения микроорганизмов начинает превышать скорость их элиминации. В последующем, при существовании патогенетической триады (гиперкриния, дискриния, мукостаз) и дальнейшем угнетении местной системы защиты, инфекция в бронхиальном дереве присутствует постоянно и вызывает повреждение бронхиальных структур.
Механизмы бронхиальной обструкции делятся на две группы: обратимые и необратимые.
I группа -- обратимые механизмы бронхиальной обструкции:
•бронхоспазм; он обусловлен возбуждением холинергических рецепторов и рецепторов неадренергической, нехолинергической нервной системы;
•воспалительный отек, инфильтрация слизистой и подслизистой оболочек бронхов;
•обтурация дыхательных путей слизью вследствие нарушения ее откашливания. По мере прогрессирования заболевания этот механизм становится все более выраженным, так как происходит трансформация мерцательного эпителия бронхов в слизеобразующий (т.е. в бокаловидные клетки).
II группа -- необратимые механизмы бронхиальной обструкции (в основе этих механизмов лежат морфологические нарушения):
•стеноз, деформация и облитерация просвета бронхов;
•фибропластические изменения стенки бронхов;
•экспираторный коллапс мелких бронхов вследствие снижающейся продукции сурфатанта и постепенно развивающейся эмфиземы легких;
Клиническая картина ХОБЛ
Основными симптомами ХОБЛ являются хронические и прогрессирующие:
-одышка
-кашель
-продукция мокроты
Одышка -- характернейший симптом ХОБЛ. Она носит преимущественно экспираторный характер, возникает вначале при значительной физической нагрузке или обострении хронического бронхита, однако постепенно, по мере прогрессирования заболевания, становится постоянной. Особенно характерна одышка по утрам, после откашливания мокроты она уменьшается. Одышка сопровождается надсадным кашлем и свистящим дыханием. Чем более выражены бронхиальная обструкция и эмфизема легких, тем более интенсивная одышка беспокоит больного.
Кашель при ХОБЛ носит характер затяжного, нередко бывает надсадным с трудно отделяемой мокротой. Особенно характерен надсадный утренний кашель с небольшим количеством отделяемой мокроты. У некоторых больных приступы надсадного кашля могут продолжаться в течение 30 мин-1 ч, нередко появляются ночью, сопровождаются свистящим дыханием и купируются бронхоспазмолитиками. В этом случае необходимо дифференцировать ХОБЛ и бронхиальную астму. Отхождение большого количества мокроты не характерно для ХОБЛ и может свидетельствовать о наличии бронхоэктазов.
Дополнительные симптомы, характеризующие тяжелое течение заболевания:
-усталость, потеря массы тела и анорексия часто сопровождают пациентов с тяжелой и крайне тяжелой ХОБЛ
-синкопе возникают, как правило, в результате быстрого нарастания внутригрудного давления во время приступов кашля, что также может приводить к переломам ребер
-отеки голеностопных суставов может развиваться у больных на фоне легочного сердца
-симптомы депрессии или тревожности
Диагностика ХОБЛ
Физикальное обследование
Данные осмотра зависят от выраженности и длительности ХОБЛ. На ранних стадиях заболевания характерных особенностей нет. По мере прогрессирования ХОБЛ в связи с развитием эмфиземы легких изменяется форма грудной клетки, она становится бочкообразной, шея - короткой, расположение ребер - горизонтальным, переднезадний размер грудной клетки увеличивается, становится выраженным кифоз грудного отдела позвоночника, надключичные пространства выбухают. Экскурсия грудной клетки при дыхании ограничена, более выражено втяжение межреберий. При тяжелом течении ХОБЛ набухают шейные вены, особенно это выражено во время выдоха; во время вдоха набухание шейных вен уменьшается. При развитии дыхательной недостаточности и артериальной гипоксемии появляется диффузный теплый цианоз кожи и видимых слизистых оболочек. С развитием легочной сердечной недостаточности развивается акроцианоз, появляются отеки нижних конечностей, эпигастральная пульсация, характерным становится положение ортопноэ.
Физикальные признаки ограничения скорости воздушного потока обычно отсутствуют до тех пор, пока не разовьётся значительное нарушение легочной функции. Перкуторный звук при развитии эмфиземы легких имеет коробочный оттенок, нижние границы легких опущены, подвижность нижнего легочного края значительно уменьшена. При аускультации легких отмечается удлинение выдоха и жесткий характер везикулярного дыхания. Классическим аускультативным признаком ХОБЛ являются свистящие сухие хрипы во время обычного дыхания или при форсированном выдохе. Следует учесть, что при слабо выраженной бронхиальной обструкции выявить свистящие или жужжащие хрипы можно только в горизонтальном положении, особенно при форсированном выдохе. При выраженной бронхиальной обструкции свистящие сухие хрипы слышны даже на расстоянии.
Дополнительные исследования

1. Исследование функции внешнего дыхания
-спирометрия
-пикфлоуметия
-показатель диффузионной способности легких (DLCO)
Спирометрия. Исследование функции внешнего дыхания является обязательным этапом диагностики ХОБЛ. Только спирометрия позволяет установить наличие обструктивных нарушений -- ключевого диагностического признака заболевания. Она позволяет оценить ряд объемных и скоростных показателей функции легких, выявить наличие обструктивных или рестриктивных нарушений вентиляции, оценить обратимость изменений под воздействием бронходилататоров. Главный спирометрический критерий,
подтверждающий диагноз ХОБЛ, - отношение объема форсированного выдоха за первую секунду к форсированной жизненной емкости легких (ОФВ1/ФЖЕЛ) < 0,7 после ингаляции сальбутамола в дозе 400 мкг (т.е. после проведения бронходилатационного теста). Следует отметить, что до недавнего времени наличие прироста ОФВ1 ≥ 12 % (и/или ≥ 200 мл) при выполнении бронходилатационного теста считалось признаком обратимой бронхиальной обструкции, что, в свою очередь, давало основания для дифференциальной диагностики ХОБЛ и БА. В последние годы в целом ряде масштабных исследований продемонстрировано, что до 40 % больных ХОБЛ наблюдается положительный ответ на тест с бронходилататором, т.е. прирост ОФВ1на величину более 12 %, причем иногда достигающую 30-40 %! Поэтому обязательным критерием диагностики ХОБЛ является сохранение после бронходилатации ОФВ1/ФЖЕЛ < 0,7, а не отсутствие значительного прироста ОФВ1. Таким образом, проведение бронходилатационного теста позволяет диагностировать ХОБЛ, а также оценить тяжесть обструкции по постбронходилатационным значениям ОФВ1. Результаты спирометрии оценивают путем сравнения с должными величинами для
данного возраста, роста, пола и расы.
Степень тяжести обструкции оценивается по постбронходилатационной величине ОФВ1в соответствии с классификацией, представленной в табл.
Пикфлоуметрия позволяет оценивать выраженность обструкции с помощью показателя пиковой скорости выдоха. Для ХОБЛ пикфлоуметрия имеет относительное значение, поскольку обладает низкой специфичностью. Тем не менее метод позволяет определить суточную изменчивость выраженности бронхиальной обструкции, которая при ХОБЛ обычно не превышает 15%.
Легочные объёмы и диффузионная способность.Для пациентов с ХОБЛ, начиная с ранних стадий заболевания, характерна задержка воздуха в лёгких (повышение остаточного объёма) и по мере снижения скорости воздушного потока развивается статическая гиперинфляция
(увеличение общей ёмкости лёгких). Эти изменения регистрируются при проведении плетизмографии или, менее точно, при измерении объёма лёгких методом разведения гелия. Указанные измерения позволяют оценить степень тяжести ХОБЛ, но не являются определяющими для выбора лечебной тактики. Измерение диффузионной способности лёгких по оксиду углерода даёт информацию о функциональном вкладе эмфиземы в ХОБЛ и часто бывает полезным при обследовании пациентов с одышкой, несоразмерной с выраженностью ограничения скорости воздушного потока.
2. Лучевая диагностика
-рентгенография органов грудной клетки (используется с целью исключения альтернативного диагноза и выявления сопутствующих заболеваний. Рентгенологические признаки, обусловленные ХОБЛ, несут неспецифический характер и включают явления гиперинфляции, повышенную прозрачность легких, быстрое исчезновение сосудистого рисунка).
-компьютерная томография (КТ) грудной клетки (к КТ прибегают при необходимости проведения дифференциальной диагностики и оценки распределения эмфиземы при рассмотрении вопроса о хирургическом вмешательстве).
3. Лабораторная диагностика
-общий анализ крови (без существенных изменений; при обострении ХОБЛ возможен небольшой нейтрофильный лейкоцитоз и умеренное увеличение СОЭ)
-биохимический анализ крови (без существенных изменений; при обострении ХОБЛ возможно увеличение уровня СРБ)
-исследование мокроты (мокрота может быть слизистой (вне обострения) или гнойной (обострение); при микроскопическом исследовании гнойной мокроты обнаруживается большое количество нейтрофильньгх лейкоцитов, нередко находят клетки бронхиального эпителия, макрофаги, бактериальные клетки; бактериологическое исследование мокроты выявляет различные виды инфекционных возбудителей и их чувствительность к антибактериальным средствам)
- скрининг дефицита α1-антитрипсина (у пациентов с ХОБЛ, проживающих на территориях с высокой частотой встречаемости дефицита α1-антитрипсина, следует проводить скрининг на наличие данного генетического нарушения).
4. Исследование газового состава крови
Пульсоксиметрия используется с целью оценки степени насыщения гемоглобина артериальной крови кислородом и потребности в дополнительной кислородотерапии. Это исследование необходимо проводить всем стабильным пациентам с ОФВ1<35% от должного или с клиническими признаками развития дыхательной или правожелудочковой сердечной недостаточности. В случае, когда периферическая сатурация по данным пульсоксиметрии составляет <92%, необходимо провести исследование газов артериальной крови.
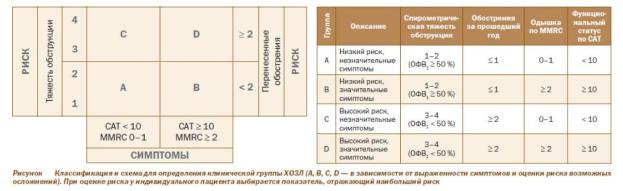
5. Комбинированная оценка ХОБЛ (проводится с целью определение тяжести заболевания и риска будущих осложнений для последующего выбора лечебной тактики).
-оценка интенсивности симптомов с использованием опросников MRC или CAT
-оценка риска осложнений ХОБЛ
-определение клинической группы пациентов
Для оценки выраженности симптомов у пациентов с ХОБЛ существует несколько апробированных опросников. GOLD рекомендует использовать модифицированный вопросник Британского медицинского исследовательского совета
(ModifiedBritishMedicalResearchCouncil (mMRC) questionnaire) или тест оценки ХОБЛ (COPDAssessmentTest (CAT)). Популярный опросник mMRC позволяет оценить только нарушение физической активности, связанное с одышкой; тест оценки ХОБЛ (CAT) имеет более широкое назначение, он позволяет оценить влияние ХОБЛ на повседневную жизнь и здоровье пациента. Предпочтение следует отдавать применению опросника САТ, так как он более полно характеризует функциональный статус пациента; использовать оба показателя нецелесообразно.
Определить риск осложнений можно двумя путями. Во-первых, на основании спирометрической тяжести обструкции. Так, при I-II степени тяжести (постбронходилатационный ОФВ1 > 50 %) предполагается невысокий риск осложнений, а при III-IV степени (ОФВ1 < 50 %) -- высокий. Во-вторых, следует оценить количество перенесенных обострений за прошедший год. Наличие в течение 12 месяцев 2 и более обострений ХОБЛ, потребовавших лечения, является достоверным предиктором частых обострений и госпитализаций в будущем. Таким образом, прогнозирование риска обострений у пациента с ХОБЛ оценивается в зависимости от спирометрической тяжести или частоты перенесенных ранее обострений. Если эти два подхода у конкретного пациента оценивают риск неоднозначно, необходимо опираться на более высокую (тяжелую) оценку.
На основании оценки выраженности симптомов и риска возможных осложнений следует определить, к какой клинической группе (A, B, C или D) относится пациент с ХОБЛ. Схематично это представлено на рис.
Диагноз
Как показано на рис., ХОБЛ должно рассматриваться у всех лиц старше 40 лет, подвергавшихся воздействию факторов риска (курение, бытовые и промышленные загрязнения воздуха) и имеющих характерные клинические проявления (одышку/хронический кашель/продукцию мокроты): в таких случаях необходимо выполнение спирометрического исследования. Выявление обструкции, сохраняющейся после приема бронходилататора (необратимой или не полностью обратимой), подтверждает наличие ХОБЛ.
Наиболее частые причины некорректной диагностики ХОБЛ:
1.Отсутствие в анамнезе экспозиции ингаляционных факторов риска (преимущественно курения) -- сегменты А и В.
2.Молодой возраст -- сегмент С: у лиц моложе 40 лет вероятность наличия ХОБЛ очень низкая (менее 2 %).
3.Отсутствие спирометрического подтверждения -- сегменты D и d: без проведения спирометрии достоверный диагноз ХОБЛ невозможен, так как у 2/3 лиц с клиническими проявлениями и факторами риска ХОБЛ обструкция может отсутствовать или быть обратимой (d).
Дифференциальная диагностика
Главным заболеванием, с которым необходимо дифференцировать ХОБЛ, является бронхиальная астма.
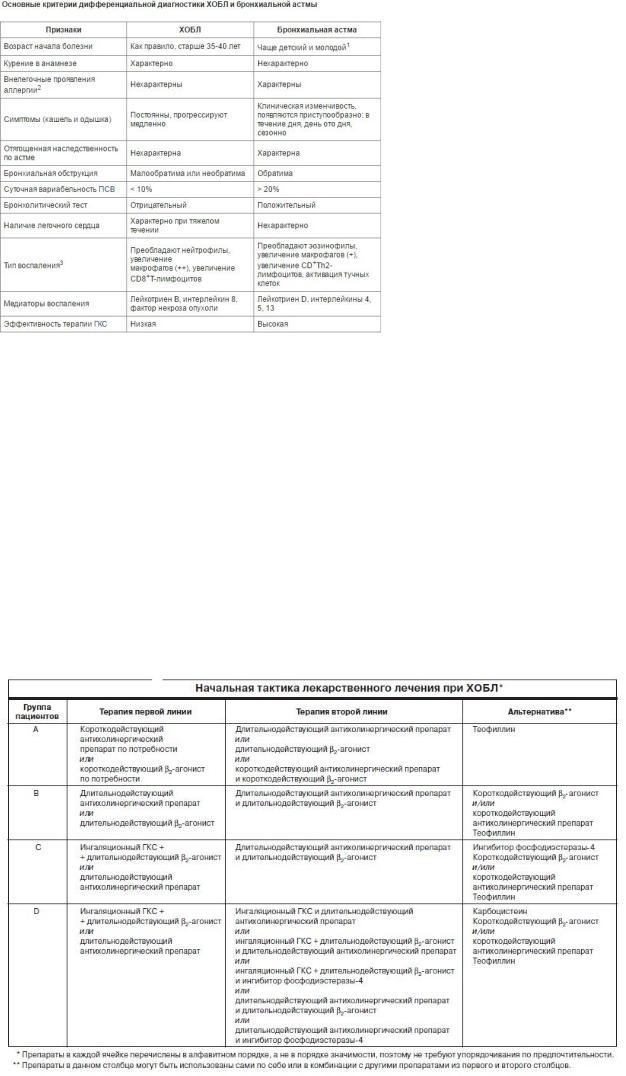
Другие заболевания 1. Сердечная недостаточность. Признаки:
- наличие в анамнезе кардиальной патологии; - характер одышки преимущественно инспираторный;
- хрипы в нижних отделах легких - при аускультации; - основным инструментальным методом диагностики является ЭХОКГ;
- расширение контуров сердца, застойные явления (вплоть до отека легких) - на рентгенограмме; - нарушения по рестриктивному типу без ограничения
воздушного потока - при исследовании функции легких.
2. Бронхоэктазы. Признаки:
- большие объемы гнойной мокроты; - частая связь с бактериальной инфекцией;
- грубые влажные разнокалиберные хрипы - при аускультации; - симптом "барабанных палочек" (колбовидное утолщение
концевых фаланг пальцев кистей и стоп); - расширение бронхов и утолщение их стенок - на рентгенограмме или КТ.
3. Туберкулез. Признаки:
- начинается в любом возрасте;
-инфильтрат в легких или очаговые поражения - при рентгенографии;
-высокая заболеваемость в данном регионе.
При подозрении на туберкулез легких необходимы:
-томография и/или КТ легких;
-микроскопия и посев мокроты Mycobacterium tuberculosis, в том числе методом флотации;
-исследование плеврального экссудата;
-диагностическая бронхоскопия с биопсией при подозрении на туберкулез бронха;
-реакция Манту.
4. Облитерирующий бронхиолит. Признаки:
-развитие в молодом возрасте;
-не установлена связь с курением;
-контакт с парами, дымом;
-очаги пониженной плотности при выдохе - при КТ;
-нередко присутствует ревматоидный артрит.
Лечение ХОБЛ Основными стратегическими подходами к лечению ХОБЛ в стабильном периоде являются:
1)прекращение курения (предлагается в качестве первоочередной задачи, при этом могут рекомендоваться различные варианты никотин-заместительной терапии, значительно увеличивающие частоту устойчивого воздержания от табакокурения;
2)рациональная базисная фармакотерапия, которая позволяет не только эффективно контролировать респираторную
симптоматику и предупреждать развитие обострений, но и улучшать качество жизни, способствуя повышению толерантности к физической
нагрузке; 3) проведение
легочной
реабилитации (всем пациентам, имеющим одышку при ходьбе в обычном темпе по ровной местности, для существенного улучшения
качества жизни);