Материал: лекции тerapia_5_kurs_2_semestr
-биопсия легких.
Лабораторные исследования
По данным ОАК выявляются признаки вторичного эритроцитоза, закономерно развивающегося у всех больных с хронической артериальной гипоксемией:
-увеличение уровня гемоглобина и гематокрита,
-замедление СОЭ, повышение вязкости крови,
-при тяжелой дыхательной недостаточности появляются признаки вторичной полицитемии с увеличением содержания эритроцитов, тромбоцитов и лейкоцитов.
При исследовании газов крови как у больных с ХЛС регистрируются:
-снижение р02 (гипоксемия);
-повышение рС02 (гиперкапния), но возможно снижение рС02, указывающее на гипервентиляцию;
-респираторный ацидоз.
При биохимическом исследовании крови у больных с ХЛС выявляется увеличение уровня лактатдегидрогеназы, билирубина, трансаминаз, обусловленные венозным застоем в печени.
Исследование свертывающей системы крови:
-в диагностике ТЭЛА исследование свертывающей системы крови является одним из основных методов. Увеличение уровня ПДФ (более 10 мкг/мл) и концентрации D-димера (более 0,5 мг/л) свидетельствуют о спонтанной активации фибринолитической системы крови в ответ на тромбообразование в венозной системе;
-у больных с ХЛС регистрируются признаки гиперкоагуляции (повышение уровня ПТИ, фибриногена, РФМК, замедление фибринолиза, повышение агрегационной активности тромбоцитов).
Инструментальные методы исследования
Рентгенологические методы
Рентгенография органов грудной клетки позволяет:
-уточнить характер поражения легких,
-выявить рентгенологические признаки увеличения правых отделов сердца и легочной гипертензии.
При ХЛС вследствие длительного течения заболевания рентгенологические изменения (признаки увеличения правых отделов сердца и легочной гипертензии) выявляются у всех больных (Рис.).
Признаками увеличения правых отделов сердца являются:
1.уменьшение ретростернального пространства (за счет увеличение размеров правого желудочка),
2.сужение ретрокардиального пространства (за счет смещения дилатированным правым желудочком левого). Признаками легочной гипертензии являются:
1.выбухание ствола легочной артерии в виде расширения II дуги левого контура сердца,
2.обеднение периферического сосудистого рисунка легких за счет сужения мелких легочных артерий,
3.расширение корней легких.
При рентгенокимографии:
-в стадию компенсации ХЛС регистрируется увеличение амплитуды сокращений и расширение зон пульсации правого желудочка и легочного ствола
-в стадии декомпенсации ХЛС тень его расширяется вправо за счет дилатации правого предсердия, зона пульсации правого предсердия расширена, зубцы правого желудочка деформированы, амплитуда его пульсации снижена
Спиральная компьютерная томография органов грудной клетки позволяет выявить:
-очаговую или диффузную эмфизему,
-определить плотность легочной ткани,
-размеры легких и их соотношение во фронтальной и сагиттальной плоскости,
-перибронхиальный и перивазальный склероз,
-участки уплотнения легочной паренхимы,
-фиброз корней,
-размеры и наличие обызвествления лимфоузлов корней легких и средостения,
-признаки гидроторакса даже при минимальном количестве жидкости в плевральных полостях,
-состояние плевры, ее толщину, наличие плевральных спаек,
-визуализировать тромбы в легочных артериях,
-для уточнения диагноза можно дублировать нативное исследование с внутривенным контрастированием.
Функциональные методы
Электрокардиография
Электрокардиографическая диагностика ХЛС основывается на прямых и косвенных признаках увеличения правых отделов сердца (Рис):
- прямым признаком гипертрофии правого желудочка, при отсутствии блокады правой ножки пучка Гиса, является зубец R в отведении V1 более 7 мм или в сумме с зубцом S в отведении V5 более 10,5 мм;
-признаком увеличение правого предсердия является увеличение амплитуды зубца Р во II и III отведениях и формирование Р- pulmonale,
-отклонение электрической оси сердца в полувертикальное, вертикальное положение или вправо,
-сдвиг переходной зоны влево,
-признаки отклонения верхушки сердца назад,
-появление отрицательных зубцов Т в отведениях V1-V3,
-изменение соотношения амплитуд зубцов R и S в грудных отведениях, отражающие ротационные сдвиги.
В зависимости от преимущественных изменений амплитуды зубцов R и S в грудных отведениях выделяют три типа изменений ЭКГ при гипертрофии правого желудочка:
-S-тип, при котором глубокий зубец S определяется в большинстве отведений ЭКГ, включая левые грудные, а в отведениях V1V3 желудочковый комплекс может приобретать форму QS или зубец R имеет малую амплитуду.
-R-тип, характеризующийся высоким зубцом R в отведении V1 (R>S), без выраженного зубца S в левых грудных отведениях.
Исследование функции внешнего дыхания (ФВД)
Поскольку основной причиной развития легочной артериальной гипертензии и формирования ХЛС является альвеолярная гипоксия, исследование ФВД является основным методом диагностики, позволяющих оценить характер и выраженность нарушений вентиляции. При исследовании бронхиальной проходимости с целью выявления скрытого бронхоспазма, определения реактивности бронхов, эффективности проводимого лечения используют фармакологические пробы с ингаляцией препаратов, вызывающих расслабление или спазм бронхиальной мускулатуры (например, ацетилхолина и его аналогов, b2адреномиметиков).
Ультразвуковые методы
Эходопплеркардиоскопия ЭхоКС относится к числу неинвазивных методов диагностики внутрисердечной гемодинамики, которая позволяет:
-определить размеры сердечных камер,
-оценить систолическую функцию правого желудочка,
-установить факт наличия легочной гипертензии и рассчитать давление в легочной артерии.
Инвазивные методы исследования гемодинамики
Инвазивные методы исследования гемодинамики показаны у той категории больных, у которых, по ряду причин, установить с помощью эхокардиографических и электрокардиографических методов повышенное давление в легочной артерии не удается. Инвазивным методом, позволяющим непосредственно измерить давление в легочной артерии, является катетеризация правых отделов сердца и легочной артерии. Катетер вводится через яремную вену в правое предсердие, затем в правый желудочек и легочную артерию, измеряя давление в этих камерах сердца. Когда катетер находится в одной из ветвей легочной артерии, баллончик, расположенный на конце катетера, раздувают. Кратковременная окклюзия сосуда позволяет измерять давление окклюзии легочной артерии (ДЗЛА), которое примерно соответствует давлению в легочных венах, левом предсердии и конечному диастолическому давлению в левом желудочке. Признаками легочной артериальной гипертензии являются значения среднего давления в легочной артерии больше 25 мм рт. ст. в покое или больше 35 мм рт. ст. при нагрузке при нормальном ДЗЛА (менее 12 мм рт. ст.). Пробы на обратимость легочной гипертензии проводятся только в специализированных учреждениях: при катетеризации правых отделов сердца определяют чувствительность легочного сосудистого сопротивления к вазодилататорам (аденозину, ацетилхолину, оксиду азота, простагландину I2). При положительных результатах назначают постоянный прием антагонистов кальция.
Биопсия легочной ткани
Как открытая биопсия легочной ткани и/или плевры, так и видеоторакоскопия с биопсией и пункционная (трансбронхиальная или трансторакальная) биопсия проводятся у тех больных, у которых генез легочной артериальной гипертензии остается неясным. Этот метод позволяет верифицировать основное заболевание, которое привело к развитию легочной артериальной гипертензии и формированию ХЛС.
Лечение ХЛС
Воснове лечения больных с легочным сердцем лежат лечебные мероприятия, направленные на: - лечение основного заболевания, явившегося причиной развития легочного сердца, - снижение давления в легочной артерии и проявлений дыхательной недостаточности, - коррекция гемостазиологических нарушений, - лечение сердечной недостаточности
Лечение бронхолегочной патологии.
При бронхолегочной патологии используют медикаментозные и хирургические методы лечения в зависимости от этиологии заболевания. Терапия больных ХОБЛ, течение которой осложнилось развитием ХЛС, должна быть ранней, комплексной, рациональной, индивидуальной, многоэтапной. Следует отметить, что крупномасштабные многоцентровые исследования по оценке эффективности различных методов и способов лечения больных ХЛС не проводились.
Снижение давления в легочной артерии и проявлений дыхательной недостаточности достигается следующими путями:
1. Назначение вазодилататоров:
- производные ксантина (теофиллин) - антагонисты кальция - нитраты
- ингибиторы ангиотензинпревращающего фермента - простагландины и оксид азота
- аналоги простациклина (илопрост), ингибиторы фосфодиэстеразы 5 (силденафил)
Резкое медикаментозное снижение легочной гипертензии может приводить к ухудшению газообменной функции легких и увеличению шунта венозной крови за счет усиления перфузии недостаточно вентилируемых участков легких. Поэтому ряд авторов рассматривает умеренную легочную гипертензию при ХЛС как компенсаторный механизм вентиляционно-перфузионной дисфункции, а назначение вазодилататоров начинать с малых доз, постепенно увеличивая, доводя до максимально переносимой.
Вцелом назначение вазодилататоров эффективно лишь у части больных. Предполагают, что «неответ» на вазодилатирующую терапию может быть обусловлен: наличием необратимых изменений легочных сосудов (фиброз), тромбозом микроциркуляторного русла вследствие нарушений в системе гемостаза, закономерно формирующихся у больных ХЛС.
2. Оксигенотерапия.
3. Оперативные вмешательства:
- баллонная предсердная септостомия (создание дефекта в межпредсердной перегородке - рекомендуется для лечения больных с тяжелым течением ХЛС с высокой легочной гипертензией, у которых рецидивируют обмороки и/или сохраняется выраженная правожелудочковая недостаточность, несмотря на все доступные методы лечения; в большинстве случаев эта паллиативная процедура выполняется перед трансплантацией легких)
- симпатэктомия - трансплантация легких
- редукция легочной ткани (проводится у больных с выраженной эмфиземой легких с целью уменьшения емкости сосудистого русла легких и восстановления баланса вентиляция/перфузия)
Коррекция гемостазиологических нарушений:
1. Применение антикоагулянтов и антиагрегантов (в стационаре рекомендуется использовать низкомолекулярные гепарины (эноксапарин, фраксипарин), амбулаторно используются антикоагулянты непрямого действия (например, варфарин).
2. Кропопускание
Лечение сердечной (правожелудочковой) недостаточности:
1.Диета.
2.Лекарственная терапия:
-мочегонные средства показаны при наличии признаков застойной сердечной недостаточности;
-препараты калия применяют при гипокалиемии и лечении фуросемидом;
-сердечные гликозиды назначаются с большой осторожностью, поскольку гипоксемия, гиперкапния и ацидоз повышают чувствительность миокарда к токсическому действию гликозидов.
3. Физические нагрузки и гипоксия.
Пациентам с ХЛС рекомендуется дозировать физические нагрузки таким образом, чтобы не допускать возникновения выраженной одышки, обмороков или болей в грудной клетке. Гипоксия усиливает легочную вазоконстрикцию, поэтому следует избегать пребывания даже в условиях умеренной гипобарической гипоксии, которая начинается на высоте от 1500 до 2000 м над уровнем моря. Необходимо учитывать, что полеты пассажирских самолетов обычно проходят на высоте от 1600 до 2500 м, т.е. в условиях умеренной гипербарической гипоксии. Поэтому во время полета больным ХЛС следует вдыхать кислород.
Прогноз и профилактика Прогноз хронического легочного сердца зависит от течения основного заболевания и степени легочной гипертензии. При
наличии развернутой клинической картины ХЛС двухлетняя выживаемость составляет 45% (при отсутствии отеков ног - 70%). Продолжительность жизни больных с ХЛС и отеками ног в среднем составляет 1,3-3,8 года. Развитие ХЛС при хронических неспецифических заболеваниях легких носит прогрессирующий характер и ухудшает их прогноз.
Профилактика ХЛС в основном касается больных ХОБЛ и направлена на:
-отказ от курения (в том числе пассивного),
-избегать переохлаждений,
-своевременное лечение инфекционно-воспалительных заболеваний органов дыхания и болезней, осложняющихся развитием легочного сердца.
Бронхиальная астма (БА) - это хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие воспалительные клетки и клеточные элементы. Ключевым звеном является обратимая или частично обратимая бронхиальная обструкция и отек слизистой.
Этиология.
Среди причин, определяющих индивидуальные особенности течения БА, особое внимание заслуживают различные сочетания экзогенных и эндогенных факторов риска.
Эндогенные факторы риска включают:
-генетическую предрасположенность,
-наличие атопии и гиперреактивности дыхательных путей,
-половые и этнические особенности.
К экзогенным факторам риска относятся:
-аллергены помещений и окружающей среды,
-профессиональные сенсибилизаторы,
-табакокурение, респираторные,
-инфекции,
-особенности питания.
Патогенез БА
Внастоящее время лучше всего изучены патогенетические механизмы аллергической бронхиальной астмы, которые реализуются по первому типу аллергических реакций (анафилактический или реагиновый механизм).
При этом различают 4 фазы развития заболевания:
-иммунологическую,
-патохимическую,
-патофизиологическую
-условнорефлекторную.
Виммунологической фазе первое проникновение аллергена в организм через дыхательные пути вызывает его захват, расщепление и соответствующую обработку (процессинг) макрофагом, который в дальнейшем передает информацию Т- лимфоцитам, активируя субпопуляцию Т-лимфоцитов-хелперов — Th2. Активированные Th2 продуцируют ряд цитокинов, в том числе интерлейкины 4, 5, 6, вызывающие стимуляцию, пролиферацию и дифференциацию В-лимфоцитов и переключающие синтез иммуноглобулинов в В- лимфоцитах на IgE и IgG4. Синтезированные IgE и IgG4 фиксируются на поверхности клетокмишеней аллергии первого (тучных клеток и базофилов) и второго порядка (эозинофилов, нейтрофилов, макрофагов, тромбоцитов) с помощью клеточных Fc-рецепторов, завершая процесс сенсибилизации организма к данному аллергену. Наряду с этим процессом тормозится функция субпопуляции Т-лимфоцитов-хелперов — Thl, секретирующих γ-интерферон, который тормозит синтез реагинов В-лимфоцитами.
В патохимической фазе при повторном введении аллергена в организм больного наступает взаимодействие этого аллергена с антителами на поверхности клеток-мишеней аллергии, приводя к их активации и дегрануляции с выделением большого количества медиаторов воспаления. Из тучных клеток выделяется гистамин, лейкотриены 4-й серии (LT С4, LT D4, LT Е4), простагландин D2, интерлейкины 3, 4, 5, 6, 7, 8, нейтрофильный и эозинофильный хемотаксический факторы, тромбоцитактивирующий фактор. Дегрануляция базофилов сопровождается выделением гистамина, лейкотриена D4, эозинофильного и нейтрофильного хемотаксических факторов, тромбоцитактивирующего фактора, гепарина, калликреина. Патофизиологическая фаза сопровождается бронхоспазмом, отеком слизистой оболочки, инфильтрацией стенки бронхов клеточными элементами, гиперсекрецией слизи, обусловленными действием медиаторов воспаления.
В патофизиологической фазе различают раннюю и позднюю астматическую реакции. Ранняя астматическая реакция проявляется развитием бронхоспазма, клиническим эквивалентом которого является начало приступа удушья. Начинается она через 1—2 мин после контакта с аллергеном, достигает максимума на 15-20-й минуте и продолжается около двух часов. Основными клетками, которые принимают участие в развитии ранней астматической реакции, являются тучные клетки и базофилы.
Поздняя астматическая реакция начинается через 4—6 ч после контакта с аллергеном. Максимум физиологичных проявлений
наступает на 6-8-й час. Общая продолжительность реакции — 8—12 ч. Основными ее патофизиологическими проявлениями являются воспаление, отек слизистой оболочки бронхов, гиперсекреция слизи, нарушения микроциркуляции, повреждение бронхиального эпителия, формирование гиперреактивности бронхов. В развитии поздней астматической реакции принимают участие эозинофилы, тучные клетки, нейтрофилы, макрофаги, тромбоциты, Т-лимфоциты, которые накапливаются в бронхах под действием медиаторов воспаления и цитокинов.
В настоящее время известно, что в сложных механизмах бронходилатации, приводящих к спонтанному прекращению приступа удушья, большая роль принадлежит оксиду азота. Он образуется из аминокислоты аргинина под действием фермента NOсинтетазы (NOS) макрофагами, нейтрофилами, тучными клетками, а также клетками эндотелия, бронхиального эпителия и гладкомышечными клетками. Оксид азота путем активации гуанилатциклазы и синтеза цГМФ вызывает такие патофизиологические эффекты, как:
1.вазодилатация в малом круге кровообращения и противодействие развитию легочной гипертензии;
2.бронходилатация и улучшение функции мерцательного эпителия бронхов;
3.снижение активности воспалительных клеток, торможение агрегации тромбоцитов, изменение микроциркуляции. При бронхиальной астме увеличивается активность NOS, повышается содержание оксида азота в бронхиальном эпителии и увеличивается его концентрация в выдыхаемом воздухе, что служит биологическим маркером бронхиальной астмы.
Выделение инфекционнозависимой бронхиальной астмы в отдельную форму является дискутабельным. Тем более, что наличие бактериальной и другой инфекционной, прежде всего грибковой, сенсибилизации у больных астмой была установлена многими исследователями. Считается, что в патогенезе инфекционнозависимого варианта принимает участие гиперчувствительность замедленного типа, реализуемая по четвертому типу аллергических реакций (клеточно-опосредованный тип). В основе лежит взаимодействие антигенов инфекционных возбудителей и сенсибилизированных Т-лимфоцитов, которые имеют на своей поверхности специфические рецепторы. Результатом такого взаимодействия является стимуляция Т-лимфоцита с последующим выделением из него лимфокинов: факторов хемотаксиса нейтрофилов и моноцитов, фактора угнетения миграции макрофагов, фактора переноса, лимфотоксина, фактора агрегации тромбоцитов. Эти биологически активные вещества вызывают высвобождение из клеток-мишеней (тучных клеток, базофилов) простагландинов D2 и F2α, лейкотриенов 4-й серии (LT С4, LT D4, LT Е4) и формирование в стенке бронха воспалительного инфильтрата, содержащего нейтрофилы, лимфоциты, эозинофилы.
Аспириновая астма — клинико-патогенетический вариант бронхиальной астмы, обусловленный непереносимостью ацетилсалициловой кислоты (аспирина) и других нестероидных противовоспалительных препаратов (НПВП). Такая астма встречается у 9—30% больных. Сочетание астмы с полипозом носа и придаточных пазух, а также непереносимостью аспирина называется астматической триадой.
В основе патогенеза аспириновой астмы лежит нарушение метаболизма арахидоновой кислоты под действием аспирина и других НПВП, ингибируюших циклооксигеназу. После их употребления из арахидоновой кислоты под действием активированного липооксигеназного пути образуются лейкотриены 4-й серии (LT С4, LT D4, LT Е4), которые являются мощными бронхоконстрикторами. Угнетение циклооксигеназного пути метаболизма арахидоновой кислоты приводит к уменьшению образования простагландина Е, способствующего бронходилатации, а также к увеличению синтеза простагландина F20C7 который, напротив, суживает бронхи. НПВП являются не единственным этиологическим фактором аспириновой астмы. Чаще всего наблюдается сенсибилизация таких больных к бытовым аллергенам. Аспириновую астму вызывает не только употребление аспирина и других НПВП, но и баралгина, комбинированных лекарственных форм, в состав которых входит ацетилсалициловая кислота (теофедрин, цитрамон, асфен, аскофен), а также пищевых продуктов, содержащих салициловую кислоту (огурцы, цитрусовые, томаты, различные ягоды) или желтые красители (тартразин).
Астма физического напряжения (усилия) характеризуется появлением приступов удушья после действия субмаксимальной физической нагрузки. Продолжительность физической нагрузки имеет большее значение, чем ее интенсивность. Чаще всего приступ удушья возникает после длительного бега и езды на велосипеде.
Соответственно концепции S. Goldfrey (1984), физическая нагрузка вызывает два противоположных действия на гладкую мускулатуру бронхов: сначала во время нагрузки преобладает бронходилатационное действие симпатической нервной системы, а затем, по окончании нагрузки, начинает преобладать действие парасимпатической нервной системы и медиаторов воспаления. В настоящее время считают, что астма физического напряжения — не специальная форма бронхиальной астмы, а лишь одно из проявлений гиперчувствительности бронхов.
Основными патофизиологическими механизмами такой астмы являются:
1.гипервентиляция во время физического напряжения; под действием гипервентиляции происходит потеря тепла и жидкости, охлаждение слизистой оболочки бронхов, возникает гиперосмолярность бронхиального секрета; имеет место также механическое раздражение бронхов;
2.раздражение рецепторов блуждающего нерва и повышение его тонуса;
дегрануляция тучных клеток и базофилов вследствие их неспецифической стимуляции с выделением медиаторов воспаления (гистамина, лейкотриенов, хемотаксических факторов и пр.).
Классификация БА По этиологии различают:
1.Атопическая (экзогенная, аллергическая) форма: атопический анамнез, наследственность отягощенная по атопии, положительные кожные аллергопробы, уровень общего IgE > 100 ME/мл;
2.Неатопическая (эндогенная, неаллергическая) форма: отсутствие атопического анамнеза, отрицательные кожные аллергопробы, общий IgЕ < 100 ME/мл, дебют астмы в зрелом возрасте;3. Аспириновая форма бронхиальной астмы;
4.Стероидзависимая;
5.Астма физического усилия;
6.Психоэмоциональная;
7.Смешанная форма: с указанием всех вариантов.
Клиническая картина БА
Преобладающими в клинической картине бронхиальной астмы являются синдромы бронхиальной обструкции и мукоцилиарной недостаточности. Причем бронхиальная обструкция имеет свой неповторимый характер — отличается спонтанной или под действием лечения обратимостью, а также значительной вариабельностью на протяжении суток. Клинически это проявляется периодическим возникновением приступов удушья, чаще в вечернее и ночное время, продолжающихся в
большинстве случаев от 6 до 12 ч. В период между приступами больной чувствует себя удовлетворительно. Провоцируют приступы чаще всего контакты с аллергеном, продолжительное физическое усилие, сильные эмоции, плохие погодные условия, респираторные инфекции и прочие триггеры.
Основными начальными клиническими симптомами бронхиальной астмы являются:
1. эпизодическое свистящее дыхание с затруднениями при выдохе; 2. кашель, чаще ночью и при физической нагрузке;
3. эпизодические свистящие хрипы в легких;
4. повторные ощущения скованности грудной клетки.
Клиническая картина типичного приступа бронхиальной астмы достаточно характерна. При аллергической этиологии заболевания развитию удушья может предшествовать появление зуда (в носоглотке, ушных раковинах, в участке подбородка), заложенность в носу или ринорея, ощущения отсутствия „свободного дыхания", сухой кашель. Приступ удушья проявляется
возникновением экспираторной одышки: вдох укорочен, выдох удлинен, продолжительность дыхательного цикла увеличивается, а частота дыхания уменьшается до 12—14 в мин. Во время прослушивания легких на фоне удлиненного выдоха в большинстве случаев определяется большое количество рассеянных сухих хрипов, преимущественно свистящих. По мере развития приступа удушья свистящие хрипы на выдохе выслушиваются на определенном расстоянии от больного — дистанционно в виде "свистящего дыхания" или "музыки бронхов".
В тех случаях, когда приступ удушья затянулся и продолжается более 12—24 ч, происходит закупорка мелких бронхов и бронхиол воспалительным секретом. Это обусловливает изменение аускультативной картины и общего состояния больного, которое значительно утяжеляется. Мучительная одышка, усиливающая при малейших движениях, вызывает тревогу и возбуждение больного. Больной принимает вынужденное положение — сидя или полусидя с фиксацией плечевого пояса. В акте дыхания участвует вся вспомогательная мускулатура, грудная клетка расширяется, а межреберные промежутки втягиваются при вдохе, появляется и усиливается цианоз слизистых оболочек, акроцианоз. Больному тяжело говорить, он малословен, предложения короткие, отрывистые. При аускультации обращает на себя внимание уменьшение количества сухих хрипов, местами они не выслушиваются вовсе, как и везикулярное дыхание — появляются так называемые зоны немого легкого. Над поверхностью легких перкуторно определяется легочный звук с тимпаническим оттенком — коробочный звук. Нижние края легких опущены, их подвижность ограничена.
Приступ удушья завершается кашлем с отхождением небольшого или мизерного количества вязкой мокроты, облегчением дыхания, уменьшением одышки и количества выслушиваемых хрипов. Однако еще долго могут прослушиваться немногочисленные сухие хрипы при сохранении удлиненного выдоха. После прекращения приступа больной часто засыпает. На протяжении суток и более сохраняются признаки астенизации.
В клинической картине неаллергических форм бронхиальной астмы доминируют явления гиперреактивности дыхательных путей. Чаще всего среди этих форм встречается астма физической нагрузки (усилия) и аспириновая астма, приступы которой провоцируются употреблением нестероидных противовоспалительных препаратов. У больных аспириновой астмой часто определяется полипозная риносинусопатия, а удаление полипов приводит к обострению заболевания. В некоторых случаях в основе развития бронхиальной астмы лежат различные эндокринные нарушения (менопауза, надпочечная недостаточность и т. д.). Кроме того, первый приступ удушья может наступить под действием психогенного фактора.
Диагностика БА
1.ОАК: эозинофилия, умеренное увеличение СОЭ;
2.ОА мокроты: спирали Куршмана, кристаллы Шарко-Лейдена, эозинофилы;
3.Оценка аллергического статуса (кожные пробы, определение специфичеких иммуноглобулинов в сыворотке крови)
4.Рентгенологическое исследование: признаки хр.бронхита, эмфиземы, пневмосклероза;
5.Проведение спирометрии с определения ОФВ1 и ФЖЕЛ, пикфлоуметрии с измерением ПСВ (пиковой скорости выдоха). Общепринятыми критериями диагносткии БА служит прирост ОФВ1 более 12% и более 200 мл по сравнению со значением до ингаляции бронхолитика.
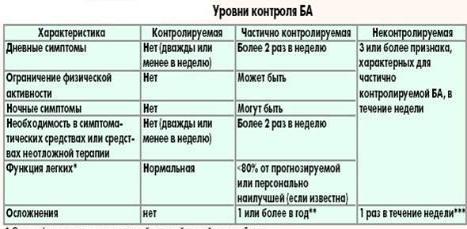
Лечение БА
Препараты для лечения БА подразделяются на контролирующие течение заболевания (поддерживающая терапия) и препараты неотложной помощи (симптоматические средства).
Контролирующие препараты принимаются ежедневно в течение длительного времени и являются базисными средствами, позволяющими удерживать контроль БА:
-ингаляционные глюкокортикоиды -модификаторы лейкотриенов
-длительно действующие β2-агонисты -теофиллин, кромоны, анти-IgE препараты
Симптоматические средства предназначены для быстрого снятия бронхообструкции: -быстродействующие β2-агонисты -СГКС
-антихолинергические средства, теофиллин Терапия бронхиальной астмы носит ступенчатый характер и зависит от стадии тяжести заболевания