Материал: Экономическая оценка программ здравоохранения
Таким образом, экономическая эффективность
программы повышается с уменьшением коэффициента затраты-результативность и с
увеличением коэффициента «эффект на единицу затрат».
1.3 Анализ затраты-выгоды
Особенность анализа затраты-выгоды (анализ издержек и выгод) заключается в измерении результатов в денежной форме. В рамках этого метода исследователи получают возможность напрямую сравнить инкрементные затраты с инкрементными результатами программы, которые выражены в рублях, долларах и др. денежных единицах. Причем, можно сопоставлять программы, направленные на достижение качественно разных результатов. К примеру, можно сравнивать программы, направленные на: уменьшение смертности от болезни, улучшение качества жизни, увеличение процента успешно проведенных хирургических операций.
Основным недостатком анализа затраты-выгоды является трудоемкость выражения результатов программ в денежной форме. Оценить в рублях эффекты от уменьшения боли или улучшения эмоционального состояния больного оказывается довольно сложно.
Одной из самых ранних статей о применении анализа затраты-выгоды в экономике здравоохранения является работа Вильямса [26]. В данной статье автор приводит ответы на следующие вопросы:
) В чем заключается сущность анализа затраты-выгоды?
) Как данный метод применяется к оценкам программы в сфере здравоохранения?
) Как должны измеряться затраты и выгоды?
В работе также приводится список предположений, который используется в анализе затраты-выгоды:
Программы или услуги можно отделить друг от друга и выбрать одну из них; - Есть возможность оценить результат каждой альтернативы в денежном выражении; - Затраты на реализацию каждой альтернативы также можно выявить и оценить в денежном выражении; - Стоит отказаться от тех программ или услуг, затраты по которым превышают выгоды.
Общая формула для сравнения дисконтированного
потока инкрементных выгод с дисконтированным потоком инкрементных затрат имеет
вид [11]:
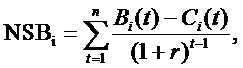 (4)
(4)
где i = 1…I - индекс, соответствующий программе; NSBi - дисконтированная чистая общественная выгода от реализации программы i; Bi (t) - выгоды в денежном выражении за год t для программы i; Ci (t) - затраты в денежном выражении за год t на программу i; r - ставка дисконтирования; n - продолжительность программы в годах.
Главная задача анализа затраты-выгоды - выделить те проекты, для которых NSB>0. В случае ограниченного бюджета все имеющиеся проекты полезно отсортировать по величине NSB.
Стоит учесть, что далеко не всегда исследования, в заглавии которых использовано название затраты-выгоды (cost-benefit analysis, CBA), являются таковыми в полной мере.
В работе [10] был проведен обзор 95 статей за 1991-1995 гг., посвященных анализу затраты-выгоды. Оказалось, что 53% статей не включают в себя оценку результатов программы и являются примером частичного анализа. Только 32% из 95 статей описывают оценку результатов в денежном выражении. Для этой цели в 70% случаях был использован метод человеческого капитала, в 13% случаях был использован метод опросов.
Оценка нематериальных результатов в денежной форме.
Три метода, которые позволяют выразить нематериальные результаты программ здравоохранения (увеличение качества жизни, увеличение продолжительности жизни) в денежной форме, описаны в учебнике Драммонда и др. [11]:
) Первый подход связан с понятием человеческого капитала. Он состоит в оценке жизни через ожидаемые результаты производственной деятельности пациента, рассчитанной с учетом дисконта производительности труда [25].
Методу человеческого капитала присущи некоторые недостатки. Во-первых, используемая в этом подходе ставка заработной платы может отражать в себе не только предельную производительность, но и эффекты дискриминации на рынке труда по расе или полу.
Во-вторых, жизни безработных или пенсионеров в результате оцениваются ниже, чем жизни людей, у которых есть работа. Могут быть недооценены также неоплачиваемые работники (например, домохозяйки и фермеры).
) Второй подход основан на изучении зависимости между риском для здоровья на вредной или опасной работе и заработной платой, приемлемой для кандидатов на такую работу.
Наглядный пример, объясняющий данный метод, приведен в статье [10].
Предположим, что работы в компаниях A и B полностью одинаковы, за исключением того, что в компании A риск получения смертельных травм на производстве выше. Согласно статистике, в компании А вероятность погибнуть на рабочем месте на 1/10000 выше, чем в компании B. Однако, заработная плата в компании А выше на 500 долларов, чем в компании B. Тогда стоимость жизни будет равна 5 млн. долларов с точки зрения работников компании B, каждый из которых отказался от 500 долларов в обмен на меньший риск смерти.
) Третий метод основан на опросах населения о готовности платить (willingness-to-pay, WTP) за уменьшение вероятности наступления болезни или смерти, или, если заболевание уже наступило, данный подход оценивает готовность платить за исчезновение симптомов и выздоровление. Он применим не только для определения "стоимости сохранения жизни", но и для представления в денежном выражении таких результатов, как снятие боли, тревоги, улучшение общего состояния. Данный метод был предложен Шеллингом (Schelling, 1968).
В определенных случаях анализ затраты-выгоды является наиболее подходящим методом. Например, случай профилактических программ, в которых затраты на вакцинацию или на противорецидивную терапию приводят к экономии последующих затрат на лечение. В такой ситуации сэкономленные средства и будут составлять выгоды от выполнения программы. Если анализ проводится с точки зрения органов здравоохранения, которые оплачивают медицинскую помощь, то все необходимые данные о стоимости профилактики и лечения можно найти.
Другой очевидный случай, когда анализ затраты-выгоды является наиболее приемлемым, - это оказание платных услуг поликлиникой. С точки зрения руководства поликлиники чистая выгода от реализации программы - это выручка от оказанных услуг за вычетом соответствующих издержек.
Пример оценки программы вакцинации
против краснухи описан в работе [8]. В качестве выгод в данном исследовании
рассматривались сэкономленные в результате вакцинации медицинские затраты,
связанные с лечением острой и врожденной форм краснухи, а также уменьшение
потерь от инвалидности и преждевременной смерти. Для перевода потерь от
инвалидности и преждевременной смерти в денежную форму авторы использовали
среднюю заработную плату. В результате суммарные издержки на программу
оказались равными 28 937 400 долларов США, уменьшение потерь от инвалидности и
преждевременной смерти - 9 521 200 долларов США.
1.4 Анализ затраты-полезность
В анализе затраты-полезность обращается особое внимание не только на количество выигранных лет жизни, в результате реализации программы, но и на качество жизни ее участников. В рамках данного подхода результаты оценивают в годах жизни с учетом качества (QALY - Quality Adjusted Life Years) или в годах жизни с учетом нетрудоспособности (DALY -Disability Adjusted Life Years). Анализ затраты-полезность по сути является частным случаем анализа затраты-результативность. Однако, многие ученые (см., например, учебник Драммонда и др. [11]) выделяют этот метод отдельно.
По сравнению с анализом затраты-результативность анализ затраты-полезность предоставляет большие возможности для сравнения различных программ по увеличению качества и продолжительности жизни. Данное преимущество особенно актуально, когда необходимо выбрать одну из нескольких альтернатив в условиях ограниченного бюджета.
Драммонд и соавторы [11] приводят следующие ситуации, когда использование анализа затраты-полезность имеет смысл:
) Оценка программы, важным результатом которой является повышение качества здоровья человека. Рассмотрим, например, программу по борьбе с артритом. В данном случае не предполагается, что она приведет к значительному изменению смертности от этого заболевания. Ожидаемый результат программы - это улучшения физического и психологического состояния больных;
) Оценка программы, которая влияет и на продолжительность жизни больных, и на качество их жизни. Например, программа по лечению рака может увеличить продолжительность жизни пациентов, однако надо учитывать, что с годами качество их жизни будет понижаться вследствие ухудшения здоровья;
) В случае, когда программу необходимо сравнить с рядом других разнородных проектов, анализ затраты-полезность является подходящим подходом, т.к. позволяет выразить результаты в единых единицах измерения (например, QALY);
) В случае, когда целью исследования
является нахождение оптимального распределения ограниченных ресурсов, и для
решения этой задачи используется метод математического программирования.
1.4.1 Распространенность исследований «затраты-полезность»
Анализ затраты-полезность является одним из самых популярных методов оценивания программ в сфере здравоохранения.
В статье [19] авторы провели обзор 533 оригинальных исследований, посвященных анализу затраты-полезность. В область поиска попали работы с 1976 по 2001 гг., которые были зарегистрированы в крупнейшей библиографической базе статей по медицинским наукам Medline и написаны на английском языке. В период 1976-1997 гг. было опубликовано 228 статей из 533 рассмотренных, с 1998 по 2001 годы - 305 статей. Большинство исследований было проведено в США (61%), Великобритании (8%) и Канаде (8%).
% исследований были связаны с сердечно-сосудистыми заболеваниями, 20 % - с инфекционными заболеваниям, 15 % - с раковыми заболеваниями.
Наиболее часто статьи публиковались в журналах
«Annals of Internal Medicine» (n = 29), «Pharmacoeconomics» (n = 28), и
«Journal of the American Medical Association» (n = 26).
1.4.2 Показатель качества жизни QALY (Quality Adjusted Life Years)
На сегодняшний день годы жизни, скорректированные с учетом качества (QALY), являются широко используемым обобщающим показателем эффективности программ здравоохранения, учитывающим как качественную, так и количественную оценку жизни.
Методика QALY впервые была
предложена Гербертом Кларманом и др. [17] В своей статье авторы не употребляли
понятие QALY, однако использовали похожую концепцию. Само понятие QALY
закрепилось в 1977 г. после публикации работы Вайнштайна и Стасона [24]. Однако
существуют и другие названия этого показателя. Например, Национальный центр
статистики здравоохранения США использует понятие YHL (years of healthy life),
Центр статистики Канады - HAPY (health-adjusted person-years) и HALE
(health-adjusted life expectancy). [11]
Графически QALY можно изобразить
следующим образом (рис. 2):
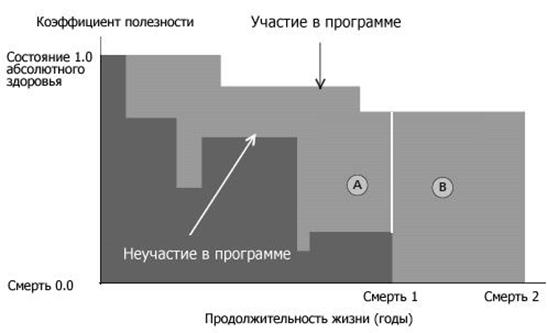
Рис. 2 - QALY для участвующих и не
участвующих в программе
Верхняя граница отображает показатели здоровья людей, участвующих в программе, нижняя - не участвующих.
Общий выигрыш QALY состоит из двух частей:
) Область А показывает выигрыш за счет улучшения качества жизни;
) Область B показывает выигрыш за
счет увеличения продолжительности жизни.
1.5 Методики определения полезностей
состояний здоровья человека
Существует три подхода относительно того, каким образом должны измеряться веса (или уровень полезности) в показателе QALY.
Первый предполагает, что веса должны учитывать предпочтения органов управления, принимающих решения. Индивидуальные предпочтения в данном случае не принимаются в расчет.
Второй, более удачный метод основан на расчете весов (или уровней полезности) с учетом индивидуальных предпочтений с помощью прямых оценок. Этот подход впервые был предложен Торрансом. [22] В данном случае веса отражают предпочтения индивидов относительно их состояния здоровья: чем лучше состояние здоровья, тем оно предпочтительней, следовательно, уровень полезности и вес этого состояния выше.
Для определения весов можно использовать методы стандартных рисков, временного компромисса и шкалы оценок.
Третий подход к определению уровня
полезности предлагает использовать опросники, которые являются понятным и
удобным для респондента и исследователя способом получения информации. Среди
наиболее распространенных опросников можно выделить Quality of Well-Being
(QWB), EuroQoL Index (EQ-5D), 36-item Short Form Health Survey (SF-36, SF-12) и
Health Utility Index (HUI). Некоторые из них, например, EQ-5D и SF-36,
используются для оценки предпочтений не только в медицине, но и в других
отраслях экономики, ориентированных на потребителя. [5]
1.5.1 Метод стандартных рисков (standard gamble)
При использовании метода стандартных рисков (standard gamble) респонденту предлагают метод лечения, при котором возможно полное выздоровление, однако существует и вероятность летального исхода. Далее больному предлагают определить приемлемую для него вероятность риска.
В качестве примера рассмотрим две альтернативы, которые можно предложить больному хроническим гастритом - консервативное лечение (1) и хирургическое вмешательство (2). Варианты могут быть сформулированы следующим образом:
) В течение оставшейся жизни Вы регулярно будете испытывать состояния, сопровождающиеся болями в верхней части живота, чаще ноющего и давящего характера, которые могут возникать как после приема пищи, так и натощак. Могут беспокоить быстрое насыщение, чувство дискомфорта, распирания и тяжести после еды в области желудка. В некоторых случаях будут возникать тошнота, рвота, нарушение аппетита.
) В течение оставшейся жизни Вы с вероятностью 70% будете находиться в состоянии полного здоровья или с вероятностью 30% наступает мгновенная смерть.
Таким образом, больной стоит перед выбором между двумя альтернативами (рис. 3):
. Остаться в состоянии i c текущим уровнем здоровья;
. Пойти на риск и согласиться на
операцию, которая приведет или к полному выздоровлению (с вероятностью Р) или к
летальному исходу (с вероятностью 1-Р).
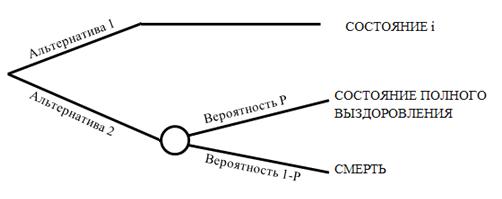
Рис 3 - Дерево возможных альтернатив
при использовании метода стандартных рисков
В состоянии безразличия ожидаемые полезности от выбора обеих альтернатив должны быть равны, следовательно, полезность в состоянии i равна:
= 1 × P + 0 × (1-P) = P
(3)
Полезности двух состояний здоровья
могут быть измерены друг относительно друга (рис. 4).
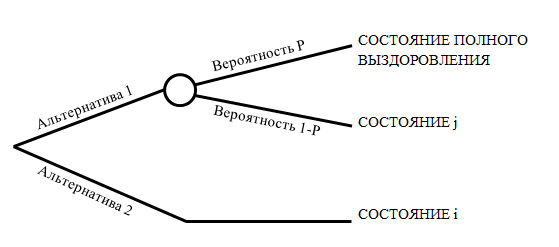
Рис. 4 - Дерево возможных
альтернатив для измерения полезности состояния i относительно состояния j
В этом случае под альтернативой 2 следует понимать нахождение больного в хроническом состоянии i, под альтернативой 1 - лечение, которое с вероятностью Р приведет к полному выздоровлению, с вероятностью 1-Р приведет к ухудшению здоровья больного и переходу в состояние j с уровнем полезности uj < ui . Продолжительность всех состояний должна быть одинаковой, тогда в точке безразличия уровни полезности состояний i и j связаны соотношением:
= P + uj (1-P) = P. (4)
1.5.2 Метод временного компромисса (Time trade-off)
Метод временного компромисса (time trade-off, TTO) был разработан Джорджем Торренсом специально для оценок качества жизни. В статье [22] автор производит сравнение метода временного компромисса с методами стандартных рисков и визуальных аналоговых шкал и обращает внимание на простоту его использования и сопоставимость полученных с помощью этого метода результатов.
В рамках данного метода, респонденту предлагают выбрать одну из двух альтернатив:
. Прожить T лет с текущим состоянием здоровья, где T - среднестатистическое число предстоящих лет жизни для респондента;