Материал: Билеты 21-30
Часто встречаются энантема на переходной складке конъюнктивы, кровоизлияния в склеры, описана энантема на слизистой оболочке рта.
Обратное развитие сыпи зависит от характера и величины ее элементов, а также глубины поражения кожи. Глубокие и обширные кровоизлияния могут некротизироваться.
В дальнейшем участки некроза отторгаются и образуются медленно заживающие язвы. На конечностях иногда наблюдаются глубокие некрозы всех мягких тканей с обнажением костей. Нередки случаи некрозов ушных раковин, кончика носа, концевых фаланг пальцев рук и ног.
В соскобах и биоптатах элементов сыпи у нелеченых больных с большим постоянством обнаруживаются менингококки.
Метастазы возбудителя в суставы наблюдаются значительно реже, чем в кожу. Чаще поражаются мелкие суставы. Тяжесть артритов может быть различной - от гнойных поражений до легких изменений с болезненностью при движениях, небольшой гиперемией и отеком кожи над пораженным суставом. Из полости сустава можно получать культуру менингококка.
Артриты возникают позже, чем сыпь, к концу 1-й - началу 2-й недели болезни. Прогноз их благоприятный, при выздоровлении функции суставов полностью восстанавливаются.
Вторичные метастатические очаги инфекции могут возникать в сосудистой оболочке глаза, в пери-, мио- и эндокарде, легких, плевре, что в современных условиях встречается редко. Еще реже подобные очаги возникают в почках, печени, костном мозге.
В гемофамме при менингококкемии обнаруживается умеренный или высокий нейтрофильный лейкоцитоз (20,0--40,0 * 10^9 /л и более) со сдвигом лейкоцитарной формулы влево до юных и миелоцитов, анэозинофилия, повышение СОЭ. Нередко развивается тромбоцитопения.
В моче имеются изменения, свойственные синдрому инфекционно-токсической почки, - протеинурия, цилиндрурия, микрогематурия.
В подавляющем большинстве случаев менингококковый сепсис протекает в сочетании с менингитом. Однако у 4--10 % госпитализированных по поводу менингококковой инфекции больных менингококкемия встречается в «чистом» виде, без поражения мягкой мозговой оболочки. Частота менингококкового сепсиса обычно выше в периоды эпидемий.
Менингококкемия может протекать в легкой, среднетяжелой и тяжелой формах.
Молниеносная менингококкемия (Синонимы: сверхострый менингококковый сепсис, молниеносная пурпура, фульминантная менингококкемия, синдром Уотерхауза - Фридериксена). Это наиболее тяжелая, прогностически крайне неблагоприятная форма менингококковой инфекции. По существу она представляет собой инфекционно-токсический шок. Клинически характеризуется острейшим, внезапным началом и бурным течением. Те пература тела с ознобом быстро повышается до 40--41 °С, однако через несколько часов она может смениться гипотермией. Уже в первые часы болезни возникает обильная геморрагическая сыпь с тенденцией к слиянию и образованию обширных кровоизлияний, которые могут быстро некротизироваться. На коже появляются багрово-цианотичные пятна, перемещающиеся при перемене положения тела (они получили название «трупные пятна» - «livors mortalis»). Кожные покровы бледные, но с тотальным цианозом, влажные, покрыты холодным липким потом, черты лица заостряются. Больные беспокойны, возбуждены, у них нередко появляются судороги, особенно у детей. В первые часы болезни сознание сохранено, при этом больные жалуются на сильные мышечные боли, артралгии, боли в области живота, гиперестезии. Нередко возникает повторная рвота (часто «кофейной гущей»), возможен кровавый понос. Постепенно нарастает прострация, наступает потеря сознания.
Параллельно катастрофически ослабевает сердечная деятельность. Развивается анурия («шоковая почка»). Часто выявляется гепатоспленомегалия. Менингеальный синдром непостоянен, но может быть и резко выраженным.
В гемограмме гиперлейкоцитоз (до 60 *10^9 /л), нейтрофилез, резкий сдвиг лейкоцитарной формулы влево, тромбоцитопения, повышение СОЭ (50--70 мм/ч). Выявляются резкие расстройства гомеостаза - метаболический ацидоз, коагулопатия потребления, снижение фибринолитической активности крови и др.
В отсутствие рациональной терапии больные погибают в первые часы и сутки болезни от острой сердечно-сосудистой или острой почечной недостаточности.
Менингококкемия хроническая. Редкая форма менингококковой инфекции. Продолжительность заболевания различная - от нескольких недель до нескольких лет. Лихорадка обычно интермиттирующая, но встречается и постоянная; сопровождается высыпаниями по типу полиморфной экссудативной эритемы. В периоды ремиссий температура тела может быть нормальной, сыпь бледнеет и даже исчезает, самочувствие больных заметно улучшается. При хронической менингококкемии возможны артриты и полиартриты, нередко наблюдается гепатоспленомегалия.
В периферической крови - лейкоцитоз, нейтрофилез, увеличение СОЭ. В моче - умеренная или небольшая протеинурия, а при развитии специфического гломерулонефрита - соответствующий мочевой синдром. Описаны эндокардиты (панкардиты), а также возникновение менингита через несколько недель или месяцев от начала заболевания.
Прогноз хронического менингококкового сепсиса относительно благоприятный, при правильном лечении - хороший.
Лечение генерализованных форм менингококковой инфекции. Центральное место в терапии принадлежит антибиотикам, в первую очередь солям бензилпенициллина. Применяют бензил- пенициллин в суточной дозе 200 000--500 000 ЕД на 1 кг массы больного.
В запущенных случаях менингита, при поступлении больного в стационар в бессознательном состоянии, а также при наличии эпендиматита (вентрикулита) или признаков консолидации гноя доза вводимого пенициллина повышается до 800 000--1 000 000 ЕД/кг в сутки. В подобных обстоятельствах прибегают к внутривенному введению натриевой соли бензил- пенициллина (введение в вену больших доз калиевой соли недопустимо из-за опасности гиперкалиемии) в дозе 2 000 000--12 000 000 ЕД в сутки, сохраняя внутримышечную дозу препарата. Внутривенную дозу пенициллина лучше вводить капельным способом. Эндолюмбальное введение пенициллина в последние годы практически не применяется.
Суточная доза пенициллина вводится больному через каждые 3 ч. В некоторых случаях допустимо увеличение интервалов между инъекциями до 4 ч. Продолжительность пенициллинотерапии устанавливается каждый раз индивидуально, исходя из клинических и ликворологических данных. Опыт свидетельствует, что необходимая и достаточная продолжительность терапии пенициллином составляет обычно 5--8 дней.
Менингококковая инфекция. Лечение.
Достаточно высокой эффективностью при менингококковой инфекции обладают полусинтетические пенициллины. Это наиболее надежные и предпочтительные препараты для «старт-терапии» больных с гнойным менингитом до установления
этиологического диагноза.
Наиболее эффективен при терапии менингококковой инфекции ампициллин, который назначают в суточной дозе 200--300 мг/кг, внутримышечно через каждые 4 ч. В самых тяжелых случаях часть ампициллина вводят внутривенно, а суточную дозу повышают до 400 мг/кг. Оксациллин применяют в дозе не менее 300 мг/кг в сутки с интервалами между инъекциями 3 ч. Метициллин вводят через каждые 4 ч в суточной дозе 200--300 мг/кг.
Высокоэффективен при менингококковой инфекции левомицетин. Он является препаратом выбора при молниеносной менингококкемии. Показано, что при лечении левомицетином эндотоксические реакции у больных возникают значительно реже, чем при пенициллинотерапии. В случае менингоэнцефалитов, напротив, левомицетин не показан из-за токсического действия на клетки головного мозга. Левомицетин для парентерального введения (левомицетина сукцинат растворимый) применяют внутримышечно по 50--100 мг/кг в сутки в 3--4 приема (через каждые 6--8 ч). При молниеносной менингококкемии левомицетин применяют внутривенно через каждые 4 ч до стабилизации артериального давления, после чего продолжают введение внутримышечно. Средняя продолжительность лечения больных этим антибиотиком составляет 6--10 дней.
Ряд авторов отмечают удовлетворительные результаты терапии при менингококковой инфекции препаратами из группы тетрациклинов. Тетрациклин можно вводить в дозе 25 мг/кг в сутки внутривенно и внутримышечно в тех случаях, когда имеется устойчивость возбудителя к другим антибиотикам.
В терапии генерализованных форм менингококковой инфекции, протекающих легко, применяют также сульфаниламидные препараты пролонгированного действия, в том числе для парентерального введения.
Начало формы
Менингококковая инфекция. Лечение.
Патогенетическая терапия. Исключительное значение в системе терапевтических мероприятий при менингококковой инфекции имеют средства патогенетического лечения.
Патогенетическая терапия проводится одновременно с этиотропной. Ее основой является борьба с токсикозом. Используют кристаллоидные растворы (Рингера, 5 % раствор глюкозы и др.), макромолекулярные коллоидные растворы (препараты поливинилалкоголя, поливинилпирролидона, декстрана, желатиноль), плазму, альбумин и др. Обычно вводят 40--50 мл жидкости на 1 кг массы тела в сутки под контролем диуреза. При сохраненном сознании часть кристаллоидных растворов можно вводить перорально.
Одновременно проводят профилактику гипергидратации головного мозга путем введения мочегонных средств (фуросемид, или лазикс, этакриновая кислота, или урегит), маннитола. Мочевина применяется с осторожностью из-за вероятности развития «феномена отдачи» (усиление отека после прекращения действия препарата).
Вместе с инфузионными растворами вводят витамины С, В1 , В2 , В6 глутаминовую кислоту, кокарбоксилазу, АТФ.
В тяжелых случаях менингококковой инфекции показаны глюкокортикостероидные гормоны. Полная доза устанавливается индивидуально, она зависит от динамики основных симптомов и наличия осложнений. Обычно применяют гидрокортизон в дозе 3--7 мг/кг в сутки, преднизолон в дозе 1--2 мг/кг в сутки или другие кортикостероиды в соответствующей дозировке.
Большое значение в лечении больных имеют оксигенотерапия, ультрафиолетовое облучение крови.
Лечение молниеносной менингококкемии заключается в мероприятиях по выведению больного из шока. Как правило, необходима закрытая катетеризация подключичной или другой вены или венесекция и катетеризация открытым способом вены достаточного диаметра. Иногда приходится начинать реанимационные мероприятия с внутриартериального введения жидкостей. Использование адреналина и адреномиметиков не показано из-за возможности капилляроспазма, усугубления гипоксии мозга и почек и развития острой почечной недостаточности. Применение этих препаратов возможно лишь при отсутствии эффекта в качестве «терапии отчаяния».
В случае возникновения острой почечной недостаточности в результате токсемии и шока показан ранний гемодиализ.
Наиболее перспективна активная иммунизация с помощью менингококковых вакцин.
К настоящему времени создано несколько вакцин, в частности полисахаридные вакцины А и С. Получена также вакцина из менингококков группы В.
Задача №3
У пациента заболевание началось повышением температуры до 38,0-38,5оС, головной болью, слабостью. На 2-й день ухудшился аппетит, присоединилась тяжесть в правом подреберье, потемнела моча, на 4-й день температура нормализовалась, но окружающие заметили желтушность кожи и склер. При осмотре: температура нормальная, кожа и склеры умеренно иктеричные, язык покрыт белесоватым налетом, сухой, катарального синдрома нет. Дыхание везикулярное, тоны сердца ритмичные, пульс 76 в мин, АД 110/80 мм рт ст. Печень выступает из подреберья на 2 см, селезенка не пальпируется. Моча темная, кал окрашен.
-
Поставьте предварительный диагноз с его обоснованием.
Гепатит А
2. Назначьте обследование и лечение
Задание №4
Оцените
температурный лист больного. При каком
заболевании возможен такой тип лихорадки?
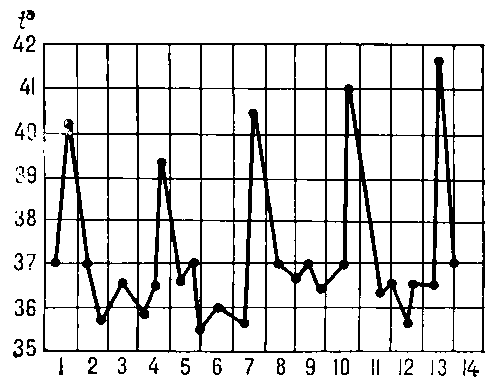
4-х дневная малярия
|
Зав.кафедрой инфекционных болезней, профессор |
|
Домашенко О.Н. |
Билет №26
-
Вирусные гепатиты: классификация, клиника желтушного периода, критерии тяжести, иммунологическая диагностика.
Классификация вирусных гепатитов
-
первичные:
А (ГА) Е (ГЕ) TT (Г ТТ)
В (ГВ) Д (ГD) SEN (Г SEN)
С (ГС) G (ГG)
вторичные: вирусы цитомегалии, простого герпеса, Эпштейна-Барр, аденовирусы и др.
-
по механизму заражения:
острые кишечные инфекции -ВГА, ВГЕ
кровяные инфекции - ВГВ, ВГС, ВГD
-
по длительности процесса:
острый (до 3-х месяцев)
подострый (до 6-и месяцев)
хронический (свыше 6-и месяцев)
-
по выраженности клинических проявлений:
бессимптомные формы: вирусоносительство, субклиническая
манифестные формы: желтушная, безжелтушная
-
по особенностям течения:
циклическое
ациклическое: с обострениями, с рецидивами
-
по преобладанию клинико- биохимического синдрома: цитолитический, холестатический, холестатическая форма
-
по тяжести течения: легкое, среднетяжелое, тяжелое, фульминантное
Желтушного периода: иктеричность кожи и слизистых, увеличение печени и селезенки, билирубинемия, гиперферментемия (АЛТ, АСТ, ЛДГ), потемнение мочи,ахолия кала.
Лабораторная диагностика
Специфическая диагностика вирусных гепатитов основана на выявлении маркеров:
ВГА - IgM HAV
ВГВ - НВsAg, AT-HBcAg IgM, DNA HBV
ВГС - IgM HCV, RNA HCV
ВГD - IgM HDV, RNA HDV
ВГЕ - IgM HEV
С целью оценки тяжести заболевания и прогноза в течение болезни определяют фракции билирубина, АЛТ, АСТ, ГГТ, ЩФ, тимоловую и сулемовую пробу, коагулограмму. Дополнительно исследуют стеркобилин в кале, уробилин в моче.
2. Холера: специфические осложнения, патогенетическая терапия.
Осложнения при холере могут быть обусловлены присоединением вторичной инфекции с развитием пневмоний, абсцессов и флегмон. Также возможны острое нарушение мозгового кровообращения, инфаркт миокарда, тромбоз мезентериальных сосудов.
Лечение .Как и при всех особо опасных инфекциях, больных холерой и вибриононосителей обязательно госпитализируют. На догоспитальном этапе, а также в стационаре при лёгком и (иногда) среднетяжёлом течении болезни (дегидратации I и II степеней) для возмещения потерь жидкости и солей регидратанты назначают внутрь. С этой целью могут быть использованы глюкозо-солевые растворы «Цит-роглюкосолан», «Глюкосолан», «Регидрон», «Оралит». Водно-электролитные потери, произошедшие у больного до начала лечения, необходимо восполнить в течение 2—4 ч; при рвоте растворы вводят через назогастральный зонд. Приём препаратов внутрь заканчивают при полном прекращении у больного диареи.
При дегидратации III—IV степеней изотонические полиионные кристаллоидные растворы вводят внутривенно в объёме, равном 10% массы тела, в подогретом виде (до 38—40 °С) в течение первых 1,5—2 ч. В течение первых 20—30 мин инфузионные растворы вводят струйно с объёмной скоростью 100—200 мл/мин, а затем по 50—70 мл/мин, что обеспечивает восстановление объёмов жидкостных пространств организма. Наиболее популярны растворы «Квартасоль» и «Хлосоль». Применение растворов «Трисоль» и «Ацесоль» менее целесообразно в связи с недостаточным количеством в них ионов К+ и угрозой развития метаболического алкалоза в связи с присутствием бикарбоната натрия в растворе «Трисоль». Раствор «Дисоль», не содержащий ионов К+, рекомендуют применять при гиперкалиемии.
Задача №3
Пациентка жалуется повышение температуры по вечерам в течение месяца, затянувшуюся молочницу, от которой не может вылечиться уже около полутора месяцев; вялость и быструю утомляемость. Последнее время часто болеет, в течение года перенесла дважды фарингит, отит, несколько раз ОРВИ, опоясывающий лишай.
При осмотре отмечается лимфоаденопатия: пальпируются затылочные, шейные, подчелюстные, подмышечные лимфоузлы - безболезненные, плотные, симметрично расположенные, величиной до 1-1,5 см. Ногти пальцев рук поражены грибком (руброфития). Изменения со стороны внутренних органов не выявляются.
1.Сформулируйте и обоснуйте предварительный диагноз.
вич, острая вич инфекция с вторичными заболеваниями
2.Определите тактику врача в отношении данной больной.
Задание №4
Оцените результаты клинического анализа крови пациента, находящегося на лечении в инфекционном отделении с лимфаденопатией
|
Эритроциты |
3,6·10 12/л |
|
|
Гемогрлобин |
122 г/л |
|
|
Цветной показатель |
0,9 |
|
|
СОЭ |
18 мм/ч |
|
|
Лейкоциты |
12,0·10 9/л |
|
|
Эозинофилы |
1% |
|
|
Базофилы |
0% |
|
|
Палочкоядерные |
5% |
|
|
Сегментоядерные |
32% |
|
|
Лимфоциты |
42% |
|
|
Моноциты |
8% |
|
|
Атипичные мононуклеары |
12%
Инфекционныймононуклеоз |
|