Материал: Баиров Г. Срочная хирургия детей-1
Дифференциальная диагностика затруднена в период новорожденности, когда приходится исключать пищезодно-трахеальный свищ при наличии у ребенка родовой травмы, сопровождающейся нарушением акта глотания или парезом мягкого неба. При кормлении у таких новорожденных периодически возникают приступы кашля, нарушение ритма дыхания и нарастает пневмония. Рентгенологическое исследование пищевода с йодолиполом в этих случаях не уточняет диагноза, так как при обоих заболеваниях может произойти забрасывание (аспирация) контрастирующего вещества в дыхательные пути (бронхография). Для дифференциальной диагностики кормление ребенка начинают только через зонд, вводимый в желудок. После стихания аспирационной пневмонии производят трахеобронхоскопию, которая позволяет подтвердить или исключить диагноз пищеводно-трахеального свища.
Лечение. Ликвидация врожденного пищеводно-трахеального свища возможна только оперативным путем. Хирургическое вмешательство проводят сразу после установления диагноза.
Предоперационная подготовка. Предоперационную подготовку начинают сразу после выявления клинических симптомов пищеводно-трахеального свища. Ребенку полностью исключают кормление через рот — все необходимое количество жидкости вводят в желудок через зонд, который удаляют после каждого кормления. С первого дня начинают активное противопневмоническое лечение: антибиотики, оксигеноте-рапия, поле УВЧ на грудную клетку, щелочной аэрозоль с антибиотиками, горчичное обертывание, внутривенное введение плазмы крови, витаминов. Ребенок находится в обогреваемом кувезе с повышенной влажностью. Проводят несколько сеансов оксигенобаротерапии. Длительность предоперационной подготовки различна: 2—10 дней (до ликвидации или заметного уменьшения явлений пневмонии).
Операцию при врожденном пищеводно-трахеальном свище проводят под эндотрахеальным наркозом и защитным переливанием крови. Положение ребенка — на левом боку.
Техника операции. Наиболее удобный доступ у грудных детей— экстраплевральный, в четвертом межреберье справа (при высоком свище — C1—Th1—рекомендуют доступ разрезом на шее). Легкое, покрытое плеврой, отводят кпереди и кнутри, над пищеводом отслаивают медиастинальную плевру. Пищевод мобилизуют на протяжении 1,5—2 см кверху и книзу от места его сообщения с трахеей.
При наличии длинного свищевого хода (см. рис. 17, а) последний выделяют, перевязывают двумя шелковыми лигатурами, пересекают между ними, а культи обрабатывают спиртовым раствором йода. Над пересеченным свищевым ходом на пищевод и трахею накладывают один ряд погружных шелковых швов атравматической иглой.
При широкой и короткой фистуле (см. рис. 17, б) пищевод осторожно отсекают ножницами от трахеи, и образовавшиеся отверстия закрывают двухрядным непрерывным швом атравматичными иглами. Для предупреждения послеоперационного сужения пищевода последний сшивают в поперечном направлении (над введенным до операции катетером).
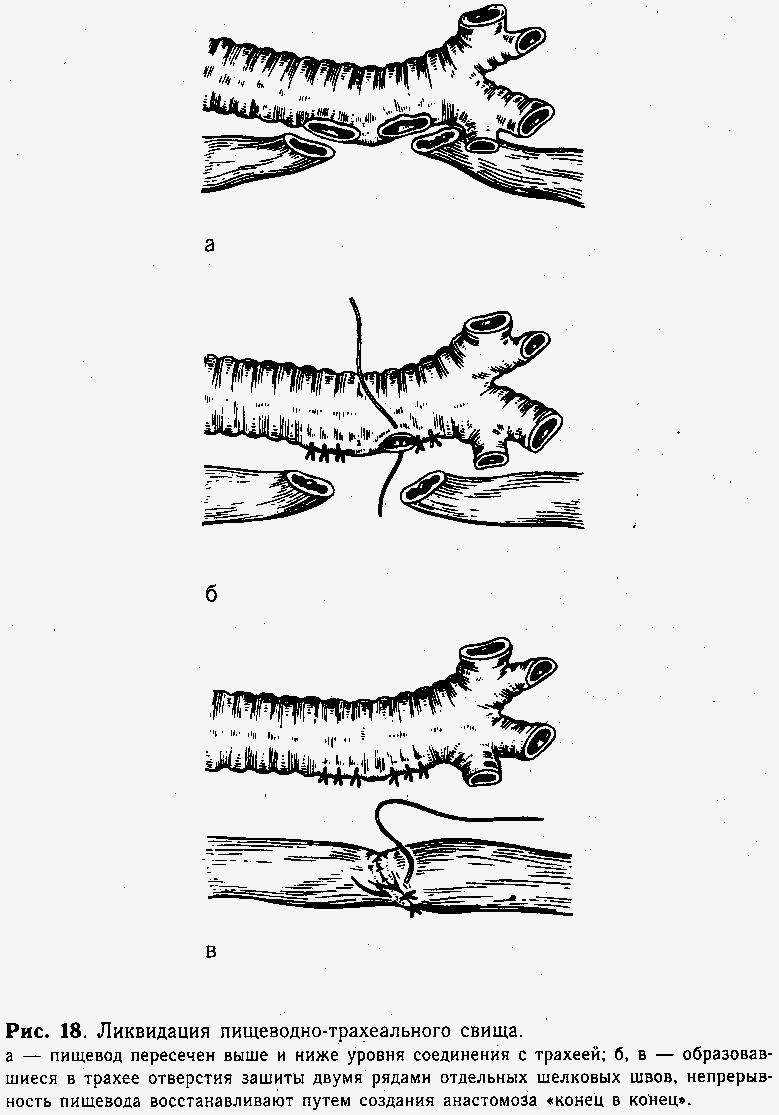
Наиболее сложным для ликвидации является большой пищеводно-трахеальный свищ, при котором оба органа на некотором протяжении (0,7—1 см) имеют общие стенки (см. рис. 17, в). В таких случаях пищевод пересекают выше и ниже уровня соединения с трахеей (рис. 18, а). Образовавшиеся на трахее отверстия зашивают двумя рядами шелковых швов (рис. 18, б), затем восстанавливают непрерывность пищевода путем создания анастомоза «конец в конец» (рис. 18, в). В желудок проводят тонкую полиэтиленовую трубку для кормления ребенка. При экстраплевральном доступе в медиастинальное пространство к области швов пищевода подводят (через отдельный прокол в шестом межреберье) тонкую (3—4 мм) полиэтиленовую трубку на 2—3 дня. Грудную, полость закрывают наглухо. При трансплевральном доступе зашивают медиастинальную плевру. Оставшийся после зашивания грудной стенки в полости плевры воздух (выявленный на контрольных рентгенограммах) отсасывают шприцем при пункции.
Послеоперационное лечение. В послеоперационном периоде ребенок продолжает получать активную терапию против пневмонии, так как обычно операция вызывает обострение процесса в легких. Больному создают возвышенное положение, назначают аэрозольтерапию, постоянно дают увлажненный кислород, вводят антибиотики, сердечные средства. В первый день после операции ставят горчичники на грудную клетку слева, а со следующего дня на область легких назначают поле УВЧ. По показаниям проводят бронхоскопию и отсасывание слизи.
Б первые сутки ребенку необходимо парентеральное питание, затем кормление осуществляют дробными дозами каждые 3 ч через тонкий зонд, оставленный при операции. Количество жидкости рассчитывают в зависимости от возраста и массы тела ребенка. В течение 2—3 дней '/3 объема жидкости вводят через зонд, остальное количество — капельно внутривенно. Зонд удаляют на 5—6-е сутки (при создании анастомоза «конец в конец» кормление через зонд продолжают 9—10 дней). К б—8-му дню ребенок должен получать обычную возрастную норму грудного молока. Старшим детям назначают жидкую пищу с 7—8-го дня после операции.
Больного выписывают домой на 20—25-й день при ликвидации явлений пневмонии (у грудных детей, кроме того, должна установиться стойкая прибавка массы тела). Перед выпиской производят контрольное рентгенологическое исследование пищевода с контрастированием. В случаях выявления сужения в области бывшего свища следует провести' курс бужирования, которое начинают не раньше, чем спустя месяц после операции.
Повреждения пищевода
У детей повреждения пищевода наблюдаются сравнительно редко, возникая главным образом в связи с химическими ожогами или перфорацией стенки органа (инородными телами, инструментами). Клиническое течение и лечебные мероприятия при этих различных по своему характеру повреждениях имеют особенности.
Химические ожоги
Тяжесть ожога пищевода и степень его патологоанатомических изменений зависят от количества и характера химического вещества, проглоченного ребенком.
При воздействии кислот глубина поражения стенки пищевода меньше, чем при воздействии щелочей. Это объясняется тем, что кислоты, нейтрализуя щелочи тканей, коагулируют белок клеток и одновременно
отнимают от них воду. В результате образуется сухой струп, препятствующий проникновению кислот вглубь. Воздействие щелочей на ткани сопровождается колликвационным некрозом. Отсутствие струпа приводит к глубокому проникновению едкого вещества в ткани и повреждению их. С. Д. Терновский и соавт. (1963) различают три степени ожога пищевода: легкую, среднюю и тяжелую.
Легкая степень характеризуется повреждением слизистой оболочки по типу десквамативного эзофагита. При этом отмечаются гиперемия, отек и участки поверхностного некроза. Стихание воспалительного процесса и эпителизация наступают в течение 7—10 дней. Образующиеся поверхностные рубцы эластичны, не суживают просвета пищевода и не влияют на его функцию.
При средней степени поражения более глубокие. Некроз распространяется на все слои органа. Через 3—6 нед, по мере отторжения некротических тканей, раневая поверхность покрывается грануляциями, а затем рубцуется. Глубина и распространенность рубцовых изменений зависят от тяжести поражения стенки пищевода.
Тяжелая степень характеризуется глубокими и обширными повреждениями пищевода с некрозом всех слоев его стенки. Ожог сопровождается медиастинитом.
Клиническая картина ожога пищевода зависит от характера вещества, вызвавшего ожог, и степени поражения пищевода. С первых часов после ожога состояние детей тяжелое из-за развивающихся явлений'шока, отека гортани и легких, а также интоксикации и эксикоза. В результате быстро нарастающего воспаления отмечается обильное слюноотделение, нередко повторные, болезненные рвоты. С момента попадания едкого вещества появляется жгучая боль во рту, в глотке, за грудиной и в надчревной области. Она усиливается при глотательных, кашлевых и рвотных движениях, поэтому все дети упорно отказываются от принятия пищи и питья. Воспалительный процесс сопровождается повышением температуры тела до высоких показателей. Явления дисфагии можно объяснить как болью, так и набуханием слизистой оболочки пищевода.
В клиническом течении заболевания различают три периода. Первый период характеризуется острыми явлениями воспаления слизистой оболочки глаз, глотки и пищевода, причем в ближайшие часы отек и боль нарастают, ребенок отказывается от еды, отмечается высокая лихорадка. Это продолжается нередко до 10 дней, а затем состояние ребенка улучшается, исчезает боль, уменьшается отек, нормализуется температура тела, восстанавливается проходимость пищевода — дети начинают есть любую пищу. Острая стадия постепенно переходит в бессимптомный период. Кажущееся благополучие иногда длится-до 4 нед. Через 3—6 нед после ожога наступает период рубцевания. Постепенно нарастают явления непроходимости пищевода. У детей возникает рвота, присоединяются загрудинные боли.
Рентгенологическое исследование с контрастированием в период рубцевания позволяет выявить характер, степень и протяженность патологического процесса.
Лечение. Ребенка, получившего химический ожог пищевода, необходимо экстренно госпитализировать. В острой стадии заболевания проводят мероприятия по выведению из шокового состояния н энергичную детоксикационную терапию, направленную на предупреждение или уменьшение местного и общего действия яда. Для этого пострадавшему вводят обезболивающие и сердечные средства, через зонд промывают желудок. В зависимости от характера едкого вещества промывания делают либо 0,1% раствором соляной кислоты (при ожоге щелочью), либо 2—3% раствором питьевой соды (при ожоге кислотой) в объеме 2—3 л. По данным С. Д. Терновского, осложнений от введения желудочного зонда не возникает. Боязнь перфорации пищевода при этой манипуляции следует считать необоснованной.
Перфорация пищевода
Перфорация пищевода у детей возникает преимущественно при бужиро-вании по поводу рубцового стеноза, повреждениях острым инородным телом или при инструментальном исследовании. До 80% этих осложнений возникают в лечебных учреждениях, что создает благоприятные условия для раннего распознавания их и оказания необходимой лечебной помощи. Однако в связи с тем, что повреждения пищевода чаще наблюдаются у детей первых лет жизни, своевременная диагностика осложнений бывает крайне затруднена. Обычно у лечащего врача мысль о перфорации пищевода возникает в связи с развитием признаков меди-астинита. Крайне тяжелое течение и прогноз этого осложнения у детей большинство хирургов объясняют анатомическими особенностями строения средостения.
Клиническая картина острого гнойного медиастинита у детей, особенно младшего возраста, непостоянна и в значительной степени зависит от характера повреждения пищевода.
При медленном образовании прободения, наблюдаемом в связи с пролежнем стенки пищевода инородным телом (монетой, костью), в процесс постепенно вовлекаются окружающие ткани, которые реагируют воспалительной демаркацией. Это ведет к некоторому отграничению процесса, и момент повреждения пищевода уловить крайне сложно. Осложнение в таких случаях диагностируется по совокупности быстро развивающихся общих симптомов, физикальных и рентгенологических данных.
Одним из первых симптомов острого гнойного медиастинита является боль в груди. Локализацию выяснить трудно, и только у старших детей можно уточнить, что она бывает загрудинной и усиливается при глотании.
Сопротивление ребенка обследованию обычно исключает возможность использования для диагностики «болевых» симптомов — появление болей при запрокидывании головы или пассивном смещении трахеи.
Ребенок становится малоподвижным, всякое изменение положения в постели вызывает беспокойство и сопротивление из-за усиливающейся боли. Общее состояние больного быстро ухудшается. Появляется одышка. Заболевание часто сопровождается упорным кашлем. Повышается температура тела до 39—40 0С. При физикальном обследовании выявляются влажные хрипы, в ряде случаев—укорочение перкуторного звука в межлопаточном пространстве. При исследовании крови отмечается резкое повышение количества лейкоцитов, нейтрофилов со сдвигом в лейкоцитарной формуле влево.
Рентгенологический метод исследования, как правило, подтверждает предположительный диагноз. Расширение тени средостения, наличие эмфиземы и исследование с контрастированием обычно позволяют установить уровень повреждения пишевода. Эзофагоскопию при острых гнойных медиастинитах у детей обычно не проводят, так как добавочная травматизация органа может ухудшить и без того тяжелое состояние больного.
Медиастиниты, возникающие у детей при перфорации пищевода острыми инородными телами, диагностируются с меньшими трудностями. Сам факт наличия в пищеводе острого тела позволяет думать о повреждении стенки органа. Если инструментальное удаление инородного тела оказалось невозможным и у больного наступило резкое ухудшение общего состояния, появилась боль в груди, повысилась температура тела, то сомневаться в диагнозе не приходится. Распознаванию медиастинита помогают данные рентгенологического исследования (стационарное положение инородного тела, расширение тени средостения, а иногда и наличие в нем газа). В таких случаях показано немедленное оперативное удаление инородного тела.
Перфорация пищевода инструментами возникает обычно во время бу-жирования по поводу рубцового сужения или при эзофагоскопии. Опубликованные данные указывают на серьезный прогноз при этом осложнении. Диагностика, как правило, не вызывает затруднений из-за появления резкой боли в момент повреждения стенки пищевода. Перфорация сопровождается явлениями шока, ребенок бледнеет, наполнение пульса уменьшается, заметно понижается артериальное давление. После извлечения бужа и проведения специальной терапии (обезболивающие средства, внутривенное вливание кальция хлорида, крови, противошоковой жидкости) состояние больного несколько улучшается, но боль в груди продолжает беспокоить. Быстро развиваются общие симптомы медиастинита: повышается температура тела, появляются одышка, явления пневмонии, изменяется картина крови, резко ухудшается самочувствие. При повреждении пищевода и локализации воспаления в нижних отделах средостения отмечаются боль под мечевидным отростком и симптомы раздражения брюшины. Часто выявляется подкожная эмфизема. Ведущую роль в установлении диагноза перфораций пищевода играет
В комплекс противошоковых мероприятий, кроме введения сердечных средств и пантопона, включают внутривенные вливания плазмы, раствора глюкозы, вагосимпатическуго шейную новокаиновую блокаду. Для предупреждения легочных осложнений целесообразны постоянная ингаляция увлажненным кислородом и возвышенное положение. Возможность наслоения вторичной инфекции диктует раннее применение антибактериальной терапии (антибиотики широкого спектра действия).
Желудок промывают не только при оказании неотложной помощи, но также и через 12—24 ч после ожога. При этом удаляются оставшиеся в желудке химические вещества.
Важным лечебным фактором считают применение гормонов, витаминотерапии и назначение рационального питания. В тяжелых случаях, когда дети отказываются от пищи и воды, для снятия интоксикации и с целью парентерального питания в течение 2—4 дней вводят внутривенно белковые препараты и жидкость. По улучшении общего состояния больному назначают кормление через рот высокоэнергетичной охлажденной пищей, сначала жидкой (бульон, яйцо, молоко), а затем хорошо протертой (овощные супы, творог, каши). С первых дней после травмы дети должны получать через рот по I десертной ложке растительного или вазелинового масла, оно действует смягчающе и улучшает прохождение пищевого комка по пищеводу.
До последних лет основным методом лечения ожогов пищевода считают бужирование. Различают раннее, или профилактическое, бужирова-ние и позднее, лечебное,— при Рубцовых стенозах пищевода. Тактика лечения определяется степенью ожога полости рта, глотки и пищевода. Для выявления и оценки характера поражения и его распространенности проводят диагностическую эзофагоскопию.
Раннее бужирование предупреждает формирование рубцовых стенозов пищевода. К бужированию приступают с 5—8-го дня после ожога. Применяют только специальные мягкие бужи. К этому времени стихают острые воспалительные изменения в стенке пищевода, появляются грануляции, улучшается общее состояние ребенка, нормализуется температура тела [Биезинь А. П., 1966]. Бужирование проводят без обезболивания 3 раза в неделю на протяжении 1 1/2—2 мес. В этот период ребенок находится в стационаре. Затем его выписывают на амбула-
торное лечение, назначив бужирование 1 раз в неделю в течение 2— 3 мес, а в последующие полгода—1—2 раза в месяц.
В редких случаях, при тяжелых и распространенных ожогах, сопровождающихся медиастинитом, ребенок не может принимать пищу. Для предупреждения истощения прибегают к созданию гастростомы, которая необходима также для полного покоя органа. Это благоприятно отражается на течении воспалительного процесса и способствует регенерации. Только после того, как ребенок будет выведен из тяжелого состояния, решают вопрос о методе дальнейшего лечения. Обычно с 5—7-й недели начинают попытки прямого бужирования с помощью эзофагоскопа. Наличие гастростомы позволяет применять «бужирование по нитке».
При своевременном и правильном лечении химических ожогов пищевода у детей хорошие отдаленные результаты получают почти в 90% случаев [Терновский С. Д. и др., 1963; Биезинь А. П. и др., 196.6], Возникшая после ожога рубцовая непроходимость пищевода является показанием к пластике пищевода кишечным трансплантатом.