Материал: Баиров Г. Срочная хирургия детей-1
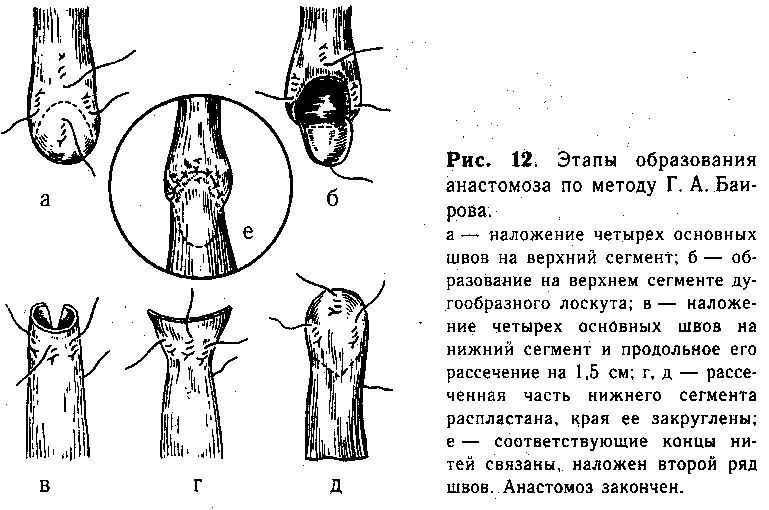
В тех случаях, когда при операции выясняется, что отрезки пищевода соприкасаются без натяжения или заходят друг за друга, мы пользуемся наиболее простым анастомозом — «конец в бок». После мобилизации, перевязки и отсечения, от трахеи нижний сегмент пищевода подшивают через мышечные слои задней поверхности на протяжении до 0,8 см непрерывным швом ко дну расширенного верхнего сегмента, образуя первый ряд швов на задней губе будущего анастомоза (рис. 13, а). Вскрывают (0,5—0,7см) просвет обоих сегментов пищевода, отступая на 1—2мм от линии шва, и накладывают второй ряд швов на задней губе анастомоза (рис. 13, б). Затем удаляют из пищевода ранее введенный в верхний сегмент катетер и через нос в желудок проводят тонкую полиэтиленовую трубку для последующего питания ребенка (трубку проводят во всех случаях создания анастомоза!). .Переднюю губу анастомоза образуют над трубкой двухрядным швом (рис. 13, в, г), второй ряд закрывает культю нижнего сегмента.
В нашей клинике с успехом использовался механический шов отрезков пищевода специальным сшивающим аппаратом НИИХАИ. Применение механического шва значительно сокращает время операции и упрощает технику создания анастомоза. Противопоказаниями являются значительный диастаз между сегментами, резкое недоразвитие дистального отрезка пищевода и недоношенность III—IV степени.
Техника наложения анастомоза с помощью, сшивающего аппарата. После выделения и мобилизации сегментов пищевода, перевязки и пересечения пищеводно-трахеального свища убеждаются в возможности создания анастомоза. Затем на край нижнего сегмента пищевода накладывают обвивной шов, не затягивая его.
Перед наложением анастомоза хирург тщательно готовит и проверяет аппарат (рис. 14, а). Для этого упорную головку 1 отвинчивают от стержня 2, заостренный конец его убирают внутрь корпуса аппарата 3 и закрепляют в таком положении фиксатором 4. Проверив зарядку аппарата танталовыми скрепками, подвижную рукоятку отводят в исходное положение и закрывают предохранитель 5. В таком положении ассистент вводит аппарат осторожно через
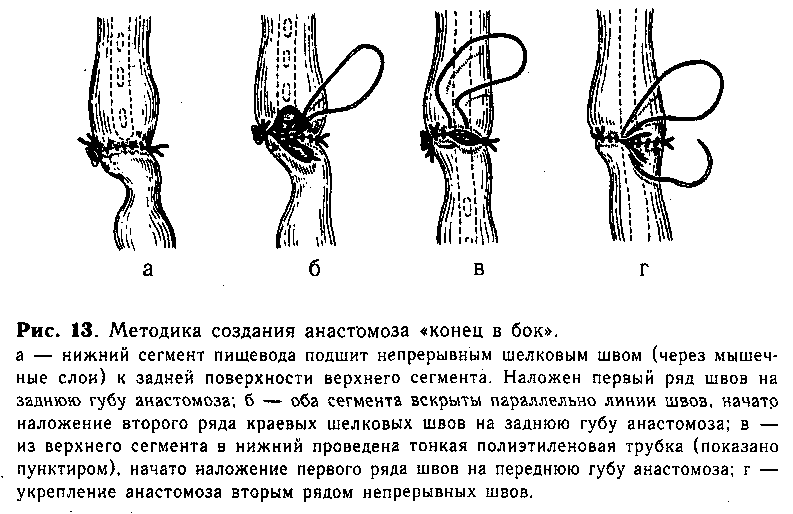
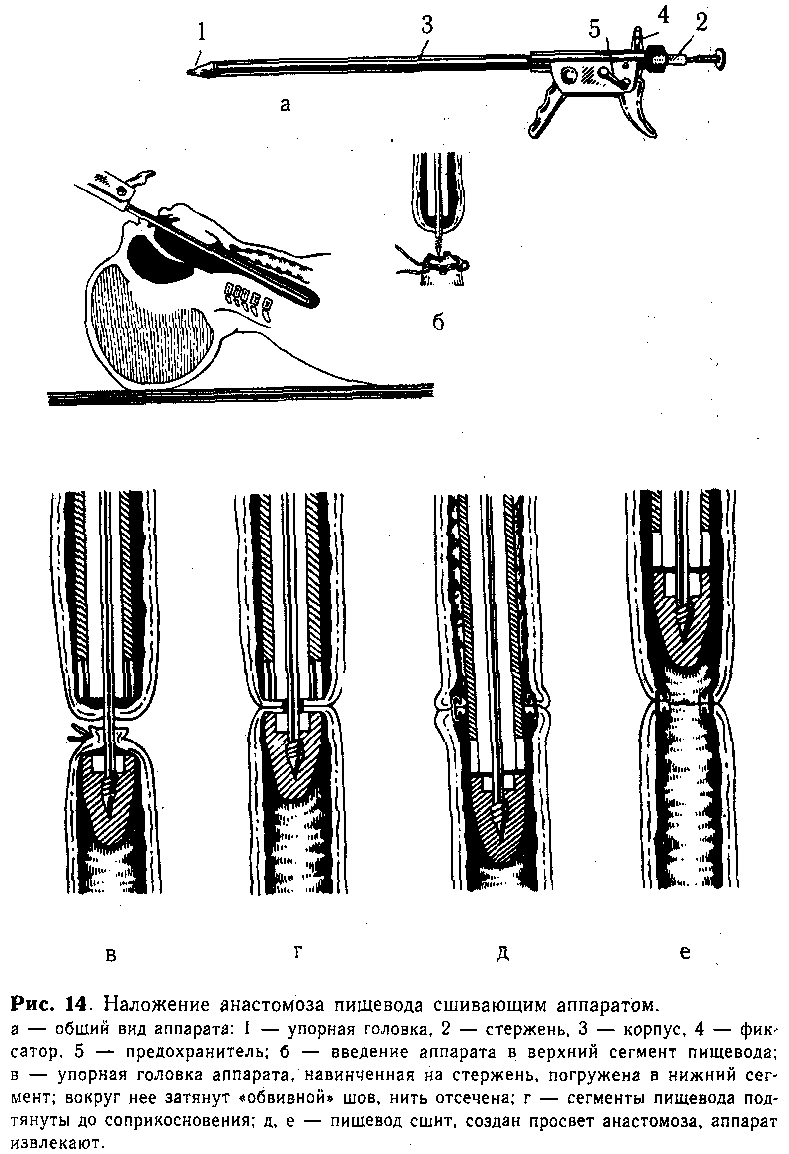
рот ребенка вверхний сегмент пищевода (рис. 14, б). Открыв фиксатор, продвигают стержень вперед, прокалывая им стенку слепого конца пищевода. Затем хирург, вращая стержень за пуговку, навинчивает упорную головку и погружает ее в нижний сегмент. Над упорной головкой завязывают ранее наложенный «обвивной» шов, нить отсекают (рис. 14, в). Подтягивая стержень в корпус, приводят в соприкосновение нижний и верхний сегменты (рис. 14, г), закрепив это положение фиксатором с зазором 0,7 или 1,2 мм (в зависимости от толщины сшиваемых стенок пищевода). Открыв предохранитель, ассистент плавным нажатием подвижной рукоятки прошивает пищевод скобками. При этом происходит высечение участков нижнего и верхнего сегментов и образуется просвет созданного анастомоза. Далее, возвратив рукоятку в исходное положение и открыв предохранитель поворотом фиксатора, освобождают стержень и продвигают упорную головку в нижний сегмент на 0,5—1 см, а затем осторожно проводят вперед за линию анастомоза конец корпуса аппарата (рис. 14, д, е). Только после этого, вплотную сомкнув упорную головку с корпусом, аппарат осторожно извлекают из пищевода. Удаление аппарата производят строго по продольной оси пищевода под контролем зрения.
Закончив создание анастомоза, через нос ребенка в желудок проводят тонкую полиэтиленовую трубку — дренаж для последующего питания. Грудную клетку послойно зашивают наглухо, оставляя в средостении тонкий полиэтиленовый дренаж на 1—2 дня.
Двойная эзофагостомия по Г. А. Баирову является первым этапом двухмоментной операции и состоит из ликвидации пищеводно-трахеаль-ных свищей, выведения орального сегмента пищевода на шею и создания из дистального его отрезка свища для питания ребенка в послеоперационном периоде. Поступающее через нижнее эзофагостомическое отверстие молоко не вытекает после кормления, так как при этой операции остается сохраненным кардиальный жом.
Техника нижней эзофагостомии. Убедившись, что создание прямого анастомоза невозможно, приступают к мобилизации сегментов пищевода. Вначале выделяют верхний сегмент на возможно большем протяжении. При наличии трахеального свища последний пересекают, и образовавшееся отверстие в пищеводе и трахее ушивают непрерывным краевым швом. Затем мобилизуют нижний сегмент, перевязывают его у трахеи и пересекают между двумя лигатурами. На короткую культю у трахеи накладывают несколько отдельных шелковых швов. Блуждающий нерв отстраняют кнутри, и пищевод осторожно выделяют до диафрагмы (рис. 15, а). Тупым путем (раскрывая введенный зажим Бильрота) расширяют пищеводное отверстие, подтягивают желудок и рассекают вокруг кардиального отдела листок брюшины (беречь блуждающий нерв!}. После этого ребенка поворачивают на спину и про--изводят верхнюю лапаротомию правым парамедианным разрезом. Мобилизованный дистальный сегмент проводят в брюшную полость через расширенное пищеводное отверстие (рис. 15, б, в). В надчревной области слева от средней линии производят поперечный разрез (1 см) через все слои брюшной стенки.
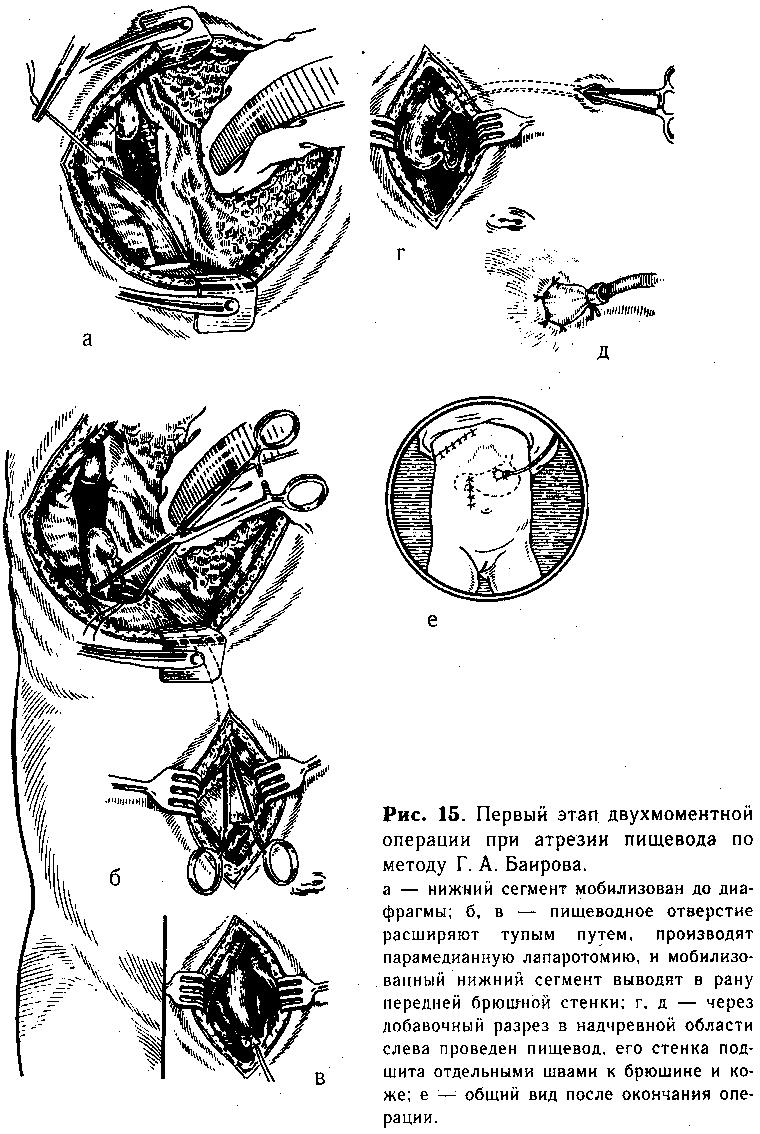
В образованное отверстие проводят мобилизованный пищевод (рис. 15, г) таким образом, чтобы он возвышался над кожей не менее 1 см. Стенку его изнутри фиксируют несколькими швами к брюшине, снаружи подшивают к коже (рис. 15, д). В желудок через выведенный пищевод вставляют тонкую трубку, которую фиксируют шелковой нитью, завязанной вокруг выступающей части пищевода. Раны брюшной стенки и груди зашивают наглухо (рис. 15, е). Операцию заканчивают выведением верхнего сегмента пищевода.
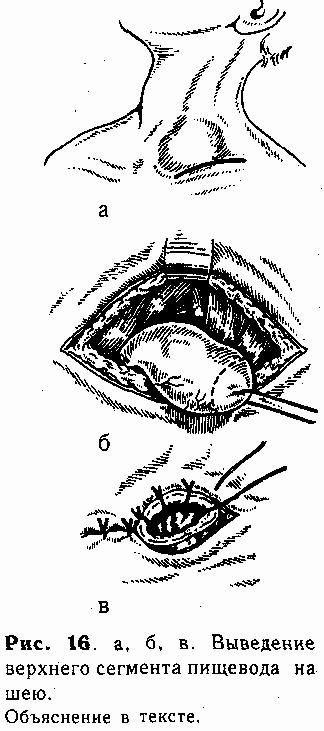
Техника верхней эзофа-гостомии. Под лопатки ребенку под-кладывают тонкий валик (свернутую пеленку). Голову поворачивают направо. Разрез кожи длиной до I —1,5 см проводят над ключицей слева у внутреннего кран груднно-ключично-сос-цевидной мышцы (рис. 16, а). Рассекают поверхностную фасцию и тупо расслаивают ткани до пищевода (последний обнаруживают по введенному в него до операции катетеру). Изогнутым концом диссектора обходят пищевод, мобилизуют в дистальном направлении, и слепой конец выводят в рану (рис. 16, б). Несколькими (4—5) отдельными швами {атравматической иглой) стенку его по окружности фиксируют в глубине раны к мышцам шеи. Затем просвет пищевода вскрывают, отсекая его верхушку, и края через все слои подшивают к коже (рис. 16, в).
Второй этап операции — образование пищевода из толстой кишки — проводят в возрасте 1 1/2—2 лет.
Послеоперационное лечение. Успех операции во многом зависит от правильного проведения послеоперационного периода. Для более тщательного ухода и внимательного наблюдения в первые дни после хирургического вмешательства ребенку необходим индивидуальный сестринский пост и постоянный контроль врача. Ребенка укладывают в обогреваемый кувез, придавая телу возвышенное положение, постоянно дают увлажненный кислород. Продолжают введение антибиотиков, витаминов К, С, группы В, поле УВЧ на грудь. Через 24 ч после операции проводят контрольную рентгенограмму грудной полости. Выявление ателектаза на стороне операции является показанием к санации трахео-бронхиального дерева.
В первые часы после операции у ребенка может прогрессивно нарастать дыхательная недостаточность, которая требует срочной интубации трахеи и вспомогательного дыхания (после отсасывания из трахеи слизи). Через несколько часов состояние ребенка обычно улучшается и можно удалить трубку из трахеи. Повторно интубацию после создания анастомоза следует делать с большой осторожностью и только врачу, имеющему опыт проведения этой манипуляции у новорожденных. Ошибочное введение трубки вместо трахеи в пищевод грозит разрывом швов анастомоза.
Положительный эффект дает проведение оксигенобаротерапии. В послеоперационном периоде после одномоментного восстановления непрерывности пищевода дети получают в течение 1—2 дней парентеральное питание. Очень важен правильный расчет количества жидкости, необходимой для парентерального введения ребенку (см. гл. 1).
Некоторые хирурги для кормления ребенка после наложения анастомоза образуют свищ желудка. Мы не прибегаем к этой добавочной операции, так как проводим в желудок во время основного вмешательства тонкую (0,2 см) полиэтиленовую трубку-дренаж, через которую начинаем питание ребенка (каждые 3 ч, очень медленно, грудным молоком, чередуя с раствором глюкозы). Разовое количество жидкости в первый день кормления не должно превышать 5—7 мл. В последующие дни постепенно добавляют грудное молоко и глюкозу (по 5— 10 мл), доводя суточный объем жидкости к концу недели после операции до возрастной нормы. Кормление через зонд производят при вертикальном положении ребенка, что предупреждает регургитацию жидкости через функционально неполноценный у новорожденного карди-альный жом. При неосложненном течении зонд удаляют на 8—9-й день.
Проходимость пищевода и состояние анастомоза контролируют через 9—10 дней рентгенологическим обследованием с йодолиполом. Отсутствие признаков несостоятельности анастомоза позволяет начинать кормление через рот из рожка или с ложечки. В первое кормление ребенку дают 10—20 мл 5% раствора глюкозы, а затем — грудное молоко в. половинной дозе от того количества, которое новорожденный получал при кормлении через зонд. В последующие дни к каждому кормлению количество молока увеличивают ежедневно на 10—15 мл, доводя его постепенно до нормы соответственно возрасту и массе тела. Дефицит жидкости компенсируют парентерально дробным ежедневным введением 10% раствора глюкозы, плазмы, крови или альбумина. Это позволяет избежать у новорожденного заметного падения массы тела.
На 10—14-й день ребенка прикладывают к груди сначала на 5 мин и производят контрольное взвешивание. Докармливают ребенка из рожка. В этот период необходимое количество пищи рассчитывают, исходя из массы тела ребенка: оно должно колебаться между 1/5 и 1/6 массы тела новорожденного.
Постепенно увеличивают время прикладывания к груди и в начале 4-й недели переходят на 7-кратное кормление.
Послеоперационное ведение ребенка, которому произведена первая часть двухэтапной пластики пищевода, имеет некоторые отличия в связи с возможностью питания через эзофагостомическое отверстие. Незначительные размеры желудка новорожденного, нарушение его моторной функции из-за травмы во время создания свища требуют дробного кормления с постепенным увеличением количества вводимой жидкости. Ниже приводим примерную схему кормления ребенка после проведения первого этапа двухмоментной операции: 1-й день —3—5мл х 10; 2-й день — 7 мл х 10; 3—4-й день—15—20мл х 10; 5-й день —25—30мл х 10; 6-й день — 30—40мл х 10. Остальное необходимое количество жидкости вводят парентерально. С 7-го дня после операции объем желудка увеличивается настолько, что через эзофагостомическое отверстие можно медленно вводить до 40—50 мл (3/4 общего количества жидкости восполняют грудным молоком и 1/4—10% раствором глюкозы). С 10-го дня переходят на 7-разовое кормление с нормальными по объему дозировками.
В первые дни и недели после вмешательства необходим тщательный уход за свищами на шее и передней брюшной стенке. Последний особенно нуждается в частой смене повязок, обработке кожи антисептическими пастами, УФО. Введенный в желудок тонкий резиновый дренаж не извлекают 10—12 дней до полного формирования нижнего эзофагеального свища. Затем зонд вводят только на время кормления.
Швы снимают на 10—12-й день после операции. Выписывают детей из стационара (при неосложненном течении) после того, как устанавливается стойкая прибавка массы тела (5—6-я неделя). Если новорожденному была сделана двойная эзофагостомия, то мать ребенка необходимо обучить правильному уходу за свищами и методике кормления.
Дальнейшее наблюдение за ребенком ведут амбулаторно хирург совместно с педиатром. Профилактические осмотры следует проводить каждый месяц до направления ребенка на II этап операции — создание искусственного пищевода.
Хирургические осложнения в послеоперационном периоде возникают преимущественно у новорожденных, которым проведена одномоментная пластика пищевода.
Наиболее тяжелым осложнением следует считать несостоятельность швов анастомоза, которая, по опубликованным данным, наблюдается у 10—20% оперированных. Возникающие при этом медиастинит и плеврит обычно заканчиваются летальным исходом, несмотря на создание гастростомы, дренирование средостения и полости плевры. При раннем распознавании расхождения швов анастомоза необходимо срочное проведение реторакотомии и создание двойной эзофагостомии.
В ряде случаев после создания прямого анастомоза наступает река-нализация трахеопищеводного свища, которая проявляется резкими приступами кашля при каждой попытке кормления через рот. Осложнение распознается при исследовании пищевода с контрастным веществом, (йодолипол затекает в трахею), и окончательный диагноз устанавливается путем поднаркозной трахеобронхоскопии. Лечение проводят путем
создания гастростомы и дренирования средостения (при нарастании явлений медиастинита).
После стихания воспалительных изменений и окончательного формирования свищевого хода показана повторная операция. Иногда реканали-зация сочетается со стенозом в области анастомоза.
После одномоментного создания анастомоза пищевода все дети подлежат диспансерному наблюдению не менее 2 лет, так как в этот период возможно возникновение поздних осложнений.
У части детей спустя 1 1/2—2 мес после операции появляется грубый кашель, который связан с образованием спаек и рубцов в области анастомоза и трахеи. Проведение физиотерапевтических мероприятий помогает избавиться от этого позднего осложнения, которое ликвидируется обычно в возрасте 5—6 мес.
В период до 1 —1 1/2лет после операции может возникнуть изолированное сужение пищевода в области анастомоза. Лечение указанного осложнения обычно не вызывает затруднений: несколько сеансов бужи-рования (под контролем эзофагоскопии) приводят к выздоровлению.
В редких случаях консервативные мероприятия оказываются безуспешными, что является показанием к повторной торакотомии и пластике суженного отдела пищевода.
Отдаленные результаты, прослеженные нами в течение 5— 40 лет у детей после создания анастомоза, показывают, что они не отстают в развитии от своих сверстников. Применение механического шва пищевода не сказывается отрицательно на развитии органа.
Обследование 35 детей, которым завершен II этап двухмоментной операции (загрудинная пластика пищевода толстой кишкой), выявило, что созданный пищевод хорошо функционирует, регургитации нет в связи с сохраненным кардиальным жомом.
Пищеводно трахеальные свищи
Наличие врожденного соустья между пищеводом и трахеей без других аномалий этих органов встречается редко. За последние 30 лет мы оперировали 28 детей в возрасте от первых дней жизни до 10 лет с изолированными пищеводно-трахеальными свищами. Кроме того, в клинику был направлен 31 новорожденный с подозрением на это патологическое состояние. При тщательном обследовании заболевание у них было исключено.
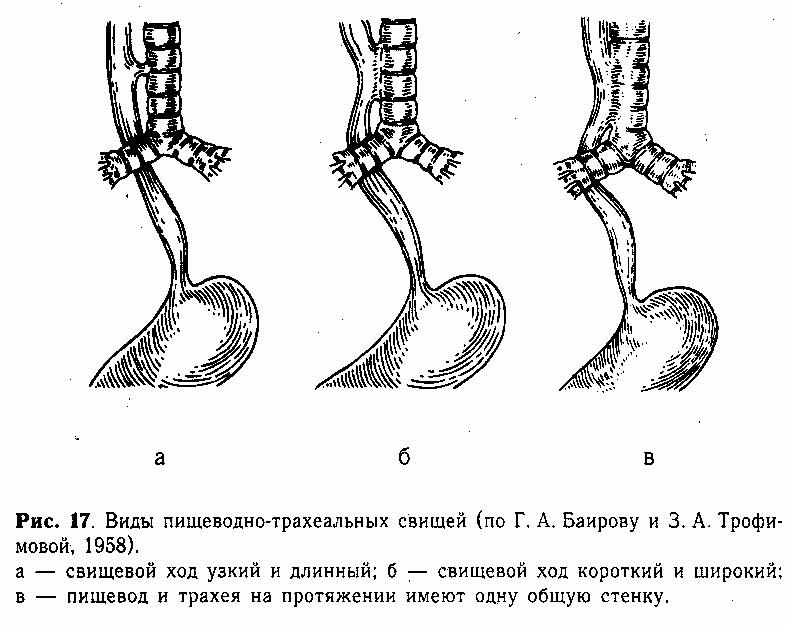
Встречаются три основных варианта порока (рис. 17), среди которых наблюдается преимущественно короткий и широкий свищевой ход. Соустье, как правило, расположено высоко, на уровне первых грудных позвонков.
Наличие свищевого хода между пищеводом и трахеей ведет к быстрому развитию пневмонии в связи с аспирацией жидкости, проглатываемой ребенком. Нераспознанный и нелеченный свищ обычно является причиной гибели ребенка. Только при узком соустье симптомы иногда выражены слабо, и в таких случаях больные могут жить долго.
Клиническая картина. Симптомы пищеводно-трахеального свища проявляются в большинстве случаев после первых кормлений ребенка, но интенсивность их зависит от варианта порока развития.
Узкий и длинный свищевой ход (рис. 17, а) обычно не выявляется в период новорожденности. У таких детей при кормлении изредка возникают сильные приступы кашля. Родители не придают им значения, так как кормление в определенном положении ребенка избавляет его от приступов. Ребенок часто болеет пневмонией.
В случаях широкого и короткого свища (рис. 17, б) кормление новорожденного почти всегда сопровождается приступом кашля, цианозом, пенистыми выделениями изо рта. У таких детей быстро развивается ас-пирационная пневмония. После еды количество влажных крупнопузырчатых хрипов в легких увеличивается. Кормление ребенка в вертикальном положении уменьшает возможность затекания молока через свищевой ход в трахею, и кашель возникает реже, не сопровождаясь цианозом.
Большое соустье, при котором оба органа на некотором расстоянии представлены как бы одной общей трубкой (рис. 17, в), проявляется при первом кормлении. Каждый глоток жидкости вызывает приступ кашля. Нарушение дыхания бывает продолжительным, сопровождающимся резким цианозом. Общее состояние прогрессивно ухудшается из-за тяжелой пневмонии и обширных ателектазов легких.
Рентгенологическое исследование имеет определенное значение для диагностики пищеводно-трахеального свища. На обзорных рентгенограммах выявляют характер патологических изменений в легких. Если клинически и рентгенологически определена аспирационная пневмония, то специальные исследования откладывают до стихания процесса в легких (лечение пневмонии является частью предоперационной подготовки). У старших детей свищевой ход может быть выявлен рентгенологически при исследовании пищевода с жидким контрастирующим веществом — йодолиполом или липоидолом. Ребенка укладывают на экран на рентгеновском столе в горизонтальном положении. Контрастирующее вещество дают из ложки или вводят через катетер, введенный в начальный отдел пищевода. Принято считать, что частичное или полное заполнение бронхиального дерева контрастирующим веществом свидетельствует о наличии соустья. Последнее на рентгенограмме обычно не определяется. Внимательно наблюдая через экран за прохождением контрастирующего вещества по пищеводу, иногда можно уловить момент прохождения его через свищ в трахею.
Клинико-рентгенологические данные о наличии пищеводно-трахеального свища могут быть подтверждены при эзофагоскопии. При введении эзофагоскопа и осмотре пищевода свищевой ход становится заметным по выделяющимся из него в такт дыханию мелким пузырькам воздуха. Узкий свищ при эзофагоскопии обычно не виден, он маскируется складками слизистой оболочки.
Отчетливо свищевой ход определяется только при трахеобронхоско-пии, которую производят под наркозом всем детям с подозрением на пищеводно-трахеальную фистулу. При введении бронхоскопа на глубину 8—12 см обычно выше бифуркации трахеи на 1—2 см по заднепра-вой ее поверхности виден щелевидный дефект (фистула), расположенный вдоль хрящевого кольца. Выявление фистулы облегчается при введении в пищевод 1 % раствора метиленового синего, который, проникая в трахею через свищ, подчеркивает его контуры.