Материал: Баиров Г. Срочная хирургия детей-1
рентгенологическое исследование. Прямыми рентгенологическими симптомами являются наличие воздуха в мягких тканях средостения и шеи, а также затекание контрастирующей массы за контуры пищевода.
Лечение детей с перфорацией пищевода и развитием гнойного очага в средостении требует индивидуального подхода и должно быть комплексным. Сразу по установлении диагноза начинают интенсивную консервативную терапию.
Консервативная терапия заключается во внутривенном капельном введении крови, 10% раствора глюкозы, белковых препаратов, назначении антибиотиков, физиотерапии. Питание через рот полностью исключается. Наши наблюдения показывают, что только незначительное повреждение пищевода при бужировании (прикрытое) может быть излечено консервативными методами. Однако такие больные нуждаются в пристальном внимании хирурга. Отсутствие улучшения общего состояния в течение первых суток вынуждает производить оперативное вмешательство. В таких случаях проводимые консервативные мероприятия являются предоперационной подготовкой, длительность которой определяется индивидуально, но в тяжелых случаях не должна превышать нескольких часов.
Оперативное лечение начинают с создания гастростомы. Дальнейшая хирургическая тактика зависит от характера повреждения пищевода и степени распространения медиастинита.
Судя по опубликованным данным, вопрос о методе оперативного вмешательства при значительном повреждении пищевода еще не решен. Большинство авторов указывают, что у детей необходимо производить срочное ушивание перфорационного отверстия.
Наличие в пищеводе острого инородного тела, приведшего к перфорации и развитию медиастинита, является показанием к срочной медиасти-нотомии. Операция в таких случаях преследует две цели — удаление инородного тела и дренирование средостения. Промедление с хирургическим вмешательством ухудшает течение послеоперационного периода.
При медленном образовании прободения (пролежни), связанного с длительным пребыванием инородного тела в пищеводе, показано дренирование средостения. Характер оперативного доступа зависит от уровня воспаления: верхние отделы дренируют путем шейной медиастинота-мии по Разумовскому, средние и задненижние — внеплевральным доступом по Насилову. Независимо от методов дренирования, при вмешательстве необходимо щадить образовавшиеся в средостении сращения, которые в известной мере предупреждают распространение гнойного процесса.
Если осложнение диагностировано сравнительно поздно, и у ребенка имеется сформировавшийся отграниченный гнойник, то дренирование средостения также бывает необходимым и часто оказывается эффективным.
Повреждение пищевода и быстрое распространение гнойного процесса в средостении обычно ведет к прорыву гнойника в плевральную полость. В таких случаях показана срочная торакотомия с дренированием полости плевры. Однако хирургу, приступающему к операции, следует
помнить о том, что вмешательство редко бывает «типичным». Иногда приходится сталкиваться с крайне тяжелым поражением пищевода, при котором требуется резекция.
В нашу клинику был направлен мальчик 3'/2 лет, который месяц назад случайно выпил едкую шелочь. По улучшении общего состояния в больнице по месту жительства при попытке бужирования перфорирован пищевод. Во время операции мы обнаружили расплавление пищевода от Th4 до диафрагмы и продольный разрыв его по задней стенке. Произведена резекция измененной части органа. Верхний сегмент пищевода выведен на шею, нижний — зашит, средостение дренировано. Создана га-стростома по Кадеру. Через 3 года осуществлена загрудинная пластика пищевода кишечным трансплантатом.
Послеоперационное лечение детей с перфорацией пищевода и медиас-тинитом требует настойчивости и большого внимания, применения всего комплекса терапевтических мероприятий.
Ребенку после операции создают возвышенное положение, назначают постоянно увлажненный кислород. Обезболивающие средства вводят через 4—6 ч. Капельное внутривенное вливание продолжают 2—3 дня. Трансфузию крови и белковых препаратов (плазма, альбумин) на первой неделе производят ежедневно, затем через I—2 дня. Ребенку назначают антибиотики широкого спектра действия (соответственно чувствительности), производя их. замену через 6—7 дней. Тампоны подтягивают через 2—3 дня, затем удаляют. Дренаж в средостении оставляют до прекращения гнойных выделений. Свищ пищевода обычно закрывается самостоятельно. Ребенку проводят физиотерапевтическое лечение (УВЧ, электрофорез калия йодида). Если имеется сообщение гнойника средостения с плевральной полостью и последняя была дренирована, то в системе активной аспирации следует создавать минимальное отрицательное давление — 5—7 см вод. ст. (0,490—0,686 кПа). Трубку из плевральной полости удаляют после ликвидации пищеводного свища и явлений плеврита.
Кормление ребенка осуществляют через гастростому высокоэнерге-тичной пищей. После ликвидации медиастинита и заживления раны пищевода начинают кормление через рот (если нет стеноза). Пластические операции на пищеводе (трансплантация кишки, резекция) возможны спустя не менее 2 лет после полного выздоровления от медиастинита.
Кровотечение из расширенных вен пищевода при портальной гипертензии
Наиболее тяжелым и частым осложнением синдрома портальной гипертензии является кровотечение из варикозно-расширенных вен пищевода. Причинами его возникновения являются главным образом повышение давления в системе воротной вены, пептический фактор, а также нарушения в свертывающей системе крови [Пациора М. Д., Ерамишан-цев А. К., 1977]. Кровотечение из расширенных вен пищевода может быть первым клиническим проявлением портальной гипертензии. Нередко осложнение вознихает у детей, ранее оперированных по поводу этого заболевания в связи с прогрессированием основного патологического процесса.
Клиническая картина. Первыми косвенными признаками начинающегося кровотечения являются жалобы ребенка на слабость, недомогание, тошноту, отсутствие аппетита. Повышается температура тела. Внезапно появляющаяся обильная кровавая рвота объясняет резкое ухудшение общего состояния ребенка. Рвота повторяется через короткий промежуток времени. Ребенок бледнеет, жалуется на головную боль, головокружение, становится вялым, сонливым. Появляется дегтеобразный зловонный стул. Артериальное давление снижается до 80/40— 60/30 мм рт. ст. (10,7/5,3—8,0/4,0 кПа). При исследовании крови выявляется нарастающая анемия. Резко уменьшается объем циркулирующей крови. Через 6—12 ч тяжесть состояния усугубляется интоксикацией в результате всасывания продуктов распада крови из желудочно-кишечного тракта.
Дифференциальная диагностика. Симптом кровавой рвоты у детей может быть вызван не только кровотечением из варикозно-расши-ренных вен пищевода. Для выяснения причины кровотечения основное значение имеют анамнестические данные. Если ребенок поступает в хирургическую клинику повторно в связи с кровотечениями при синдроме портальной гипертензии или он перенес операцию по поводу этого заболевания, то диагноз не должен вызывать сомнения. Сложнее проводить дифференциальную диагностику, если кровотечение явилось первым проявлением портальной гипертензии, так как сходные клинические симптомы возникают у детей при£кровоточащей язве желудка (как осложнение язвенной болезни или при остро возникающей язве у гормональных больных), при^-рыже пищеводного отверстия диафрагмы, после тяжелых носовых кровотечений (у детей с болезнью Верльгофа и ги-попластической анемией).
Дети с кровотечением из хронической язвы желудка обычно имеют характерный и длительный «язвенный» анамнез. Профузное кровотечение у них возникает крайне редко. Острая язва у детей, длительно получавших гормональную терапию, также редко осложняется кровотечением (более характерна перфорация), но при наличии соответствующего анамнеза диагностика обычно не вызывает затруднений.
У детей с грыжей пищеводного отверстия диафрагмы периодически возникающие кровавые рвоты не обильны, а наличие «черного» стула обычно наблюдается не всегда. Общее состояние ребенка ухудшается медленно, в течение многих месяцев. Дети обычно поступают в стационар по поводу нерезко выраженной анемии неясной этиологии. При клинико-рентгенологическом обследовании устанавливают наличие грыжи пищеводного отверстия диафрагмы.
Причину кровавых рвот, возникающих после носовых кpoвoтeчeний, уточняют при подробном сборе анамнеза и обследовании больного.
Лечение. Во многих случаях кровотечений лечебные мероприятия следует начинать с комплексной терапии.
Консервативная терапия в ряде случаев приводит к остановке кровотечения. По установлении диагноза ребенку производят переливание одногруппной крови (лучше свежецитратной). Для этого пунктиру-ют подключичную вену (по Сельдингеру) или производят венесекцию. Количество вводимой крови зависит от общего состояния ребенка, содержания гемоглобина, количества эритроцитов, гематокритного числа и артериального давления.
Иногда требуется 200—250 мл, а при тяжелых неостанавливающихся кровотечениях в первые сутки переливают 1,5—2 л крови. С гемостатической целью вводят концентрированную плазму, викасол, питуитрин внутрь назначают е-аминокапроновую кислоту, адроксон, тромбин, гемостатическую губку.
Ребенку полностью исключают кормление через рот, назначая парентеральное введение соответствующего количества жидкости и витаминов (С и группы В). Вливание проводят медленно, так как резкая перегрузка сосудистого русла может привести к повторному кровотечению. Для про- филактики гипертермического синдрома растворы вводят охлажденными. На надчревную область следует положить пузырь со льдом.
Всем детям назначают антибиотики широкого спектра действия, де-токсикационную терапию. Для борьбы с гипоксией через носовые катетеры постоянно дают увлажненный кислород. При тяжелых некупирующихся кровотечениях подключают гормональную терапию (преднизолон по 1—5 мг/кг массы тела ребенка в сутки). Больным с внутрипочечной формой портальной гипертензии для профилактики печеночной недостаточности назначают 1 % раствор глутаминовой кислоты. При успешном проведении консервативного лечения через 4—б ч общее состояние несколько улучшается. Нормализуются и делаются стабильными пульс, артериальное давление. Ребенок становится более контактным и активным. Все это дает основание полагать, что кровотечение остановилось, но, несмотря на улучшение общего состояния, лечебные мероприятия следует продолжать. При отсутствии повторных кровавых рвот систему для капельного вливания снимают через 24—36 ч. Ребенка начинают поить холодным кефиром, молоком, сливками. Постепенно диету расширяют, на 3—4-й день назначают пюре, 10% манную кашу, бульон, с 8—9-го дня — общий стол. Трансфузии крови проводят 2—3 раза в неделю, продолжают введение витаминов. Курс антибиотиков заканчивают на 10—12-й день. Гормональные препараты отменяют, постепенно уменьшая их дозировку. По улучшении общего состояния ребенка проводят подробное биохимическое исследование крови, спленопортогра-фию и тонометрию для установления формы блокады системы воротной вены и выбора рационального метода дальнейшего лечения.
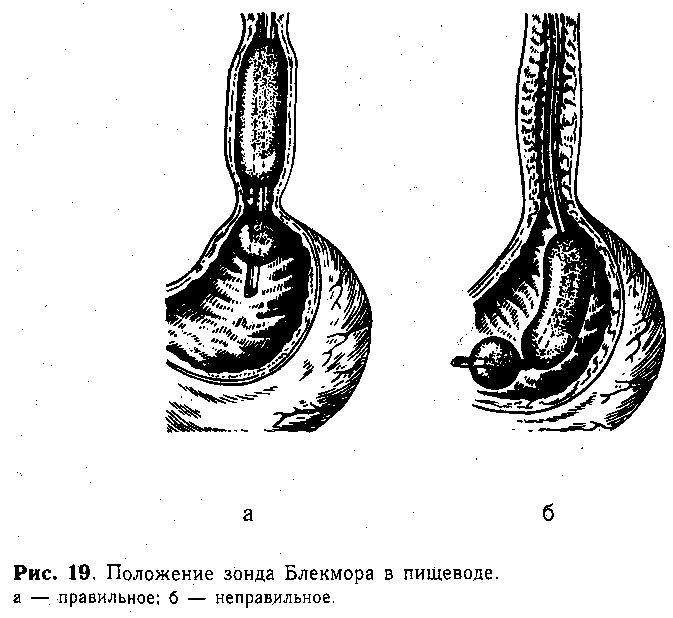
Наряду с указанной консервативной терапией, следует прибегнуть к попытке механической остановки кровотечения. Это достигается введением в пищевод обтурирующего зонда Блекмора. раздуваемая манжетка которого прижимает варикозно-расширенные вены пищевода (рис. 19). Для уменьшения беспокойства, связанного с нахождением зонда в пищеводе, назначают седативные средства. Если за этот срок проводимые консервативные мероприятия не привели к остановке кровотечения, то следует ставить вопрос о срочном хирургическом вмешательстве.
Выбор метода оперативного лечения на высоте кровотечения в первую очередь зависит от общего состояния больного и от того, оперирован ли ребенок по поводу портальной гипертензии раньше или кровотечение возникло как одно из первых проявлений портальной гипертензии. У детей, ранее оперированных по поводу портальной гипертензии (спленэктомия, создание органоанастомозов), операция сводится к непосредственной перевязке варикозно-расширенных вен пищевода или кардиального отдела желудка. У больных, ранее не оперированных по поводу портальной гипертензии, операция должна преследовать цель снижения давления в воротной вене путем уменьшения притока крови к варикозно-расширенным венам пищевода [Баиров Г. А. и др., 1970; Ако-пян В. Г., Шведова Л. П., 1976].
Техника перевязки расширенных вен пищевода. Положение больного — на правом боку. Торакотомия в седьмом межреберье слева. По вскрытии плевральной полости легкое отодвигают кверху. Вскрывают медиастинальную плевру, мобилизуют пищевод в нижней трети на протяжении 6—8 см и подводят под него резиновые полоски-«держалки». Производят продольную эзофаготомию длиной 5— 6 см. В просвете органа хорошо видны (в подслизистом слое) большие узлы вен. Узлы прошивают обвивным швом в шахматном порядке {3—5 швов). Рану пищевода закрывают послойно двухрядными швами, накладывают редкие швы на медиастинальную плевру. После расправления легкого аппаратом для наркоза рану грудной стенки зашивают наглухо.
Эту операцию нельзя считать радикальной, и, кроме того, она имеет ряд недостатков. В момент прошивания варикозных узлов возможно возникновение сильного кровотечения, эзофаготомия иногда осложняется инфицированием средостения, развитием гнойного медиастенита и плеврита.
Для уменьшения притока крови к варикозно-расширенным венам пищевода можно применять видоизмененную операцию Таннера — прошивание вен прекардиального отдела без вскрытия просвета желудка. Последнее существенно укорачивает оперативное вмешательство (что особенно важно при операции на высоте кровотечения), уменьшает опасность инфицирования брюшной полости и сводит до минимума возможность несостоятельности шва желудка.
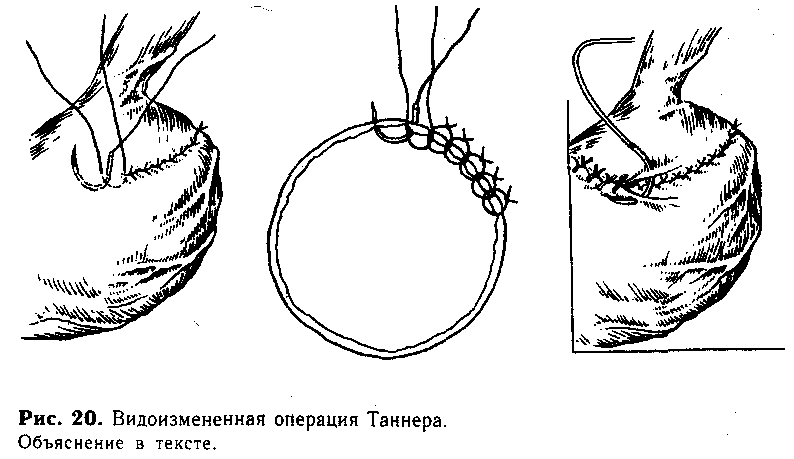
Техника видоизмененной операции Таннера без вскрытия просвета желудка (рис. 20). Брюшную полость вскрывают разрезом параллельно левой реберной дуге. В рану выводят желудок, перевязывают сосуды большого и малого сальника, мобилизуют кардиальный отдел и прошивают его стенку циркулярно через все слои узловыми шелковыми швами, далее линию основных швов закрывают погружными серозно-мышечными швами.
У детей, ранее не обследованных по поводу портальной гипертензии, производят операционную спленопортографию и спленометрию для решения вопроса о форме заболевания и объеме вмешательства. При выявлении внутрипеченочной блокады, кроме прошивания кардиального отдела желудка, рационально одновременно создать органоанастомозы: подшить сальник к декапсулированной почке и к левой доле печени после после краевой резекции. При наличии резко выраженного ги-перспленизма удаляют селезенку. Затем брюшную полость закрывают наглухо после введения антибиотиков.
Послеоперационное лечение является продолжением проводимых до операции мероприятий. Парентеральное питание необходимо ребенку в течение 2—3 сут. Затем больного начинают поить, постепенно расширяя диету {кефир, 5% манная каша, бульон и т.д.). К 8-му дню назначают обычный послеоперационный стол. Гормональную терапию отменяют на 4—5-й день, введение антибиотиков заканчивают на 7—10-й день после операции. Трансфузии крови и плазмы назначают ежедневно (чередуя) до ликвидации анемии.
При гладком послеоперационном периоде на 14—15-й день детей переводят в соматическое отделение для дальнейшего лечения.