Материал: АКУШ. ПАТОЛОГИя-декабрь 2018 (полный)
воспалением» имеет 2 стадии и развивается у беременных с заболеваниями, сопровождающимися воспалением.
При первой стадии данного клинического варианта МДЖ определяются нарушения в функциональном и регуляторном фондах, при отсутствии таковых в транспортном.
При второй же стадии нарушения метаболизма железа более выражены и затрагивают транспортный фонд.
Следует отметить, что при МДЖ, кроме лабораторных изменений, имеются клинические признаки ДЖ, а частота связанных с ним осложнений зависит от клинического варианта его течения.
При клиническом варианте «МДЖ у беременных с хроническим воспалением» достоверно выше отмечается частота преждевременных родов, послеродовых
инфекционных осложнений, а также рождение детей с внутриутробной инфекцией, по сравнению с беременными с клиническим вариантом «МДЖ у беременных без хронического воспаления».
Убеременных и родильниц при развитии ЖДС отмечается снижение уровня КАэпо (коэффициент адекватности продукции эритропоэтина) пропорционально стадии ДЖ. Частота неадекватной продукции эритропоэтина в среднем выявляется у 47,2% беременных с МДЖ лёгкой степени, а у родильниц – пропорционально степени тяжести МДЖ (у 12% родильниц при лёгкой степени тяжести, у 50% – при средней и у 80% – при тяжёлой степени тяжести МДЖ).
Необходимо отметить, что эффективность лечения беременных и родильниц с МДЖ зависит от суточной дозы элементарного железа и от уровня эндогенного ЭПО. При адекватном уровне ЭПО, эффективность лечения в 2,5 раза выше по сравнению с таковой у беременных с неадекватным уровнем.
Кроме того, применение препаратов ЭПО в сочетании с ПЖ у беременных и родильниц
сМДЖ приводит к достоверно большему росту уровня Hb, Ht, RBC и объёмного транспорта кислорода и, следовательно, более выраженному клиническому эффекту, по сравнению с таковым у женщин, получающих только ПЖ.
Основными свойствами ЖДС являются их обратимость и возможность предупреждения, чем и объясняется их меньшая частота в развитых странах. Даже в самых ранних, латентных стадиях, ДЖ имеет биохимические признаки, позволяющие его выявлять.
Этиология.
Основная причина развития ЖДА, по мнению экспертов Всемирной организации здравоохранения (ВОЗ), это неправильное (несбалансированное) питание. Гораздо реже
ЖДА развивается вследствие кровотечений различных локализаций, что приводит к хронической постгеморрагической анемии (ХПА), или глистных инвазий в странах с
низкой санитарной культурой.
Среди причин ХПА у девушек и женщин репродуктивного возраста на первом месте находятся аномальные или обильные маточные кровотечения, а заболевания ЖКТ
занимают второе место.
Убольшинства женщин во время беременности развивается анемия, связанная с неравномерным увеличением объёма циркулирующей плазмы крови (физиологическая гиперплазмия) и объёма эритроцитов. Темпы эритропоэза отстают от нарастания ОЦК. Потребность в железе, безусловно, возрастает во время беременности. Увеличивается общий системный кровоток за счет развития сосудистой сети в плаценте, дополнительное железо
необходимо для построения гемоглобина плода, увеличиваются физиологические метаболические потери. Если в норме потребность в железе для здорового человека составляет 1-2 мг в сутки, то к концу беременности потребность составляет целых 8 мг в сутки.
251
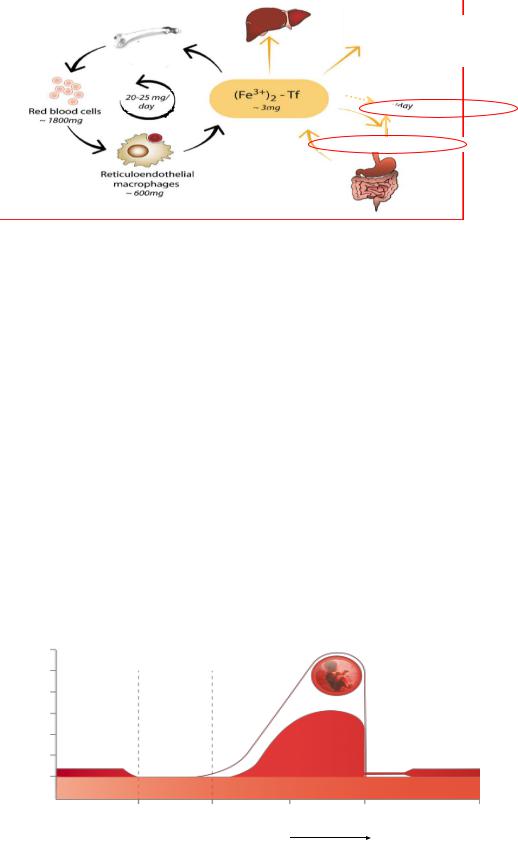
Метаболизм железа в организме
Ферритин
|
|
|
|
|
|
Печень |
|
|
|
|
|
|
|
|
|
~1000мг |
|
Мышцы |
|
|
|
|
|
|
|
|
(миоглобин, 300мг) и |
|
|
|
|
|
|
Костный |
|
|
другие ткани (ок |
|
|
|
|
|
|
мозг |
|
|
100мг) |
|
|
Гемоглобин |
|
~300мг |
|
|
|
|
|||
|
|
|
|
||||||
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20-25 |
|
|
|
|
|
|
|
|
|
мг/день |
|
|
|
1-2мг/день теряется |
|
|
~1800мг |
Трансферрин |
|
||||||
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1-2мг/день всасывается |
|
||
|
|
|
|
|
|
12-перстный |
|
|
|
|
|
|
|
макрофаги |
|
|
|
||
|
|
|
|
~600мг |
кишечник |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Анемии беременных являются следствием многих причин, в том числе и вызванных беременностью: высокий уровень эстрогенов, ранние токсикозы, препятствующие всасыванию в ЖКТ микроэлементов, необходимых для кроветворения.
Факторы риска развития анемии у беременных:
•плохие бытовые условия: несбалансированное питание и недостаточное поступление
спищей железа, белков, витаминов, фолиевой кислоты, микроэлементов;
•хронические интоксикации, в том числе солями тяжёлых металлов (вредное производство, проживание в экологически неблагополучном регионе);
•хронические заболевания: ревматизм, СД, гастрит, заболевания почек, хронические инфекции;
•наличие анемии в анамнезе;
•кровопотери во время беременности;
•многоплодная беременность;
•частые роды с длительным лактационным периодом;
•неблагоприятная наследственность;
•короткие промежутки между родами.
Потребность в железе у женщин возрастает в период беременности
Потребность в железе (мг/день)
Увеличение потребности в железе ~ 10 раз от I до III триместра
|
|
беременности |
|
|
|
7 |
|
|
Плацента (90 мг) |
||
|
|
|
|
|
|
6 |
|
|
|
Плод (300 мг) |
|
|
|
|
|
|
|
5 |
|
|
|
+ физиологические |
|
|
|
|
|
метаболические потери |
|
4 |
|
|
|
|
(+250 мг) |
3 |
|
|
|
|
|
2 Менструации |
|
|
Эритроциты |
|
Менструации |
|
|
Лактация |
|||
|
|
Крови |
|||
|
|
|
|
||
1 |
|
|
(500мг) |
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
До беременности |
Первый |
Второй |
Третий |
Послеродовой |
|
|
триместр |
триместр |
триместр |
период |
|
Потребность в железе: 1 мг/сут |
8 мг/сут |
Патогенез. Суммарная потребность в железе в течение беременности — 1300 мг
252
(300 мг - плоду). При недостаточном поступлении железа в организм или неполном его усвоении из-за дефицита белка у беременной развивается железодефицитная анемия, Нb ниже
110 г/л.
Выделяют следующие основные механизмы, которые способствуют развитию анемии
убеременных:
•накопление в течение гестации продуктов обмена, оказывающих токсическое влияние на костный мозг;
•изменение гормонального баланса во время беременности (в частности, увеличение количества эстрадиола, вызывающего угнетение эритропоэза);
•латентный дефицит железа (даже в странах с высоким уровнем жизни только 20% менструирующих женщин имеют запасы железа, достаточные для того, чтобы избежать развития дефицита железа во время беременности);
•частые беременности и роды, многоплодная беременность способствуют истощению депо железа в организме;
•дефицит в организме у беременной витамина В12, фолиевой кислоты и белка.
• |
кислородное голодание, при котором |
происходит нарушение окислительно- |
восстановительных процессов в организме женщины; |
|
|
• |
иммунологические изменения в организме беременной, связанные с постоянной |
|
антигенной стимуляцией материнского организма со |
стороны тканей развивающегося плода |
|
(угнетение Т-клеточного звена иммунитета, повышение противотканевой сенсибилизации, накопление мелкодисперсных иммунных агрегантов и низкий уровень комплемента, снижение общего количества лимфоцитов).
Часто железодефицитная анемия сочетается с анемией воспаления. Анемии воспаления
– анемии, связанные с хроническими инфекционными и неинфекционными воспалительными заболеваниями. В целом, во многих отечественных публикациях не отражена роль хронических воспалительных процессов в развитии анемии. Однако этот фактор настолько важен, что специально выделен термин Инфект-анемия.
Внастоящий момент известны механизмы возникновения анемии воспаления, а именно открыта важная роль молекулы гепсидина в регуляции обмена железа при воспалении.
В1980-х гг гепсидин был открыт как белок воспаления, его количество значительно повышается при любом хроническом инфекционном или воспалительном процессе. Гепсидин синтезируется печенью и обладает бактерицидным действием. Однако не так давно была установлена его способность регулировать обмен железа в организме.
Внорме железо попадает с пищей в кишечник, проникает в энтероцит, и за счет действия специального переносчика ферропортина попадает в кровоток, где уже разносится по организму и идет на построение гемоглобина. Существует внутренний источник поступления железа в кровоток – это макрофаг! Старые эритроциты перерабатываются макрофагами В макрофаге также находится ферропотрин, с помощью которого ионы железа попадают из клетки в кровоток и включатся в построение гемоглобина.
Что происходит при воспалении? Печень начинает активно синтезировать гепсидин, который попадает в кровоток и блокирует переносчик ферропортин. Таким образом, при воспалении железо не может нормально всасываться из кишечника, и не может рециркулировать обратно из макрофага на построение нового гемоглобина.
253
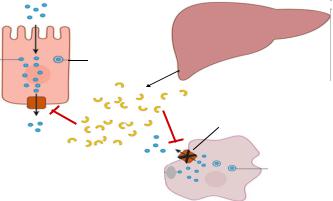
Гепсидин блокирует абсорбцию железа в ЖКТ при воспалении
Железо
печень
Энтероцит
ферритин
ферропортин  Х
Х
ферропортин
гепсидин
ферритин
макрофаг
Раннее начало половой жизни, низкий социальный уровень, отсутствие информации о безопасном сексе, планировании семьи ведёт к широкому распространению воспалительного заболевания женской половой сферы. Воспалительные заболевания часто приводят к развитию инфект-анемии.
Поэтому, когда на приеме мы видим женщину с хроничеcкой инфекцией и сниженными показателями крови, в первую очередь необходимо думать об инфект-анемии и начинать лечение устранения причины инфекционного процесса.
Патогенез осложнений гестации. В основе механизма возникновения и развития осложнений гестации лежит гипоксия тканей матери, а также маточно-плодово-плацентарного комплекса. ЖДА у беременных, особенно существовавшая до беременности, значительно увеличивает перинатальные потери и заболеваемость новорождённых:
•повышение перинатальной смертности (140–150‰);
•повышение перинатальной заболеваемости
•ЗРП (32%);
•гипоксия (63%);
•гипоксическая травма мозга (40%);
•инфекционно-воспалительные заболевания (37%).
Беременность развивается в неполноценном эндометрии с формирующейся недостаточностью плацентарного ложа матки и хориона (плаценты).
Развитие анемии в I триместре беременности приводит к недостаточности первой волны инвазии трофобласта, нарушению развития ворсин хориона и гипоплазии плаценты:
выраженная ангиопатия спиральных, а впоследствии маточно-плацентарных артерий приводит к снижению выработки оксида азота, потере эластичности и уменьшению диаметра указанных сосудов.
недостаточная васкуляризация приводит к структурным и функциональным изменениям в эндометрии: децидуальная трансформация задерживается на этапе рыхлорасположенных децидуальных клеток промежуточного типа в субэпителиальной зоне и вокруг спиральных артерий, развивается выраженный отёк и фиброз стромы, диапедезные кровоизлияния, гемосидероз.
воспалительная инфильтрация субэпителиального пространства или поверхностного слоя париетального эндометрия сегментоядерными лейкоцитами, эозинофилами и плазматическими клетками приводит к поверхностной имплантации плодного яйца.
Во II триместре гестации нарастающие циркуляторные и гипоксические нарушения приводят к усугублению первичной ПН и недостаточности второй волны инвазии трофобласта
встенки сосудов миометральных сегментов:
нарушается гестационная трансформация узких спиральных артерий в
254
широкие сосудистые образования с низкорезистентным кровотоком.
в области базальной мембраны, в плодовой части плаценты, в межворсинчатом пространстве откладывается фибриноид, который замуровывает часть ворсин.
происходит поражение сосудистого звена плацентарного барьера, спазм артериол и капиллярных сфинктеров.
III триместр беременности при анемии характеризуется выраженными адаптационно-гомеостатическими реакциями, которые препятствуют досрочному отторжению фетоплацентарного комплекса.
Клиническая картина ЖДС у беременных:
Характерные признаки анемии во время беременности:
• вялость, общая слабость;
• бледность кожных покровов и слизистых;
• «синева» склер вследствие их дистрофических изменений, лёгкая желтизна области носогубного треугольника, ладоней как результат нарушения обмена каротина;
• мышечная слабость, не соответствующая степени анемии;
• извращение вкуса (патофагия), необычное пристрастие к некоторым запахам (патоосмия);
• ломкость волос и ногтей;
• хейлит (заеды);
• неотчётливая симптоматика гастрита;
• непроизвольное мочеиспускание (следствие слабости сфинктеров);
• симптомы поражения сердечно-сосудистой системы: сердцебиение, одышка, боли в груди и иногда отёки на ногах.
Осложнения гестации.
Наиболее неблагоприятна анемия, предшествующая наступлению беременности. Осложнения I триместра: первичная плацентарная недостаточность, гипоплазия
амниона и хориона, низкая плацентация, предлежание плаценты, угроза прерывания беременности, неразвивающаяся беременность.
Осложнения II и III триместра: преждевременное прерывание беременности (поздний самопроизвольный выкидыш и преждевременные роды), угроза прерывания беременности, задержка развития плода (32%, во II триместре чаще по асимметричному типу, в
III— по симметричному), гипоксия плода (63%, в том числе гипоксическая травма мозга - 40%), ПОНРП, гестоз.
Осложнения в родах: гипотония и слабость родовой деятельности - отмечаются у 10– 15% рожениц. До 29% новорождённых рождаются в состоянии асфиксии. В последовом периоде нередко возникает обильное кровотечение.
Осложнения послеродового периода: гнойно-септические заболеваниями (у 12% родильниц и у 37% новорождённых), гипогалактия (у 38% родильниц), кровотечение.
Риск для новорождённых: развитие ранней плацентарной недостаточности при анемии у беременных способствует увеличению риска рождения детей с малой массой тела, с признаками ЗРП; в асфиксии; часто наблюдается повышению инфекционной заболеваемости, снижение показателей гуморального иммунитета.
Рекомендации по диагностике ЖДА у беременных и родильниц:
Проведение скрининга у всех беременных при первичном обращении к врачу (Hb, RBC, Ht, сывороточное железо, ферритин, насыщение трансферрина железом)
Скрининг у родильниц на 2-е сутки после родов – Hb, RBC, Ht.
Определение стадии дефицита железа с учетом диагностических критериев: ЛДЖ или ЖДА.
Оценить степень тяжести ЖДА.
Определить клинический вариант ЖДА у беременных: ЖДА без хронического воспаления, ЖДА с хроническим воспалением
255