Материал: Sindromy_po_pulmonologii_dlya_pechati_Adamchika_2016_goda
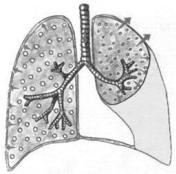
Синдром скопления жидкости в плевральной полости:
Для этого синдрома характерно скопление невоспалительной жидкости (транссудата) - при сердечной недостаточности или скопление воспалительной жидкости (экссудативный плеврит), или скопление крови (при травме грудной клетки, геморрагическом диатезе), или скоплении лимфатической жидкости.
1.Жалобы: при экссудативном плеврите - боль в грудной клетке, одышка, кашель, повышение температуры; при транссудате – жалобы, характерные для ХСН, цирроза печени или ХПН.
2.Общий осмотр: бледность кожных покровов, цианоз.
3.Осмотр грудной клетки: выпячивание «больной» половины грудной клетки (степень выпячивания зависит от количества жидкости), тахипное, отставание «больной» половины при дыхании.
4.Пальпация: на стороне поражения грудная клетка болезненна, ригидна. Голосовое дрожание резко ослаблено или отсутствует, в зависимости от количества жидкости в полости плевры.
5.Перкуссия: чаще тупой (бедренный) звук. При застойных явлениях уровень жидкости невысокий горизонтальный с двух сторон. При экссудативном плеврите уровень жидкости может быть высоким, тупость определяется по косой линии Соколова-Эллерса-Дамуазо с одной стороны.
6.Аускультация: дыхание резко ослаблено или отсутствует, в зависимости от количества жидкости в полости плевры. На здоровой стороне выслушивается усиленное везикулярное дыхание. Может быть шум трения плевры. Бронхофония резко ослаблена или отсутствует.
7.Рентгенологически: гомогенное затемнение в поражѐнной части лѐгочного поля, смещение органов средостения, чаще в противоположную сторону, при опухолевом плеврите органы средостения подтягиваются к «больной» стороне.
8.Исследование крови и мокроты: при экссудативном плеврите - лейкоцитоз, ускоренная СОЭ.
11
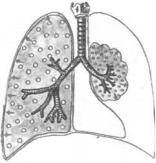
Синдром скопления воздуха в плевральной полости (пневмоторакс):
Встречается при сообщении бронхов с плевральной полостью (субплевральное расположение туберкулѐзной каверны, абсцесса), при травме грудной клетки, спонтанном пневмотораксе или при искусственном введении в
полость плевры воздуха с лечебной целью больным с кавернозным туберкулѐзом.
1.Жалобы: одышка, боль в грудной клетке.
2.Общий осмотр: бледность кожных покровов, цианоз.
3.Осмотр грудной клетки: выпячивание «больной» половины грудной клетки, в которой произошло накопление воздуха, сглаживание межрѐберных промежутков, тахипное, отставание «больной» половины при дыхании.
4.Пальпация: болезненность, ригидность поражѐнной половины грудной клетки. Голосовое дрожание резко ослаблено или не проводится.
5.Перкуссия: громкий тимпанический звук иногда с металлическим
оттенком.
6.Аускультация: дыхание ослабленное везикулярное или не прослушивается. Бронхофония резко ослаблена или отсутствует.
7.Рентгенологически: светлое лѐгочное поле без лѐгочного рисунка, а ближе к корню - тень спавшегося лѐгкого.
8.Исследование крови, мокроты: особых изменений не будет.
12

Синдром избыточного содержания воздуха в лѐгких (эмфизема):
Этот синдром наблюдается при затруднении фазы выдоха (уменьшение просвета бронхов вследствие их спазма или заполнения экссудатом, уменьшение эластичности лѐгочной ткани), лѐгкие расширяются, содержание воздуха в них увеличивается, но дыхательная экскурсия их уменьшается.
1.Патоморфология: повышение воздушности лѐгочной ткани.
2.Жалобы: одышка, кашель.
3.Общий осмотр: одутловатость лица, цианоз, набухание шейных вен.
4.Осмотр грудной клетки: грудная клетка бочкообразная, межрѐберные промежутки расширены, сглаженность или выбухание под- и надключичных ямок, дыхательные движения грудной клетки уменьшены в объѐме, тахипное.
5.Пальпация: грудная клетка ригидна. Голосовое дрожание ослаблено.
6.Перкуссия: на всѐм протяжении лѐгочной ткани определяется коробочный звук, нижние границы лѐгких опущены, экскурсия нижних краѐв лѐгких - ограничена.
7.Аускультация: равномерно ослабленное везикулярное дыхание, сухие и влажные хрипы.
8.Рентгенологически: повышение прозрачности лѐгочных полей, ослабление лѐгочного рисунка, низкое расположение и малая подвижность диафрагмы.
9.Исследование крови, мокроты: особых изменений не будет.
Синдром бронхообструкции:
Для этого синдрома характерно нарушение бронхиальной проходимости вследствие бронхоспазма, воспаления и отѐка слизистой оболочки бронхов мел-
кого калибра (хронический обструктивный бронхит, бронхиальная астма).
13
1.Жалобы: кашель, одышка.
2.Общий осмотр: цианоз, «барабанные палочки» (изменение концевых
фаланг).
3.Осмотр грудной клетки: тахипное, при длительной бронхообструкции
–грудная клетка бочкообразная, дыхательные движения уменьшены в объѐме.
4.Пальпация: грудная клетка несколько ригидна, голосовое дрожание ослаблено.
5.Перкуссия: незначительное притупление перкуторного звука с коробочным оттенком.
6.Аускультация: дыхание жѐсткое или ослабленное везикулярное с массой рассеянных сухих, а в нижних отделах влажных мелкопузырчатых незвонких хрипов.
7.Рентгенологически: повышение прозрачности лѐгочной ткани, низкое стояние купола диафрагмы и ограничение еѐ подвижности.
8.Исследование крови: лейкоцитоз, ускоренная СОЭ, может быть эозинофилия, лимфоцитоз.
9.Исследование мокроты: мокрота слизистая, слизисто-гнойная, содержит небольшое количество лейкоцитов, эозинофилов.
Синдром фиброторакса:
При этом синдроме наблюдается замещение лѐгочной ткани соединительной тканью, вследствие длительно протекающего воспалительного процесса различной этиологии.
1.Жалобы: одышка, боль в грудной клетке.
2.Общий осмотр: бледность кожных покровов, цианоз.
3.Осмотр грудной клетки: западение «больной» половины грудной клетки, тахипное, отставание «больной» половины при глубоком дыхании.
4.Пальпация: голосовое дрожание резко ослаблено или отсутствует.
5.Перкуссия: притупление перкуторного звука.
6.Аускультация: дыхание ослабленное везикулярное или не прослушивается. Шум трения плевры. Бронхофония резко ослаблена или отсутствует.
7.Рентгенологически: в области фиброторакса – гомогенная тень.
8.Исследование крови, мокроты: особых изменений не будет.
Синдром дыхательной недостаточности
Дыхательная недостаточность (ДН) – это такое состояние организма,
при котором не обеспечивается поддержание нормального газового состава крови или оно достигается за счѐт более интенсивной работы аппарата внешнего дыхания и сердца, что приводит к снижению функциональных возможностей организма.
Нормальный газообмен в лѐгких возможен при чѐткой взаимосвязи трѐх компонентов:
1)вентиляции;
2)диффузии газов через альвеолярно-капиллярную мембрану;
3)перфузии капиллярной крови в лѐгких.
Причинами ДН могут быть любые патологические процессы в организме или неблагоприятные факторы окружающей среды, которые влияют хотя бы на один из этих компонентов.
Различают две группы ДН:
а) с преимущественным поражением лѐгочных механизмов; б) с преимущественным поражением внелѐгочных механизмов.
К1-й группе относятся следующие патологические состояния:
1.Обструкция крупных дыхательных путей.
2.Обструкция мелких дыхательных путей.
3.Сокращение лѐгочной ткани.
4.Нарушение рестрикции альвеолярной ткани.
5.Нарушение лѐгочного кровотока.
6.Нарушение вентиляционно-перфузионных соотношений.
7.Утолщение альвеолярно-капиллярной мембраны.
Ко 2-й группе относятся следующие патологические состояния:
1.Нарушение центральной регуляции дыхания.
2.Поражение дыхательных мышц.
3.Поражение грудной клетки.
В зависимости от причин и механизма ДН выделяют три типа нарушения вентиляционной функции лѐгких:
а) обструктивный; б) рестриктивный; в) смешанный.
Для обструктивного типа характерно затруднение прохождения воздуха по бронхам вследствие воспаления бронхов, бронхоспазма, сужения или сдавления трахеи и крупных бронхов. Из фаз дыхания страдает преимущественно выдох.
При спирографическом исследовании наблюдается снижение максимальной вентиляции лѐгких (МВЛ) и объѐма форсированного выдоха за 1 с. (ОФВ1) при незначительном снижении жизненной ѐмкости лѐгких (ЖЕЛ).