Материал: Posobie_Dezhuranta-2014_Rekomendatsii_Dlya_Prak

- 337 -
пособие дежуранта (2014 г.)
Лечение |
|
|
|
|
этого прекращают введение седатив- |
||||||
Искусственная вентиляция легких |
ных препаратов, оценивают неврологи- |
||||||||||
ческий статус и возможность адекват- |
|||||||||||
Внимание. ИВЛ должна начаться не- |
ного самостоятельного дыхания паци- |
||||||||||
медленно, как только вы установи- |
ента. Если нет признаков дыхательной |
||||||||||
ли, что пациент соответствует |
недостаточности при самостоятельном |
||||||||||
группе с неясным, или с, возможно, |
дыхании больного (см. также критерии |
||||||||||
неблагоприятным исходом. |
|
прекращения ИВЛ стр. 213), гемодина- |
|||||||||
|
|
|
|
|
|
мика стабильная, и уровень сознания |
|||||
Используют режимы ИВЛ, которые поз- |
по ШГ >8 баллов, ИВЛ прекращают. |
||||||||||
воляют поддерживать достаточную ок- |
Седативная терапия |
|
|
||||||||
сигенацию крови и избежать повыше- |
|
|
|||||||||
Седативная |
терапия |
позволяет |
|||||||||
ния ВЧД |
– насыщение |
артериальной |
|||||||||
уменьшить потребление мозгом |
кисло- |
||||||||||
крови кислородом 94% до 96%, РаO2 > |
|||||||||||
рода, метаболические потребности орга- |
|||||||||||
70 < 100 мм рт. ст., РаСO2 в пределах |
|||||||||||
низма, синхронизировать больного с ап- |
|||||||||||
35-40 мм рт. ст., PetСO2 36-45 мм. рт. |
|||||||||||
паратом ИВЛ [2]. Большинство препара- |
|||||||||||
ст. [1]. |
Надо избегать высоких значе- |
||||||||||
тов, используемых для седации, |
обла- |
||||||||||
ний FiO2, так как это приводит к росту |
|||||||||||
дают противосудорожной активностью. |
|||||||||||
активных форм кислорода и может усу- |
|||||||||||
|
|
|
|
|
|||||||
губить неврологический дефицит; |
Внимание. Практически во всех слу- |
||||||||||
Предпочтительны |
режимы |
принуди- |
|||||||||
чаях |
следует |
сочетать |
введение |
||||||||
тельной |
вентиляции |
– |
(S)VCV или |
||||||||
наркотических |
анальгетиков |
(мор- |
|||||||||
(S)PCV; |
|
|
|
|
|
||||||
|
|
|
|
|
фин, фентанил) и гипнотиков (про- |
||||||
Если нет противопоказаний, |
больные, |
||||||||||
пофол, мидазолам, диазепам). |
|
||||||||||
которым проводится ИВЛ, должны |
|
||||||||||
|
|
|
|
|
|||||||
находиться в полусидячем положении – |
Из-за |
лучшей управляемости удобнее |
|||||||||
головной конец кровати приподнят на |
|||||||||||
всего использовать в/в инфузию пропо- |
|||||||||||
20-45 градусов. Что позволяет снизить |
|||||||||||
фола. |
|
|
|
||||||||
частоту пневмоний, связанных с ИВЛ; |
|
|
|
||||||||
Бензодиазепины (одни, или в сочета- |
|||||||||||
Большие величины дыхательных объ- |
|||||||||||
нии |
с наркотическими анальгетиками) |
||||||||||
емов (ДО), особенно, |
если их исполь- |
||||||||||
более доступны и широко применяются |
|||||||||||
зование |
сопровождается |
высоким |
|||||||||
для этих целей. |
|
|
|
||||||||
уровнем давления в дыхательных пу- |
|
|
|
||||||||
Дозировки подбирают индивидуально, |
|||||||||||
тях, не должны применятся. |
Рекомен- |
||||||||||
ориентируясь на |
общепринятые |
крите- |
|||||||||
дуемые величины: ДО – 6-7 мл/кг иде- |
|||||||||||
рии: |
ликвидация |
психомоторного воз- |
|||||||||
альной массы тела, давление в дыха- |
|||||||||||
буждения, синхронизация с |
аппаратом |
||||||||||
тельных путях – < 30 см вод. ст; |
|||||||||||
ИВЛ, |
уменьшение тахикардии, стабили- |
||||||||||
Положительное давление в конце вы- |
|||||||||||
зация АД и т.д. |
|
|
|
||||||||
доха (ПДКВ) не должно быть выше 5 см |
|
|
|
||||||||
Барбитураты в настоящее время ре- |
|||||||||||
вод. ст; |
|
|
|
|
|
||||||
|
|
|
|
|
комендуется назначать только как сред- |
||||||
Недеполяризующие мышечные релак- |
|||||||||||
ство для контроля повышенного ВЧД, |
|||||||||||
санты могут назначаться для быстрой |
|||||||||||
или для лечения резистентного к обыч- |
|||||||||||
синхронизации больного |
с аппаратом |
||||||||||
ной терапии судорожного синдрома. |
|||||||||||
ИВЛ. И должны быть назначены, в |
|||||||||||
Обычно, как уже упоминалось выше, |
|||||||||||
случаях, когда принято решение о про- |
|||||||||||
через сутки проведение седативной те- |
|||||||||||
ведении гипотермии; |
|
|
|
||||||||
|
|
|
рапии прекращают и оценивают невроло- |
||||||||
Четко установленных рекомендаций по |
|||||||||||
гический статус больного. |
|
|
|||||||||
длительности ИВЛ |
нет. |
Как |
правило, |
|
|
||||||
Дозы седативных препаратов |
– см. |
||||||||||
проводят ИВЛ в течение суток. После |
|||||||||||
стр. 32, Таблица 2. |
|
|
|||||||||
|
|
|
|
|
|
|
|
||||
для заметок



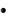 Насыщение гемоглобина смешанной венозной крови кислородом (ScvO
Насыщение гемоглобина смешанной венозной крови кислородом (ScvO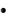 Доставка кислорода > 600 мл/(мин-м2);
Доставка кислорода > 600 мл/(мин-м2);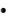 Систолическое АД в пределах 120-160 мм рт. ст;
Систолическое АД в пределах 120-160 мм рт. ст; Среднее артериальное давление 65-90 мм рт.ст;
Среднее артериальное давление 65-90 мм рт.ст; Уровень глюкозы в крови 3,4-10 ммоль/л; Натрий крови 137-145 ммоль/л;
Уровень глюкозы в крови 3,4-10 ммоль/л; Натрий крови 137-145 ммоль/л; Обкладывают пациента, используя всю поверхность тела, пластиковыми мешками со снегом или льдом;
Обкладывают пациента, используя всю поверхность тела, пластиковыми мешками со снегом или льдом; Стараясь покрыть всю поверхность тела, используют пропитанные водой, а потом замороженные, полотенца, простыни;
Стараясь покрыть всю поверхность тела, используют пропитанные водой, а потом замороженные, полотенца, простыни; Проводят обдувание возможно большей поверхности тела охлажденным воздухом (бытовой кондиционер);
Проводят обдувание возможно большей поверхности тела охлажденным воздухом (бытовой кондиционер); Понятно, что если имеются штатные устройства поверхностного или внутрисосудистого охлаждения, используют их.
Понятно, что если имеются штатные устройства поверхностного или внутрисосудистого охлаждения, используют их. Растворы глюкозы, если нет гипогликемии;
Растворы глюкозы, если нет гипогликемии; Энтеральное и парентеральное питание, если есть признаки тяжелого поражения ЦНС;
Энтеральное и парентеральное питание, если есть признаки тяжелого поражения ЦНС; ГЭК и другие коллоидные растворы;
ГЭК и другие коллоидные растворы;