Клиническая смерть
В этом состоянии при внешних признаках смерти организма (отсутствие сердечных сокращений, самостоятельного дыхания и любых нервнорефлекторных реакций на внешние воз-
действия) сохраняется потенциальная
возможность восстановления полноценной мозговой деятельности и других жизненных функций с помощью методов реанимации. При нормальной температуре тела этот период не превышает 5-7 минут.
Основные признаки клинической смерти
1.Отсутствие сознания;
2.Отсутствие самостоятельного дыхания;
3.Отсутствие пульсации на магистральных сосудах.
Дополнительные признаки клинической смерти
1.Широкие зрачки;
2.Арефлексия (нет корнеального рефлекса и реакции зрачков на свет);
3.Бледность, цианоз кожного покрова.
Биологическая смерть
Характеризуется посмертными изменениями во всех органах и системах, которые носят постоянный, необратимый, трупный характер.
Посмертные изменения
1. Функциональные:
–отсутствие сознания;
–отсутствие дыхания, пульса, артериального давления;
–отсутствие рефлекторных ответов на все виды раздражителей.
2. Инструментальные:
–электроэнцефалографические;
–ангиографические.
3. Биологические:
–максимальное расширение зрачков;
–бледность и/или цианоз, и/или мраморность (пятнистость) кожных покровов;
–снижение температуры тела.
4. Трупные изменения: Ранние [1]; Поздние.
Ранние трупные изменения развивают-
ся в течение первых 24 ч после смерти:
 Феномен Белоглазова. Через 15-20
Феномен Белоглазова. Через 15-20
мин после наступления смерти в глазных яблоках снижается внутриглазное давление. Поэтому при сдавлении глазного яблока зрачок принимает овальную форму;
 Трупное охлаждение. Достоверным признаком смерти является понижение температуры в прямой кишке до 25°C и ниже.
Трупное охлаждение. Достоверным признаком смерти является понижение температуры в прямой кишке до 25°C и ниже.
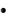 Трупное окоченение. Непосредствен-
Трупное окоченение. Непосредствен-
но после смерти все мышцы, как правило, расслаблены и пассивные движения во всех суставах возможны в полном объеме. Окоченение заметно через 2-4 ч после смерти и развивается сверху вниз. И сохраняется 2-3 суток.
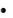 Частичное трупное высыхание. В
Частичное трупное высыхание. В
основе высыхания лежит процесс испарения влаги с поверхности кожи, слизистых и других открытых участков тела. Если глаза открыты или полуоткрыты, высыхание быстро проявляется в виде помутнения роговицы, которая приобретает сероватый оттенок. При раздвигании век видны помутнения треугольной формы. Время появления этих пятен – 4-6 ч.
Проведение сердечнолегочной реанимации
В какие сроки после остановки следует проводить СЛР
Внимание. Важнейшей задачей СЛР является сохранение человека как личности.
Оптимальный вариант, когда реанимация проводится в течение 2-3 минут после остановки сердца.