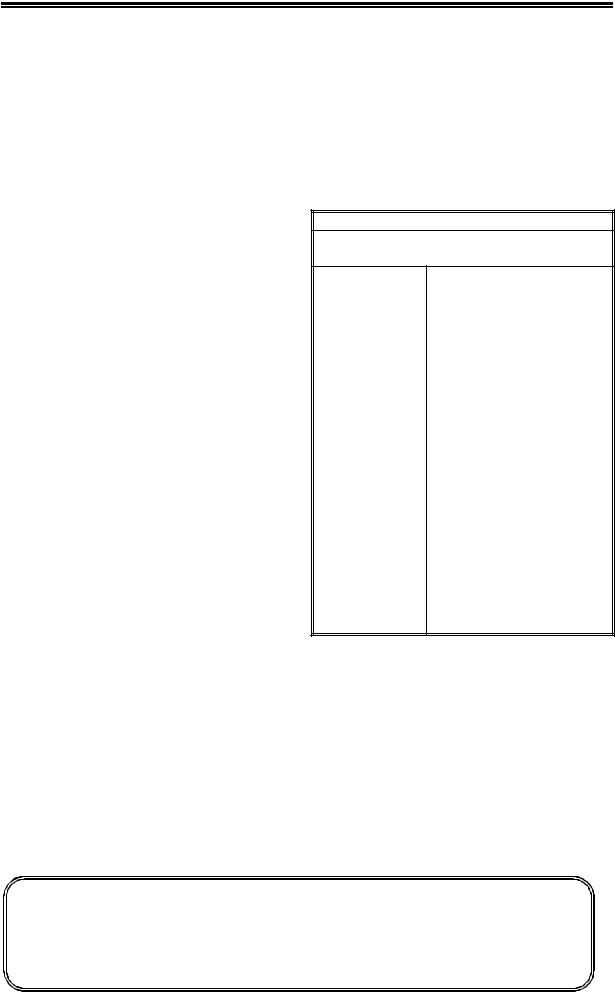
коления – в качестве стартовой терапии;
 При развитии клинически значимой коагулопатии показано использование
При развитии клинически значимой коагулопатии показано использование
свежезамороженной плазмы.
 Эффективность кортикостероидов при лечении ЖЭ не доказана. Но их часто назначают, рассчитывая, что они смогут предотвратить дальнейшее прогрессирование процесса [2,4]. При ЖЭ кортикостероиды рекомендуют применять в высоких дозах. Метилпреднизолон 10-30 мг/кг болюсом в течение 20-30 минут. Затем по 5 мг/кг/час дозатором в течение 2 суток. Если метилпреднизолона нет, используются другие кортикостероиды (дексаметазон, преднизолон) в эквивалентных дозировках.
Эффективность кортикостероидов при лечении ЖЭ не доказана. Но их часто назначают, рассчитывая, что они смогут предотвратить дальнейшее прогрессирование процесса [2,4]. При ЖЭ кортикостероиды рекомендуют применять в высоких дозах. Метилпреднизолон 10-30 мг/кг болюсом в течение 20-30 минут. Затем по 5 мг/кг/час дозатором в течение 2 суток. Если метилпреднизолона нет, используются другие кортикостероиды (дексаметазон, преднизолон) в эквивалентных дозировках.
Профилактика жировой эмболии
Профилактика ЖЭ показана пациентам с переломами двух и более длинных трубчатых костей нижних конечностей, переломами костей таза. Профилактические мероприятия включают:
 Эффективное и раннее устранение гиповолемии, кровопотери;
Эффективное и раннее устранение гиповолемии, кровопотери;
 Адекватное обезболивание;
Адекватное обезболивание;
Ранняя, в первые 24 часа, хирургическая стабилизация переломов таза и крупных трубчатых костей – наиболее
эффективное профилактическое ме-
роприятие. Частота осложнений в виде ЖЭ, ОРДС значительно (в 4-5 раз) возрастала, если оперативное вмешательство откладывалось на более позднее время. Отметим, что травма грудной клетки и черепно-мозговая травма, не являются противопоказанием к проведению раннего интрамедуллярного остеосинтеза трубчатых костей
[5,8];
 Доказана эффективность кортикостероидов с целью профилактики ЖЭ и посттравматической гипоксемии, хотя оптимальные схемы и дозы препаратов не установлены [4,7]. Чаще используют
Доказана эффективность кортикостероидов с целью профилактики ЖЭ и посттравматической гипоксемии, хотя оптимальные схемы и дозы препаратов не установлены [4,7]. Чаще используют
метилпреднизолон – 15-30 мг/кг/сут. в
течение 1-3 суток. Но есть данные, подтверждающие эффективность и бо-
лее низких доз: метилпреднизолон в
дозе 1 мг/кг каждые 8 часов в течение 2 суток [6]. Назначение кортикостероидов особенно показано, если не была выполнена ранняя стабилизация переломов.
Литература
1.В.Б.Яковлев, М.В.Яковлева. Тромбоэмболия легочной артерии: патофизиология, диагностика, лечебная тактика. Consilium-medicum. Том
07/N 6/2005.
2.Fat embolism: a review for current orthopaedics practice. Acta ortop. bras., 2005, vol.13, no.4, p.196-
208.ISSN 1413-7852.
3.Laterre PF, Wittebole X, Dhainaut JF. Anticoagulant therapy in acute lung injury. Crit Care Med 2003;31:S329-36
4.Schonfeld SA, Ploysongsang Y, et al; Fat embolism prophylaxis with corticosteroids. A prospective study in high-risk patients.
Ann Intern Med. 1983 Oct;99(4):438-43.
5.Kwiatt ME, Seamon MJ. Fat embolism syndrome. Int J Crit Illn Inj Sci 2013;3:64-8
6.Babalis GA, Yiannakopoulos CK, Karliaftis K, et al; Prevention of posttraumatic hypoxaemia in isolated lower limb long bone fractures with a minimal prophylactic dose of corticosteroids;Injury 2004 Mar;35(3):309-17
7.Bederman SS, Bhandari M, McKee MD, Schemitsch EH. Do corticosteroids reduce the risk of fat embolism syndrome in patients with long-bone fractures? A meta-analysis. Can J Surg 2009; 52:386.
8.Brundage SI, McGhan R, Jurkovich GJ, Mack CD, Maier RV. Timing of femur fracture fixation: Effect on outcome in patients with thoracic and head injuries. J Trauma 2002;52:299-307
Воздушная и газовая эмболия
Развивается при попадании воздуха, или другого газа, в кровеносную систему.
Если операционная или травматическая рана находится выше уровня правого предсердия (достаточно разницы в 5 см), в любую неспадающуюся поврежденную вену может попасть воздух.
При гиповолемии, когда ЦВД отрицательное, воздух может попасть в/в, даже