*Примечание. H-FABP является чувствительным биомаркером инфаркта миокарда и может быть обнаружен в крови в течение одного-трех часов после появления боли.
После получения результатов, можно
определить принадлежность больного к той или иной группе и выбрать оп-
тимальный объем лечения – см. Табл. 4.
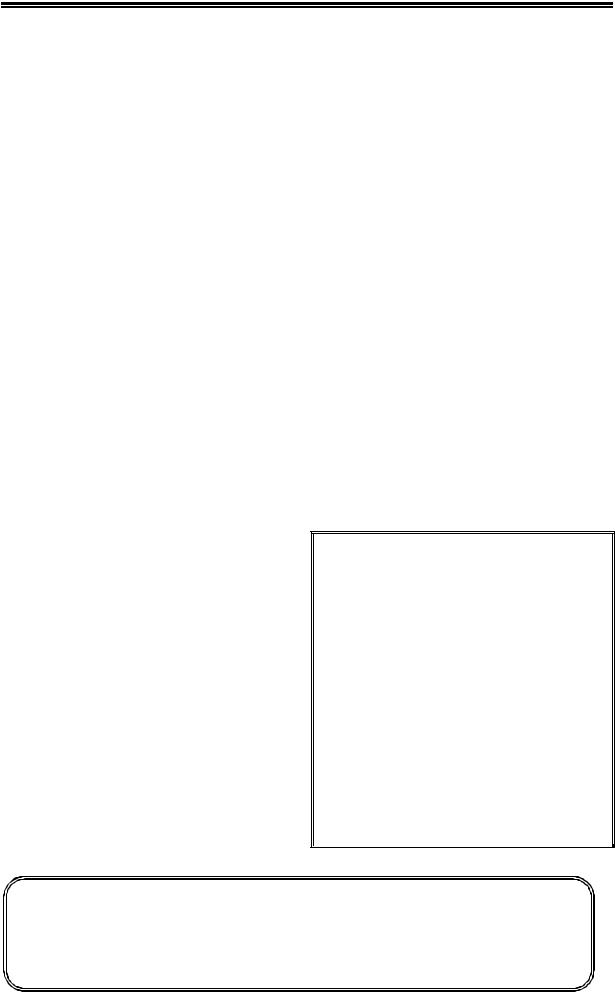
Таблица 4. Стратификация риска ТЭЛА на основании предполагаемой ранней смертности
|
Невысо- |
|
|
|
Возмож- |
|
кий |
риск |
Факторы риска |
|
ное |
ле- |
|
смерти |
|
чение |
|
|
|
|
|
от ТЭЛА |
|
|
|
|
|
|
|
|
Клини- |
|
Пора- |
|
|
|
|
|
ческие |
Дис- |
|
|
|
|
|
жение |
|
|
|
|
|
(шок |
функ- |
|
|
|
|
|
мио- |
|
|
|
|
|
или |
ция |
|
|
|
|
|
карда |
|
|
|
|
|
гипо- |
ПЖ |
|
|
|
|
|
|
|
|
|
|
|
тония) |
|
|
|
|
|
|
|
|
|
|
Госпита- |
|
|
|
|
|
|
лизация |
|
|
|
|
|
|
в ОРИТ. |
|
|
|
|
|
|
1. |
Анти- |
|
Проме- |
|
|
|
коагулян- |
|
|
|
|
ты; |
|
|
жуточ- |
|
|
|
|
|
– |
+* |
+* |
Тромбо- |
|
ный |
3- |
|
|
|
|
лизис |
|
15% |
|
|
|
|
|
|
|
|
|
или |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
эмболэк- |
|
|
|
|
|
|
томия не |
|
|
|
|
|
|
показа- |
|
|
|
|
|
|
ны. |
|
|
Низкий |
|
|
|
1. |
Анти- |
|
– |
– |
– |
коагулян- |
|
<1% |
|
|
|
|
|
|
ты; |
|
|
|
|
|
|
|
|
*Примечание. Риск считают промежуточным при наличии, по крайней мере, одного признака дисфункции правого желудочка или одного маркера повреждения миокарда.
Лечение ТЭЛА
Основной целью лечения ТЭЛА является: предотвращение дальнейшего тромбообразования в венах и эмболизации легочной артерии.
А в случае ТЭЛА с высоким риском смерти – попытаться ликвидировать тромб. Для этих целей предложено довольно много методов лечения, но мы остановимся на наиболее доступных.
Тесты, которые должны быть проведены до начала проведения антикоагулянтной терапии:
Общий анализ крови; Количество тромбоцитов; ПВ / МНО; АЧТВ; Креатинин крови;
Печеночные ферменты (АЛТ, АСТ, гамма-глутамил трансфераза [GGT]);
 Альбумин крови;
Альбумин крови;
Антикоагулянтная терапия – основа лечения ТЭЛА
Внимание. Прямые антикоагулянты назначают сразу, как только возникли подозрения на ТЭЛА, не дожидаясь верификации диагноза.
Если нет противопоказаний, антикоагулянтная терапия с применением ле-
чебных доз низкомолекулярного (НМГ)
гепарина, нефракционированного (НФГ) или фондапаринукса является базовой и показана всем больным с ТЭЛА любой тяжести [2].
Низкомолекулярные гепарины и ингибиторы Xa фактора удобны в при-
менении, дают меньше осложнений.
Нефракционированный гепарин –
препарат выбора у больных с высоким риском кровотечения и тяжелой почеч-
ной недостаточностью (клиренс креа-
тинина <30 мл/мин), так как его антикоагулянтное действие быстро нейтрализуется (период полувыведения 1-3 часа), и он не выводится почками.
Состояния с высоким риском развития неконтролируемых кровотечений считаются противопоказанием для назначения антикоагулянтов. Но в каждом конкретном случае необходимо взвесить риски и подходить к назначению индивидуально.
Назначают один из представленных ниже препаратов:
Фондапаринукс (Арикстра), синтетический ингибитор Xa фактора. Вводят внутривенно 2,5 мг. Затем сразу подкожно 5 мг (масса тела <50 кг), 7,5 мг (масса тела