Материал: Posobie_Dezhuranta-2014_Rekomendatsii_Dlya_Prak
- 166 -
пособие дежуранта (2014 г.)
пользовать |
так |
называемый |
рефлекс |
При нестабильной гемодинамике – |
|||||
ныряния – погружение лица в холодную |
амиодарон (кордарон) (после насыща- |
||||||||
воду, зимой – в снег. Эффективность |
ющей дозы 600-800 мг), по |
100-200 |
|||||||
вагусных воздействий при купировании |
мг/сут. |
|
|||||||
НЖТ достигает 50% (есть сообщения о |
Политопная предсердная та- |
||||||||
более высокой |
эффективности |
ре- |
|||||||
хикардия |
|
||||||||
флекса ныряния – до 90%). |
|
|
|
||||||
|
|
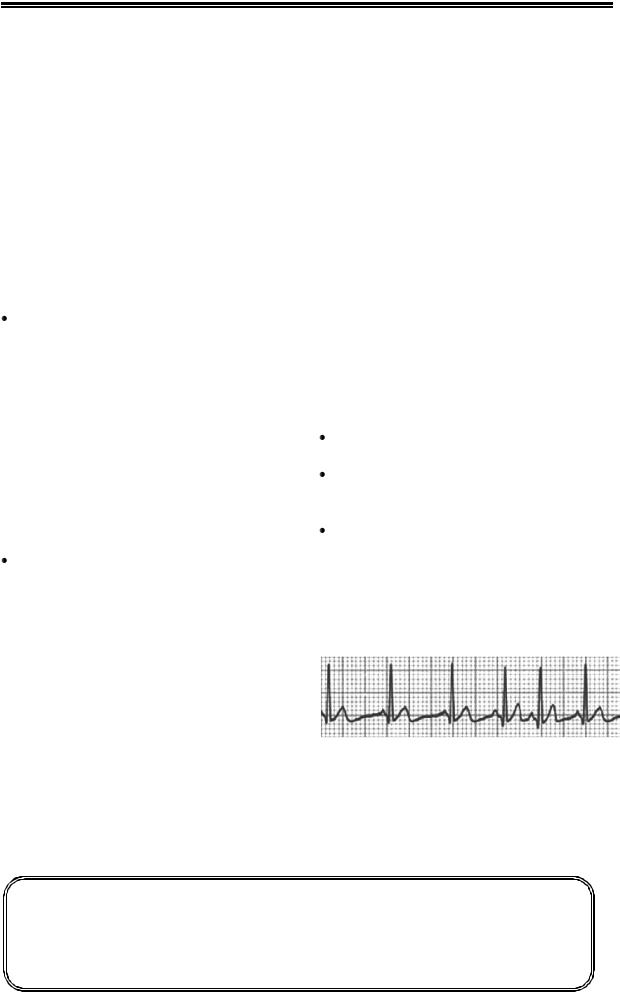
Политопная предсердная тахикардия |
|||||||
|
|
|
|
|
|
|
|||
Внимание. Проведение вагусных проб |
обычно наблюдается у больных с тяже- |
||||||||
лыми заболеваниями легких, в |
первую |
||||||||
противопоказано |
при |
наличии |
|||||||
очередь ХОБЛ, реже – сердца, |
обычно |
||||||||
острого коронарного синдрома. |
|
||||||||
|
на фоне острой дыхательной недоста- |
||||||||
|
|
|
|
|
|
|
|||
Медикаментозное лечение |
|
|
точности. |
|
|||||
|
|
К факторам, способствующим возник- |
|||||||
|
|
|
|
|
|
|
|||
При отсутствии эффекта от вагусных |
новению политопной предсердной тахи- |
||||||||
приемов |
назначают |
антиаритмические |
кардии, относятся гликозидная интокси- |
||||||
препараты. |
|
|
|
|
|
кация, введение теофиллина, послеопе- |
|||
Лечение начинают с в/в введения АТФ |
рационный период, нарушения электро- |
||||||||
(натрия аденозинтрифосфат). АТФ вы- |
литного баланса, метаболические нару- |
||||||||
зывает |
кратковременную полную |
АВ |
шения, отек легких, септицемия, гипо- |
||||||
блокаду и нередко преходящую оста- |
ксемия и гиперкапния. |
|
|||||||
новку синусового узла. Препарат вво- |
Электрокардиографические при- |
||||||||
дят быстро (за 1-5 сек) в перифериче- |
|||||||||
знаки |
|
||||||||
скую вену в дозе 10-20 мг (при введе- |
|
||||||||
|
|
||||||||
нии в центральную вену дозу умень- |
Определяются не менее 3 различных |
||||||||
шают). Действие АТФ начинается через |
форм эктопических зубцов Р; |
|
|||||||
15-30 с и продолжается несколько се- |
Часто отмечаются колебания продол- |
||||||||
кунд. У большинства больных возника- |
жительности интервалов PQ, |
частота |
|||||||
ют приливы или ощущение давления в |
предсердного ритма – 100-200 в мин; |
||||||||
грудной |
клетке, |
продолжающиеся |
ме- |
После каждого зубца Р обычно следу- |
|||||
нее 1 мин; |
|
|
|
|
|
||||
|
|
|
|
|
ет комплекс QRS, что позволяет отли- |
||||
Верапамил |
также |
удлиняет |
рефрак- |
||||||
чить эту тахикардию от фибрилляции |
|||||||||
торный период АВ узла и прерывает |
|||||||||
предсердий – см. Рис.4; |
|
||||||||
реципрокную АВ узловую и ортодром- |
|
||||||||
|
|
||||||||
ную («узкую») НЖТ. Верапамил может |
Рисунок 4. Политопная предсердная та- |
||||||||
увеличить степень |
АВ блокады и за- |
||||||||
хикардия. |
|
||||||||
медлить ритм желудочков при автома- |
|
||||||||
|
|
||||||||
тических |
НЖТ |
или |
НЖТ, вызванных |
|
|
||||
«механизмом re-entry» в предсердиях. |
|
|
|||||||
Препарат в дозе 5-10 мг вводят в/в в |
|
|
|||||||
течение 2-3 мин. У людей пожилого |
|
|
|||||||
возраста применять с особой осторож- |
|
|
|||||||
ностью. Верапамил противопоказан при |
Лечение |
|
|||||||
артериальной гипотонии или АВ блока- |
|
||||||||
Лечение, прежде всего, должно быть |
|||||||||
де высокой степени. |
|
|
|
||||||
|
|
|
направлено на устранение причины |
||||||
С целью |
предотвращения парок- |
||||||||
аритмии. Особое внимание следует уде- |
|||||||||
сизмов назначают верапамил 120-240 |
|||||||||
лить выявлению и компенсации легочной |
|||||||||
|
|
|
|
|
|
|
|||
мг в сутки, либо метопролол 50-200 мг в |
патологии. |
|
сутки. |
||
|
для заметок
- 167 -
пособие дежуранта (2014 г.)
Внимание. Электроимпульсная терапия обычно неэффективна.
.
 Хотя верапамил и хинидин, в поддер-
Хотя верапамил и хинидин, в поддер-
живающих дозах, бывают эффективны, эти средства нельзя применять как первичное лечение, пока хотя бы частично не устранена причина аритмии;  Дигоксин редко оказывает благоприятное действие и может быть опасен;
Дигоксин редко оказывает благоприятное действие и может быть опасен;
 Бета-адреноблокаторы обычно сни-
Бета-адреноблокаторы обычно сни-
жают частоту желудочкового ритма. Но их назначение может быть проблематично из-за имеющейся у больного легочной патологии.
Тахикардия с широкими комплексами QRS
Внимание! Тахикардию с широкими комплексами QRS следует считать желудочковой до тех пор, пока не будут исключены другие возможные формы тахикардии с уширенными желудочковыми комплексами.
В целом, среди тахикардий с широким комплексом QRS, доля ЖТ составляет приблизительно 80%.
Электрокардиографические признаки
Электрокардиографические признаки ЖТ – это серия из трех и более последовательных широких (> 0,12 с) комплексов QRS с частотой 100-250 в минуту и смещением сегмента ST и зубца Т в сторону, противоположную основному отклонению
QRS.
ЖТ подразделяют на две формы: устойчивую и неустойчивую – см. Рис. 5.
ЖТ считают устойчивой, если пароксизм продолжается более 30 с или сразу вызывает остановку кровообращения.
Желудочковые комплексы мономорфны, полиморфны, либо более или менее периодично изменяются по форме, как,
например, «пируэтная» (torsades de pointes), или двунаправленная ЖТ. Предсердия активируются ретроградно,
Тахикардии с широкими комплексами QRS (более 0,12 с) могут быть желудочковыми или наджелудочковыми с нарушенной проводимостью (для диагностики смотри также ритмограмму, стр.156-158) [3].
Желудочковая тахикардия (ЖТ) чаще всего наблюдается у больных ИБС, включая острый инфаркт миокарда, стенокардию напряжения и стенокардию Принцметала, а также у больных, перенесших инфаркт миокарда, особенно осложненный аневризмой левого желудочка.
Кроме того, ЖТ нередко наблюдается при кардиомиопатиях, синдроме удлиненного интервала QT, метаболических нарушениях и вследствие токсического действия лекарственных средств. ЖТ бывает и у людей без органических заболеваний сердца.
или возникает АВ диссоциация.
Внимание. Дифференциальная диагностика ЖТ и НЖТ с широкими комплексами на основе анализа обычной ЭКГ сложна, а иногда и невозможна.
Внимание! Введение верапамила в качестве «диагностической пробы» может вызвать выраженную артериальную гипотонию, и поэтому не должно применяться.
Рисунок 5. Желудочковая тахикардия с широким комплексом QRS.
для заметок

- 168 -
пособие дежуранта (2014 г.)
Лечение аритмии с широкими комплексами QRS
Внимание! Рекомендуем любую аритмию с широкими комплексами QRS лечить как ЖТ.
Если аритмии с широкими комплексами QRS осложняется артериальной гипотонией, сердечной недостаточностью, одышкой или стенокардией, необходима экстренная кардиоверсия.
Если регистрируется желудочковая тахикардия без пульса или полиморфная желудочковая тахикардия, проводится
дефибрилляция. При монофазном им-
пульсе мощность разряда 360 Дж. При
бифазном – 150-200 Дж.
В менее критических ситуациях, при стабильной мономорфной желудочковой тахикардии проводится кардиоверсия, мощность разряда вне зависимости от формы импульса – 100 Дж.
 При отсутствии эффекта постепенно увеличивают энергию последующих разрядов;
При отсутствии эффекта постепенно увеличивают энергию последующих разрядов;
 Одновременно начинают в/в введение
Одновременно начинают в/в введение
амиодарона ИЛИ лидокаина, если амиодарон противопоказан.
Если больной хорошо переносит устойчивую ЖТ, то для прекращения пароксизма используют следующие антиаритмические средства (в случае внезапного ухудшения состояния показана экстренная кардиоверсия):
Амиодарон наиболее безопасный и эффективный препарат для лечения ЖТ. Амиодарон 5 мг/кг за 20-30минут. При отсутствии эффекта – последующая инфузия со скоростью 150 мг/час, при необходимости, до общей дозы 800-1600 мг/сут. При достижении антиаритмического эффекта, в последующие дни – внутрь по 600-800 мг/сут.
Лидокаин. Если введение амиодарона противопоказано, используют лидокаин.  Первую дозу (1 мг/кг) вводят в/в быст-
Первую дозу (1 мг/кг) вводят в/в быст-
ро;
 При необходимости – повторно по 0,5 мг/кг каждые 8-10 мин до общей дозы 3 мг/кг. Одновременно с быстрым струйным введением начинают в/в инфузию со скоростью 2 мг/мин.
При необходимости – повторно по 0,5 мг/кг каждые 8-10 мин до общей дозы 3 мг/кг. Одновременно с быстрым струйным введением начинают в/в инфузию со скоростью 2 мг/мин.
Внимание! Если применение любого из указанных препаратов по предложенным схемам не дало эффекта, препараты другой группы не используют, а сразу выполняют электрическую кардиоверсию.
Для прекращения ЖТ может быть ис-
пользована учащающая или урежающая стимуляция желудочков. Эту про-
цедуру должен выполнять только медицинский персонал, имеющий соответствующий опыт.
Профилактическое лечение в последующие дни
 В условиях ОРИТ удобнее всего использовать амиодарон. Среднесуточные профилактические дозы амиодарона в/в 450-600 мг или энтерально –
В условиях ОРИТ удобнее всего использовать амиодарон. Среднесуточные профилактические дозы амиодарона в/в 450-600 мг или энтерально –
600-800 мг;
 Поддерживайте уровень калия плазмы 4-5 ммоль/л и не допускайте снижения уровня магния плазмы.
Поддерживайте уровень калия плазмы 4-5 ммоль/л и не допускайте снижения уровня магния плазмы.
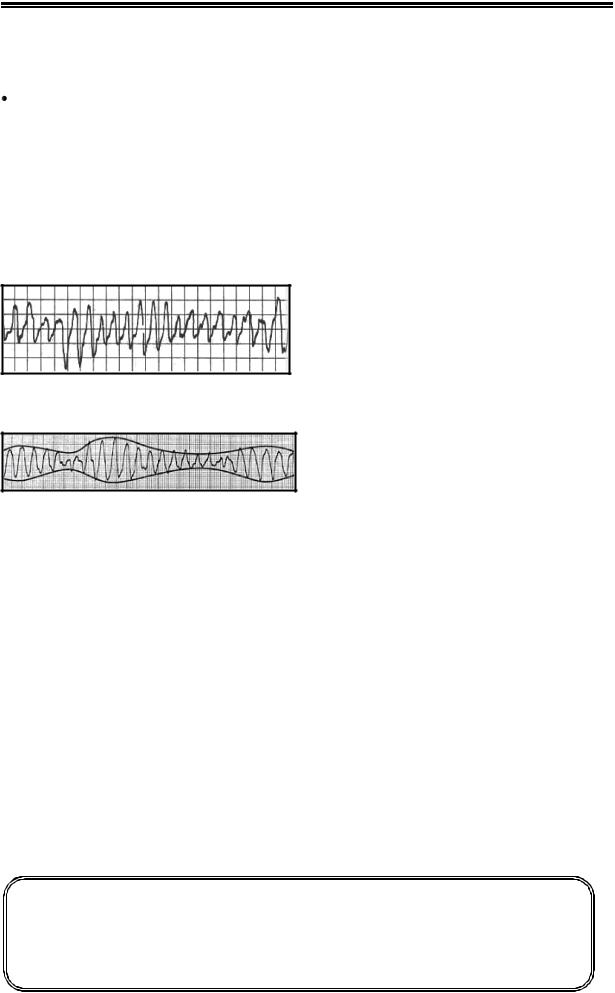
«Пируэтная» желудочковая тахикардия
«Пируэтная» желудочковая тахикар-
дия (torsade de pointes) – разновидность желудочковой тахикардии, возникающая на фоне удлиненного интервала QT и брадикардии.
Обычно региструруется в виде кратковременных пароксизмов (<30 сек). Желудочковый ритм неправильный, частота обычно превышает 200 уд/мин – см. Рис.6. Рисунок 7 демонстрирует, почему тахикардию назвали «пируэтной».
 При развитии стойкого пароксизма пируэтной тахикардии показана электрическая дефибрилляция. Мощность разряда вне зависимости от формы импульса 100 Дж. При необходимости энергию увеличивают до 360 Дж.
При развитии стойкого пароксизма пируэтной тахикардии показана электрическая дефибрилляция. Мощность разряда вне зависимости от формы импульса 100 Дж. При необходимости энергию увеличивают до 360 Дж.
для заметок
- 169 -
пособие дежуранта (2014 г.)
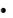 Эффективно в/в введение магния сульфата в дозе 2-3 г в течение 10-15 мин;
Эффективно в/в введение магния сульфата в дозе 2-3 г в течение 10-15 мин;
 Устраните гипокалиемию;
Устраните гипокалиемию;
Отмените лекарственные средства, способные удлинять интервал QT, в том числе и амиодарон.
 В качестве антиритмиков могут быть применены бета-адреноблокаторы (в основном в целях профилактики) и лидокаин, способный укорачивать интервал Q-T.
В качестве антиритмиков могут быть применены бета-адреноблокаторы (в основном в целях профилактики) и лидокаин, способный укорачивать интервал Q-T.
Рисунок 6. Желудочковая тахикардия по типу «пируэт».
Рисунок 7. Почему аритмию назвали «пируэтной».
Брадиаритмии
Брадикардия – это ритм с ЧСС < 60
уд/мин.
Синдром слабости синусового узла
Синдром слабости синусового узла
(СССУ) – собирательное понятие,
включающее различные нарушения ритма и проводимости (синусовая брадикардия, отказ синусового узла, синоатриальная блокада, нарушения АВпроведения), которые могут наблюдаться по отдельности и в разных сочетаниях.
Другие проявления: брадисистолическая форма фибрилляции предсердий, замедленное восстановление функции синусового узла после предсердных экстрасистол и пароксизмов наджелудочковой тахикардии. Может сопровождать-
ся предсердными тахиаритмиями (синдром брадикардии-тахикардии). Клинически синдром слабости синусового узла проявляется редким пульсом, головокружением, слабостью, перебоями в работе сердца.
Критериями угрозы жизни для больного с СССУ являются:
 синкопальные состояния, появление приступов Морганьи-Адамса-Стокса);
синкопальные состояния, появление приступов Морганьи-Адамса-Стокса);
 пресинкопальные состояния;
пресинкопальные состояния;  бессимптомные длительные паузы (асистолия) в работе сердца.
бессимптомные длительные паузы (асистолия) в работе сердца.
Наиболее частые причины СССУ – изолированная болезнь проводящей си-
стемы сердца (болезнь Ленегра), ИБС, артериальная гипертония.
Необходим дифференциальный диагноз с лекарственными, или нейрогенными (вазовагальными) синусовыми брадиаритмиями.
Для этих целей наиболее доступна проба с атропином. Больному вводится внутривенно раствор атропина сульфата в дозе 0,025 мг/кг массы тела больного. Прирост ЧСС, более чем на 10% от исходного уровня после введения атропина, и исчезновение клинических симптомов говорят в пользу вегетативной дисфункции синусового узла.
Лечение
При гемодинамически значимых брадиаритмиях показана постоянная ЭКС.
В случае возникновения предсердных тахиаритмий применяют блокаторы АВ-проведения (например, верапамил).
Лечение тахиаритмий может усугубить нарушения проводимости и вызывать гемодинамически значимые брадиаритмии, что влечет за собой необходимость экстренной установки ЭКС.
Следует отметить, что именно кли-
нические проявления, а не данные ин-
струментальных исследований (время восстановления функции СУ, время синоатриального проведения), следует учитывать при определении показаний к ЭКС.
для заметок

- 170 -
пособие дежуранта (2014 г.)
Атрио-вентрикулярная блокада
 Полная АВ-блокада – это замедление или полная невозможность проведения импульса с предсердий на желудочки;
Полная АВ-блокада – это замедление или полная невозможность проведения импульса с предсердий на желудочки;  АВ-блокада 2-й степени. При ней часть импульсов не проводится с предсердий на желудочки. Есть два типа АВблокады 2-й степени, тактика и прогноз
АВ-блокада 2-й степени. При ней часть импульсов не проводится с предсердий на желудочки. Есть два типа АВблокады 2-й степени, тактика и прогноз
при них разные;  АВ-блокада 1-й степени. Все нормаль-
АВ-блокада 1-й степени. Все нормаль-
ные зубцы сопровождаются комплексами, но интервалы P-R длиннее, чем в норме (> 0,2 с). Лечения блокада 1-й степени не требует;
АВ-блокада 2-й степени типа Мобитц I
АВ-блокада 2-й степени типа Мобитц I проявляется прогрессирующим замедлением АВ-проведения вплоть до выпадения очередного комплекса QRS. Уровень блокады – АВ-узел (см. Рис.8).
Причины: повышение парасимпатического тонуса, побочное действие антиаритмических средств, электролитные нарушения, ИБС (часто – нижний инфаркт миокарда), болезнь Ленегра.
Обычно она не переходит в полную АВ-блокаду, особенно, если нет блокад ножек пучка Гиса. ЭКГ: постепенное укорочение интервалов RR и удлинение интервала PQ вплоть до выпадения очередного комплекса QRS, после чего начинается новый цикл (периодика Венкебаха).
При холтеровском мониторинге этот тип блокады выявляется почти у 6% здоровых лиц.
При нижнем инфаркте миокарда АВ-
блокада типа Мобитц I часто служит предвестником полной АВ-блокады, которая, в подобных случаях, сопровождается устойчивым АВ-узловым замещающим ритмом, хорошо переносится и не требует ЭКС.
Рисунок 8. Атриовентрикулярная блокада 2 степени типа Мобитц I.
Лечение
 При АВ-блокаде типа Мобитц I, если нет клинических проявлений, проводить лечение не требуется;
При АВ-блокаде типа Мобитц I, если нет клинических проявлений, проводить лечение не требуется;
 При наличии клинических проявлений, нарушениях гемодинамики, применяют атропин по 0,5-2,0 мг в/в. В тяжелых случаях – ЭКС;
При наличии клинических проявлений, нарушениях гемодинамики, применяют атропин по 0,5-2,0 мг в/в. В тяжелых случаях – ЭКС;
 Если АВ-блокада вызвана ишемией миокарда (инфаркт, стенокардия), то в мышечной ткани повышается уровень аденозина. В этих случаях иногда эффективен аминофиллин, антагонист аденозина.
Если АВ-блокада вызвана ишемией миокарда (инфаркт, стенокардия), то в мышечной ткани повышается уровень аденозина. В этих случаях иногда эффективен аминофиллин, антагонист аденозина.
АВ-блокада 2-й степени типа Мобитц II
АВ-блокада 2-й степени типа Мобитц II
проявляется периодическим выпадением желудочковых комплексов без предшествующего замедления АВ-проведения – см. Рис.9. Уровень блокады – пучок Гиса или его ножки.
Причины: ИБС (часто – передний инфаркт миокарда), повышение парасимпатического тонуса, болезнь Ленегра, побочное действие антиаритмических средств.
Часто переходит в полную АВ-блокаду,
особенно при блокадах ножек пучка Гиса. Жалобы: перебои в сердце, дурнота, обмороки. ЭКГ: на фоне постоянного интервала PQ зубец P периодически не проводится на желудочки.
Рисунок 9. Атриовентрикулярная блокада 2 степени типа Мобитц II.
для заметок