Материал: Posobie_Dezhuranta-2014_Rekomendatsii_Dlya_Prak
- 161 -
пособие дежуранта (2014 г.)
диаметр левого предсердия >4,5 см по данным ЭхоКГ, и давность ФП более 1 года.
Электрическая кардиоверсия
Электрическая кардиоверсия восстанавливает синусовый ритм быстрее и значительно чаще, чем фармакологическая кардиоверсия.
 Экстренная электрическая кардиоверсия (см. подробно разд. «Электрическая кардиоверсия и дефибрилляция» стр. 434) необходима больным, когда пароксизм ФП вызывает выраженные нарушения гемодинамики (например, снижение систолического АД меньше 90 мм рт. ст., частоты сердечных сокращений > 150 уд. в 1 мин), приводит к развитию СН (отек легких и т. д.), или острого коронарного синдрома;
Экстренная электрическая кардиоверсия (см. подробно разд. «Электрическая кардиоверсия и дефибрилляция» стр. 434) необходима больным, когда пароксизм ФП вызывает выраженные нарушения гемодинамики (например, снижение систолического АД меньше 90 мм рт. ст., частоты сердечных сокращений > 150 уд. в 1 мин), приводит к развитию СН (отек легких и т. д.), или острого коронарного синдрома;
 Неэффективность фармакологической кардиоверсии также служит показанием к электрической кардиоверсии;
Неэффективность фармакологической кардиоверсии также служит показанием к электрической кардиоверсии;
 Начальная энергия разряда – 360 Дж при монофазном импульсе, и 200-
Начальная энергия разряда – 360 Дж при монофазном импульсе, и 200-
360 Дж – при бифазном;
Внимание. Эффективность удержания синусового ритма после процедуры увеличивается при назначении антиритмических препаратов la и lc или III класса за 24-48 ч до кардиоверсии.
В целом риск электрической кардиоверсии ниже риска медикаментозной кардиоверсии.
Электрическая кардиоверсия проти-
вопоказана при приеме сердечных гликозидов (имеет смысл отсрочка минимум в 1 неделю), гипокалиемии, политопной предсердной тахикардии, у больных со слабостью синусового узла.
Восстановление синусового ритма может вскрыть имеющийся синдром слабости синусового узла или АВ блокаду, поэтому при выполнении кардиоверсии надо быть готовым к проведению временной электрокардиостимуляции.
Фармакологическая кардиоверсия
Проводится при стабильной гемодинамике у пациента. Препараты, их дозы и способы назначения – см. Таблицу 1. Используется один из рекомендуемых препаратов.
Таблица 1. Рекомендуемые дозы и способы введения препаратов при фармакологической кардиоверсии
|
Препарат |
Схемы назначения |
|
|
|
|
|
|
Амиодарон |
Внутривенное |
введение |
|
|
амиодарона: 300 мг (5-7 мг/кг) |
|
|
|
за 30-60 мин, затем непре- |
|
|
|
рывная инфузия со скоростью |
|
|
|
50 мг/час до общей дозы 10 г; |
|
|
|
Или прием внутрь – 2000- |
|
|
|
2400 мг (30 мг/сут) за 1 при- |
|
|
|
ем. Затем 1,2-2,4 г в день за |
|
|
|
2-3 приема, до общей дозы |
|
|
|
10 г; |
|
|
|
При восстановлении ритма |
|
|
|
дозу уменьшают до 300-400 |
|
|
|
мг/сут; |
|
|
Прокаинамид |
Внутривенно 500-1000 мг (10- |
|
|
|
15 мг/кг) со скоростью 20-30 |
|
|
|
мг/мин, т. е. общая длитель- |
|
|
|
ность инфузии должна быть |
|
|
|
не менее 30 мин; |
|
|
|
|
|
|
Пропафенон |
2 мг/кг в/в в течение 10-20 |
|
|
|
минут; Или 450-600 мг внутрь |
|
|
|
за один прием. При восста- |
|
|
|
новлении ритма |
450-600 |
|
|
мг/сут. |
|
|
|
|
|
Основные осложнения кардиоверсии:
системная эмболия, желудочковые аритмии, синусовая брадикардия, гипотензия, отек легкого, элевация сегмента
ST.
Если после проведения фармакологической кардиоверсии ритм не восстановился, проводят электрическую кардиоверсию или занимают выжидательную позицию. Введение препаратов следует
для заметок

- 162 -
пособие дежуранта (2014 г.)
проводить под постоянным контролем АД, ЧСС и ЭКГ.
При в/в применении пропафенона частота успешного восстановления синусового ритма в течение первых 30 минут у больных с недавно развившимся эпизодом ФП составляет 40-90%. Его не следует назначать пациентам с грубыми нарушениями функции ЛЖ, ишемией миокарда и тяжелой обструктивной болезнью легких.
Пропафенон мало эффективен при персистирующей ФП и трепетании предсердий. При приеме пропафенона внутрь восстановление ритма происходит через
2-6 ч;
Амиодарон – достаточно безопасный препарат для фармакологической кардиоверсии острой, и пароксизмов персистирующей ФП, и контроля частоты сердечных сокращений при постоянной форме ФП.
Считается препаратом выбора у
больных с органическим заболеванием сердца и ФП. По данным рандомизированных исследований, при внутривенном введении амиодарон восстанавливает синусовый ритм примерно у 60-70% больных с ФП небольшой длительности.
Главный недостаток – замедленное, даже в случае внутривенного введения,
восстановления синусового ритма
сердца. У большинства пациентов восстановление ритма происходит только через 8-24 часов после введения амиодарона.
Прокаинамид – замедляет АВ- и внутрижелудочковую проводимость, может вызвать полиморфную желудочковую тахикардию, фибрилляцию желудочков, асистолию.
По способности восстанавливать ритм при ФП уступает амиодарону и пропафенону. Побочные действия препарата включают артериальную гипотензию, диспептические явления, слабость, головную боль, головокружение.
Антиаритмические средства, использующиеся для удержания синусового ритма
Антиаритмическую терапию у больных с рецидивирующей ФП предпочтительно начинать с более безопасных (хотя возможно и менее эффективных) препаратов [1]. У большинства пациентов с ФП на начальном этапе лечения применяют
бета-адреноблокаторы для контроля ЧСС. В последующем, при необходимости, можно перейти на терапию более эффективными и менее безопасными антиаритмическими средствами. Пациентам, не страдающим серьезным сер- дечно-сосудистым заболеванием, можно назначать практически любые антиаритмические препараты, которые зарегистрированы для лечения ФП – см. Таблицу 2.
Амиодарон целесообразно использовать при неэффективности других антиаритмических препаратов или наличии серьезного органического заболевания сердца.
Контроль частоты сердечных сокращений
Контроль частоты сердечных сокращений – альтернативный вариант ведения больных с ФП. Высокая частота и нерегулярность ритма желудочков – частая причина нарушений гемодинамики. В этой ситуации необходимо срочное
снижение и в дальнейшем длительное поддержание частоты желудочкового ритма на уровне 80-100 в минуту.
Амиодарон, бета-адреноблокаторы, верапамил, дилтиазем, дигоксин и этацизин способны снизить ЧСС и тем самым улучшить параметры гемодинамики больного.
На начальном этапе лечения разумно добиваться ―мягкого‖ контроля ЧСС
(<110 в минуту в покое) [1]. Дозы препаратов подбирают индивидуально, стараясь избегать развития
для заметок

- 163 -
пособие дежуранта (2014 г.)
брадикардии. Средние дозы препаратов приведены в Таблице 2.
Таблица 2. Препараты, применяемые для контроля частоты сердечных сокращений
|
|
|
Средние |
пе- |
|
|
|
|
роральнае |
||
|
Дозы при |
дозы |
|
|
|
Препарат |
в/в вве- |
(ER) |
– про- |
||
|
дении |
лонгирован- |
|||
|
|
|
ные |
формы |
|
|
|
|
препарата |
|
|
Бета- |
|
|
|
|
|
адреноблокаторы |
|
|
|
|
|
Атенолол |
|
|
25-100 мг один |
||
|
|
раз в день |
|
||
|
|
|
|
||
Бисопролол |
|
|
2,5-10 мг один |
||
|
|
раз в день |
|
||
|
|
|
|
||
|
|
|
3,125-25 |
мг |
|
Карведилол |
|
|
два |
раза |
в |
|
|
|
день |
|
|
|
|
|
100-200 |
мг |
|
Метопролол CR/XL |
2,5-5 мг |
один |
раз |
в |
|
|
|
|
день (ER) |
|
|
Пропранолол |
1 мг |
|
10-40 |
мг три |
|
|
раза в день |
||||
|
|
|
|||
Эсмолол |
10 мг |
|
|
|
|
Недигидропири |
|
|
|
|
|
диновые |
|
|
|
|
|
антагонисты |
|
|
|
|
|
кальция |
|
|
|
|
|
|
|
|
40 мг два раза |
||
Верапамил |
5 мг |
|
в день – |
360 |
|
|
мг один раз в |
||||
|
|
|
|||
|
|
|
день (ER) |
|
|
|
|
|
60 мг три раза |
||
Дилтиазем |
|
|
в день – |
360 |
|
|
|
мг один раз в |
|||
|
|
|
|||
|
|
|
день (ER) |
|
|
Сердечные |
|
|
|
|
|
гликозиды |
|
|
|
|
|
|
|
|
0,05-0,1 |
мг |
|
Дигитоксин |
0.4-0.6 мг |
один |
раз |
в |
|
|
|
|
день |
|
|
|
|
|
0,125-0,5 |
мг |
|
Дигоксин |
0.5-1 мг |
один |
раз |
в |
|
|
|
|
день |
|
|
Другие |
|
|
|
|
|
|
5 мг/кг в |
|
|
|
|
|
течение 1 |
|
|
|
|
|
ч, |
под- |
100-200 |
мг |
|
Амиодарон |
держва- |
один |
раз |
в |
|
|
ющая |
|
день |
|
|
|
доза |
50 |
|
|
|
|
мг/ч |
|
|
|
|
Дронедаронa |
N/A |
|
400 |
мг |
два |
|
раза в день |
||||
|
|
|
|||
|
|
|
|
|
|
 Для контроля ЧСС в острой ситуации у больных с ФП и сердечной недостаточностью или артериальной гипотонией рекомендуется внутривенное введение сердечных гликозидов или амиода-
Для контроля ЧСС в острой ситуации у больных с ФП и сердечной недостаточностью или артериальной гипотонией рекомендуется внутривенное введение сердечных гликозидов или амиода-
рона. Дигоксин, принятый внутррь или введенный в/в, начинает действовать через 1-4 ч. Если больной не получал дигоксин ранее, начальная доза дигоксина 0,25 мг в/в каждые 6 ч, то есть 1 мг/сут. После этого переходят на поддерживающую дозу, которая обычно 0,25-0,5 мг один раз в сутки;
 В неотложных случаях, если нет гипотонии – внутривенное введение вера-
В неотложных случаях, если нет гипотонии – внутривенное введение вера-
памила или метопролола. Действие этих препаратов проявляется через 5- 10 минут после введения;
 У пациентов с острым коронарным синдромом и ФП используют бетаадреноблокаторы. С этой же целью, в случаях со значительным снижением функции ЛЖ, может применяться
У пациентов с острым коронарным синдромом и ФП используют бетаадреноблокаторы. С этой же целью, в случаях со значительным снижением функции ЛЖ, может применяться
амиодарон;
 У больных с ФП и синдромом преждевременного возбуждения желудочков для контроля ЧСС предпочтительно применение пропафенона или амиодарона.
У больных с ФП и синдромом преждевременного возбуждения желудочков для контроля ЧСС предпочтительно применение пропафенона или амиодарона.
При ФП, протекающей с низкой ча-
стотой ритма желудочков, используют в/в или в/м введение атропина в дозе 0,5-2 мг. Некоторым больным может потребоваться экстренное восстановление синусового ритма или проведение временной электрокардиостимуляции – см.
стр. 434, 441.
Профилактика тромбоэмболий
 Профилактическое назначение гепарина (или низкомолекулярных гепаринов) позволяет уменьшить риск тромбоэмболических осложнений;
Профилактическое назначение гепарина (или низкомолекулярных гепаринов) позволяет уменьшить риск тромбоэмболических осложнений;
 При постоянной форме ФП необходим
При постоянной форме ФП необходим
пожизненный прием непрямых анти-
коагулянтов (варфарин) (особенно – при увеличении размеров предсердий)
– МНО 2,0-3,0;
для заметок
- 164 -
пособие дежуранта (2014 г.)
 Новые антикоагулянты – прямые инги-
Новые антикоагулянты – прямые инги-
биторы тромбина (дабигатрана этек-
силат, AZD0837) и ингибиторы фактора Ха (ривароксабан, апиксабан, эдоксабан, бетриксабан, YM150) превосхо-
дят варфарин по безопасности применения (геморрагии), но стоимость их существенно выше.
Трепетание предсердий
Трепетание предсердий (ТП) наблюдается при тех же заболеваниях и состояниях, что и при ФП. Больные с хроническим трепетанием предсердий и стабильной гемодинамикой не нуждаются в проведении неотложных мероприятий и должны обследоваться в плановом порядке. В дальнейшем некоторые из этих больных будут нуждаться в эндоваскулярных или хирургических методах аблации – высокоэффективных методах лечения ТП.
Электрокардиографические признаки трепитания предсердий
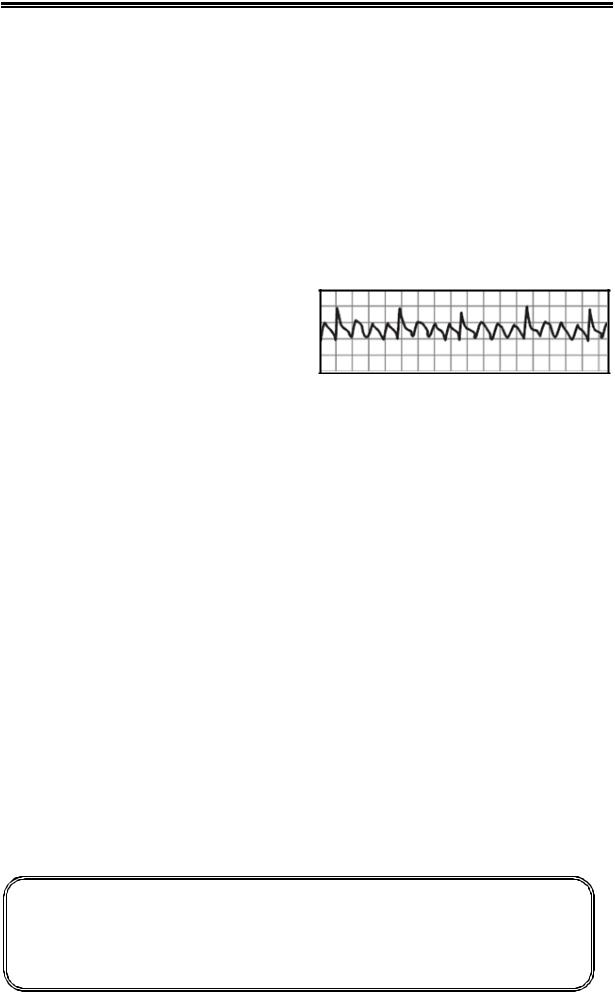
Частота сокращений предсердий при ТП – от 240 до 350 в мин. (см. Рис. 2.).
У некоторых больных, особенно с увеличением предсердий либо получающих антиаритмические средства класса Iа или Iс, частота предсердного ритма ниже.
Частота сокращений желудочков зависит от степени АВ блокады. Кратность проведения импульсов в АВ узле у больных, не получающих лекарственных средств, обычно составляет 2:1.
Внимание. Проведение 1:1 наблюдается сравнительно редко, часто сопровождается тяжелыми нарушениями гемодинамики и представляет прямую угрозу для жизни больного. Показана немедленная кардиоверсия.
Вероятно, проведение 1:1 возможно при синдроме предвозбуждения желудочков или у больных, получающих препараты класса Iа или Iс без одновремен-
ного приема дигоксина, верапамила или бета-адреноблокаторов.
Трепетание предсердий с проведением 1:1 иногда трудно отличить от желудочковой тахикардии из-за аберрантного проведения на желудочки. Вагусные приемы (проба Вальсальвы, массаж каротидного синуса) обычно замедляют частоту желудочковых сокращений, увеличивая степень АВ блокады, в результате, становятся заметными характерные волны трепетания. Характерные волны трепетания лучше всего видны в отведе-
ниях II, III, aVF и Vi.
Рисунок 2. Трепетание предсердий.
Лечение
Экстренная электрическая кардиоверсия
 При ТП с частым желудочковым ритмом и нарушением гемодинамики (при проведении 2:1, тем более 1:1) показана немедленная кардиоверсия;
При ТП с частым желудочковым ритмом и нарушением гемодинамики (при проведении 2:1, тем более 1:1) показана немедленная кардиоверсия;
 В целом, показания к электрической кардиоверсии те же, что и при ФП. Начальная энергия разряда – 50-100 Дж вне зависимости от формы импульса;
В целом, показания к электрической кардиоверсии те же, что и при ФП. Начальная энергия разряда – 50-100 Дж вне зависимости от формы импульса;
 Восстановление синусового ритма может вскрыть имеющийся синдром слабости синусового узла или АВ блокаду, поэтому при выполнении кардиоверсии надо быть готовым к проведению временной электрокардиостимуляции;
Восстановление синусового ритма может вскрыть имеющийся синдром слабости синусового узла или АВ блокаду, поэтому при выполнении кардиоверсии надо быть готовым к проведению временной электрокардиостимуляции;
 Если кардиоверсия противопоказана из-за АВ блокады высокой степени, гликозидной интоксикации, используют частую чреспищеводную стимуля-
Если кардиоверсия противопоказана из-за АВ блокады высокой степени, гликозидной интоксикации, используют частую чреспищеводную стимуля-
цию предсердий – см. стр. 447. Но она
эффективна только при 1 типе трепетания предсердий (активация пред-
сердий с частотой 240-339 в 1 мин, одинаковая пилообразная форма волн
для заметок
- 165 -
пособие дежуранта (2014 г.)
F). Однако, и в этом случае, синусовый ритм восстанавливается не всегда, часто происходит переход ТП в ФП, что гемодинамически обычно более благоприятно;
 При 2 типе трепетания предсердий
При 2 типе трепетания предсердий
(частота от 340 до 430 в 1 мин, интервалы F-F изменяются) частая чреспи-
щеводная стимуляция предсердий неэффективна.
Фармакологическая кардиоверсия
Можно пытаться восстановить синусовый синусовый ритм по той же схеме, что и у больных с ФП (см. предыдущий раздел, стр.161).
Однако эффективность антиаритмических препаратов при ТП ниже, чем при ФП.
Не стоит слишком долго упорствовать в попытках устранить ТП медикаментозными средствами.
В большинстве случаев проще и эффективнее провести электрическую кардиоверсию или применить частую
чреспищеводную стимуляцию пред-
сердий.
Профилактика тромбоэмболий
Тромбоэмболический риск при ТП признан равным таковому при ФП, поэтому все мероприятия по антикоагулянтной профилактике проводятся также, как при ФП.
Внимание. При пароксизме трепетания предсердий на фоне WPW синдрома применение сердечных гликозидов (дигоксин), бетаадреноблокаторов (пропранолол, атенолол, метопролол, соталол), блокаторов кальция (верапамил, дилтиазем) противопоказано.
Эти препараты уменьшают рефрактерность дополнительного пути предсердно-желудочкового проведения и могут вызвать утяжеление течения аритмии.
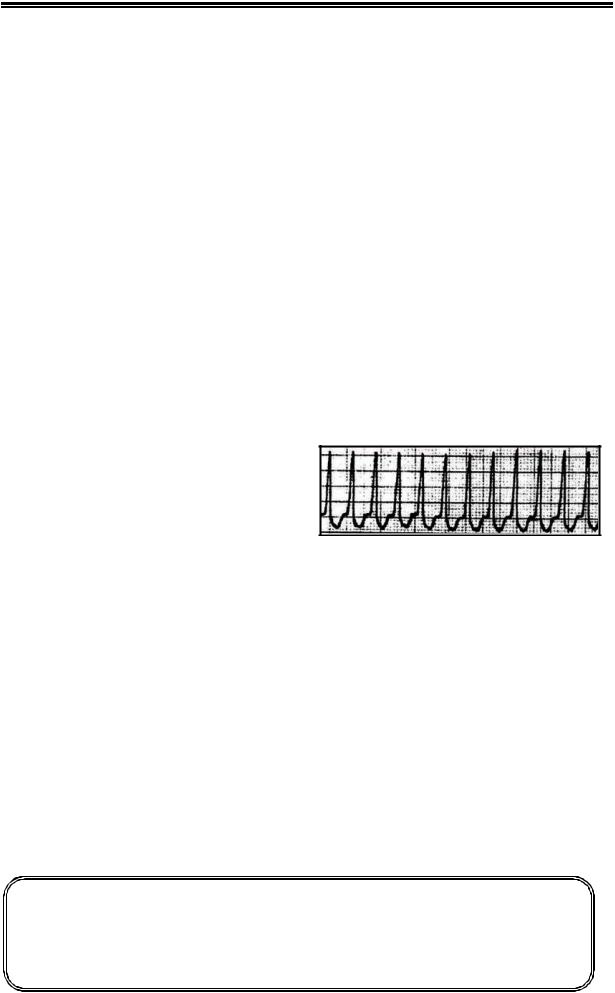
Пароксизмальная наджелудочковая тахикардия
Электрокардиографические признаки
Пароксизмальная наджелудочковая тахикардия (НЖТ) имеет следующие электрофизиологические характеристики:
 внезапное начало и окончание приступа; обычно регулярный ритм с небольшими колебаниями частоты;
внезапное начало и окончание приступа; обычно регулярный ритм с небольшими колебаниями частоты;
 частота сокращений сердца от 100 до 250 ударов в минуту, обычно 140-220 ударов в минуту – см. Рис. 3;
частота сокращений сердца от 100 до 250 ударов в минуту, обычно 140-220 ударов в минуту – см. Рис. 3;
 частота сокращений желудочков соответствует частоте сокращений предсердий, или меньше – при наличии АВблокады;
частота сокращений желудочков соответствует частоте сокращений предсердий, или меньше – при наличии АВблокады;
 комплексы QRS, как правило, узкие, но при абберантном проведении могут расширяться.
комплексы QRS, как правило, узкие, но при абберантном проведении могут расширяться.
Рисунок 3. Пароксизмальная наджелудочковая тахикардия.
Лечение пароксизмов тахикардии
 Экстренная электрическая кардиоверсия показана, если во время пароксизма возникает стенокардия, артериальная гипотония, одышка или сердечная недостаточность. Энергия разряда – 50-100 Дж вне зависимости от формы импульса;
Экстренная электрическая кардиоверсия показана, если во время пароксизма возникает стенокардия, артериальная гипотония, одышка или сердечная недостаточность. Энергия разряда – 50-100 Дж вне зависимости от формы импульса;
 В более легких случаях пароксизмы предсердной тахикардии могут быть устранены чреспищеводной стимуляцией предсердий;
В более легких случаях пароксизмы предсердной тахикардии могут быть устранены чреспищеводной стимуляцией предсердий;
 Вагусная стимуляция. Наиболее ча-
Вагусная стимуляция. Наиболее ча-
сто используют пробу Вальсальвы (натуживание после вдоха) и массаж каротидного синуса, форсированный кашель. Кроме этих приемов можно ис-
для заметок