Материал: Posobie_Dezhuranta-2014_Rekomendatsii_Dlya_Prak

- 101 -
пособие дежуранта (2014 г.)
Антибиотики внутрь на протяжении 5-7 дней для подавления аммониегенной флоры:
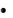 ципрофлоксацин Его назначают внутрь или вводят через назогастральный зонд, 0,5 г каждые 8 ч;
ципрофлоксацин Его назначают внутрь или вводят через назогастральный зонд, 0,5 г каждые 8 ч;
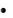 метронидазол применяют при отсут-
метронидазол применяют при отсут-
ствии ципрофлоксацина, или при его плохой переносимости. Метронидазол, назначают по 250-500 мг внутрь каждые
8 ч;
L-орнитин-L-аспартат (Гепа-Мерц), про-
являет гипоаммониемическую активность несколькими путями:
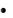 Он стимулирует активность карбамоилфосфатсинтетазы и глутаминсинтетазу в перипортальных гепатоцитах и в других органах (мышцы, головной мозг);
Он стимулирует активность карбамоилфосфатсинтетазы и глутаминсинтетазу в перипортальных гепатоцитах и в других органах (мышцы, головной мозг);
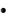 Орнитин и аспартат сами являются субстратами цикла синтеза мочевины. L-орнитин-L-аспартат продемонстрировал свою эффективность в лечении различных стадий ПЭ в рандомизированных контролируемых исследовани-
Орнитин и аспартат сами являются субстратами цикла синтеза мочевины. L-орнитин-L-аспартат продемонстрировал свою эффективность в лечении различных стадий ПЭ в рандомизированных контролируемых исследовани-
ях [4].
Препарат может применяться как внутривенно, так и перорально. При
внутривенном введении доза состав-
ляет от 20 до 40 г в сутки (40 г разводится в 500 мл физиологического раствора и вливается со скоростью 4-8 капель в минуту).
Для перорального применения средняя дозировка составляет 9-18 г в сутки. Заметный клинический эффект (снижение выраженности энцефалопатии) у большинства пациентов, отмечается к концу второй недели.
При длительном применении (6- месячный курс по 9 г в сутки перорально) препарат эффективно предотвращает рецидив ПЭ.
Флумазенил, антагонист бензодиазепинов, кратковременно уменьшает (до 4 часов) выраженность печеночной энцефалопатии у некоторых пациентов с ПЭ. Но не влияет на исход лечения.
Литература
1.С.В.Журавель. Острая печеночная недоста-
точность. Consilium-medicum.Том 06/N 6/2004
2.Schilsky ML, Honiden S, Arnott L, Emre S. ICU management of acute liver failure. Clin Chest Med.
2003. Murphy N, Auzinger G, Bernel W, et al. The effect of hypertonic sodium chloride on intracranial pressure in patients with acute liver failure. Hepatology 2004;39:464–70. 9;30:71-87.
4.Conn HO, Lieberthal MM The hepatic coma syndromes and lactulose. Baltimore: Williams & Williams, 1979
5.Delcker AM, Jalan R, Comes G: L-ornithine-l- aspartate vs. placebo in the treatment of hepatic encephalopathy: a meta-analysis of randomised place- bo-controlled trials using individual data. Hepatology 2000; 32: 310A.
Острое повреждение почек
Под острым повреждением почек (ОПП) предлагается понимать острое, потенциально обратимое повреждение почечной паренхимы различной этиологии и патогенеза со снижением или без снижения экскреторной функции почек [1]. Острое повреждение почек (acute kidney injury) – внезапная утрата функции почек. Термин пришел на смену ранее употребляемого «острая почечная недостаточность».
Классификация ОПП
Не успели мы привыкнуть к классификации RIFLE, которая была принята в
2004 международной Acute Dialysis Quality Initiative (ADQI) группой, как по-
явилась новая [2].
В 2007 г. объединение специалистов в области острого повреждения почек
(Acute Kidney Injury Network, сокращенно
– AKIN) предложила усовершенствованные критерии ОПП.
Было также предложено относить любого больного, получающего заместительную терапию почек, к стадии 3. Еще одним крайне авторитетным международным сообществом KDIGO (Clinical
Practice Guideline for Acute Kidney Injury)
в текст были внесены поправки [3].
для заметок
- 102 -
пособие дежуранта (2014 г.)
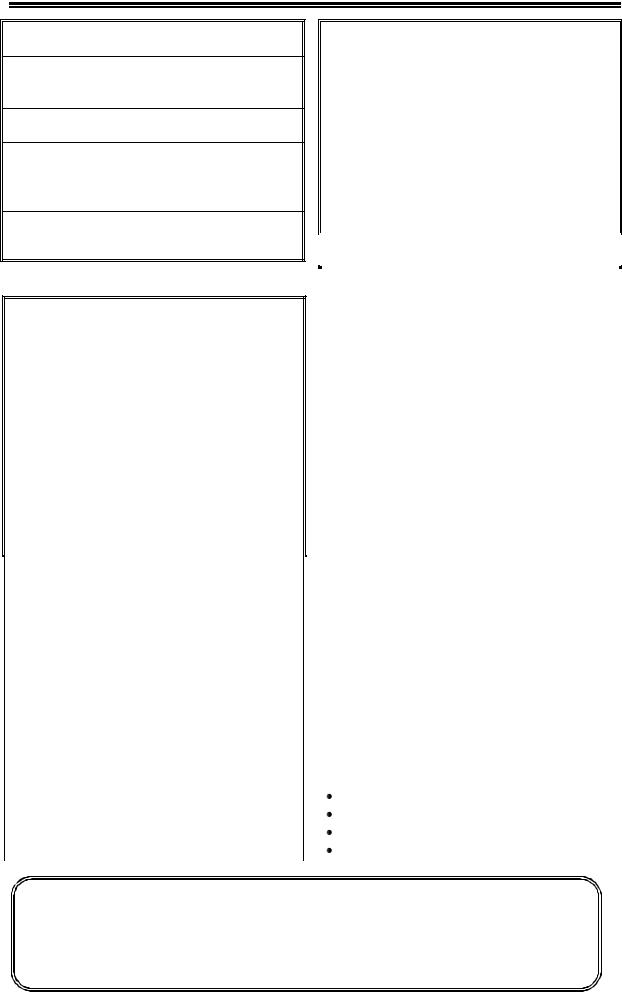
Таблица 1. Критерии острого поврежде-
ния почек (AKIN, 2007г)
ОПП диагностируется при наличии одного из приведенных ниже критериев:
Повышение креатинина плазмы на 26 мкмоль/л от исходного уровня за 48 ч;
Повышение креатинина плазмы в 1,5 раза от базового уровня, которое точно или предположительно произошло в течение недели;
Выделение мочи < 0,5 мл/кг/ч более 6 ч подряд.
Таблица 2. Модифицированная система диагностики и стратификации тяжести ОПП (AKIN, 2007г, KDIGO,
2012г)
|
Креатинин сы- |
Объем |
|
Стадия |
выделяемой |
||
воротки |
|||
|
мочи |
||
|
|
||
|
В 1,5-1,9 раза |
|
|
|
выше базового |
|
|
1 |
или повышение |
<0,5 мл/кг/ч |
|
|
на ≥0,3 мг/дл |
за 6-12 часов |
|
|
(≥26,5 |
|
|
|
мкмоль/л) |
|
|
2 |
В 2,0-2,9 раза |
<0,5 мл/кг/ч |
|
выше базового |
за ≥12 часов |
||
|
|||
|
В 3,0 раза вы- |
|
|
|
ше базового |
|
|
|
или |
|
|
|
повышение до |
|
|
|
≥4,0 мг/дл |
|
|
|
(≥353,6 |
|
|
|
мкмоль/л) |
<0,3 мл/кг/ч |
|
|
или начало за- |
за ≥24 часа |
|
3 |
местительной |
или |
|
почечной тера- |
анурия в |
||
|
|||
|
пии или |
течение ≥12 |
|
|
у больных < 18 |
часов |
|
|
лет, снижение |
|
|
|
скорости филь- |
|
|
|
трации креати- |
|
|
|
нина до <35 |
|
|
|
мл/мин на 1,73 |
|
|
|
м2 |
|
|
|
|
|
Таблица 3. Нормальный (базовый) уровень креатинина крови в разных возрастных группах (KDIGO, 2012г)
|
|
Мужчины |
|
Женщины |
Возраст |
mg/dl |
|
mg/dl |
|
|
|
(мкмоль/л) |
|
(мкмоль/л) |
20-24 |
|
1.3 (115) |
|
1.2 (106) |
25-29 |
|
1.2 (106) |
|
1.1 (97) |
30-39 |
|
1.2 (106) |
|
1.1 (97) |
40-54 |
|
1.1 (97) |
|
1.0 (88) |
55-65 |
|
1.1 (97) |
|
1.0 (88) |
>65 |
|
1.0 (88) |
|
0.9 (80) |
|
|
|
||
|
|
|
||
|
|
|
||
Таблица 4. Исходы ОПП |
|
|||
Исход |
|
Характеристика |
|
|
|
|
|
|
|
|
|
|
||
Полное |
|
Нормализация функции почек, |
||
|
исчезновение маркеров повре- |
|||
выздоров- |
|
|||
|
ждения почек |
|
||
ление |
|
|
||
|
|
|
|
|
|
|
|
||
|
|
А) Персистирование маркеров |
||
|
|
почечного повреждения с вос- |
||
Выздо- |
|
становлением функции |
||
|
(СКФ > 90 мл/мин). |
|||
ровление |
|
|||
|
Б) Умеренное или выраженное, |
|||
с дефек- |
|
|||
|
стойкое снижение функции |
|||
том |
|
|||
|
(СКФ < 89 > 15 мл/мин) с нали- |
|||
|
|
|||
|
|
чием или отсутствием маркеров |
||
|
|
почечного повреждения |
||
Терми- |
|
|
|
|
нальная |
|
СКФ < 15 мл/мин или постоян- |
||
почечная |
|
|||
|
ная заместительная терапия |
|||
недоста- |
|
|||
|
|
|
|
|
точность |
|
|
|
|
|
|
|
|
|
Как видите, предложенная классификация (табл. 1-4) удобна для практического применения и позволяет документально объективизировать степень почечного повреждения.
Диагностические мероприятия
следует выполнить в наиболее ранние сроки:
Рентгенография легких; ЭКГ;
УЗИ почек (может быть отложено); Общий анализ крови, мочи;
для заметок

- 103 -
пособие дежуранта (2014 г.)
Креатинин, мочевина крови; Калий, натрий крови;
Газы и pH артериальной крови; Креатинин, мочевина мочи; Натрий мочи;
Внимание:
Забор крови и мочи для анализов нужно осуществить одновременно, до начала введения жидкости и диуретиков.
Не используйте с диагностической целью экскреторную урографию – практически все в/в рентгеноконтрастные препараты обладают выраженной нефротоксичностью.
Мониторинг
ЭКГ-мониторинг; Пульсоксиметрия; Учет принимаемых жидкостей;
Контроль диуреза, лучше почасовой.
Внимание! При выявлении ОПП, олигурии или анурии, необходимо убедиться в нормальном функционировании катетера, введѐнного в мочевой пузырь. Это особенно важно при выделении мочи менее 100 мл/сут (анурия), так как почечные нарушения сравнительно редко начинаются с анурии.
Лечебные мероприятия
 Следует максимально уменьшить медикаментозные назначения и от-
Следует максимально уменьшить медикаментозные назначения и от-
менить все нефротоксичные препараты. Не должны использоваться ингибиторы АПФ, препараты калия и магния, калийсберегающие диуретики (спиронолактон, триамтерен), нестероидные анальгетики, нефротоксичные антибиотики (особенно – аминогликозиды), декстраны, ГЭКи;  Если необходимость использования
Если необходимость использования
антибиотиков остается, их дозы соответствующим образом должны быть скорректированы;
 Установите, есть ли у больного гипер-
Установите, есть ли у больного гипер-
калиемия, гипергидратация, отек легких – главные факторы риска для жизни больного.
Порядок оказание помощи больному, если имеется непосредственная угроза для его жизни
Гиперкалиемия (калий > 5,5 ммоль/л) –
чаще встречается при олигурическом (диурез < 500 мл/сут) и анурическом (диурез < 50-100 мл/сут) варианте ОПП.
Гиперкалиемия приводит к нарушениям ритма сердца и может вызвать остановку сердца. К ЭКГ признакам гиперкалиемии (более 6,5 ммоль/л) относятся: высокий зубец Т, остроконечный, расширяется комплекс QRS. Может снижаться зубец R, иногда выявляются различные блокады сердца.
Уровень калия в крови < 7 ммоль/л:
Провести пробу с фуросемидом, если уровень САД > 90-100 мм рт. ст. и нет признаков гиповолемии, почечной обструкции. Фуросемид, из расчета 2 мг/кг массы тела больного (100-200 мг), вводится в/в дозатором в течение часа. Если скорость диуреза увеличивается до 60 и более мл/час, а суточный диурез превышает 800-1000 мл в течение суток, то, в подавляющем большинстве случаев, прогрессирования гиперкалиемии не происходит.
При сохраняющейся олигурии, уровне калия в крови > 7 ммоль/л, больной нуждается в проведение гемодиализа
или гемофильтрации.
Если такая возможность отсутствует, используют с целью уменьшения гиперкалиемии или ее последствий:
 Внутривенное введение 60 мл 40% глюкозы и 10 МЕ простого инсулина;
Внутривенное введение 60 мл 40% глюкозы и 10 МЕ простого инсулина;
 Хлорид кальция 10% – 10-20 мл в/в медленно (лучше дозатором) за 5-10 минут;
Хлорид кальция 10% – 10-20 мл в/в медленно (лучше дозатором) за 5-10 минут;
 Ингаляция дозированным ингалятором
Ингаляция дозированным ингалятором
3-4 доз (300-400 мкг) сальбутамола,
или другого ингаляционного бета-2-
для заметок
- 104 -
пособие дежуранта (2014 г.)
агониста короткого действия, достаточно надежно снижает концентрацию калия. При необходимости, ингаляцию в той же дозе можно повторить через 2-3 часа;
 Оксибутират натрия в дозе 60-100 мг/кг в/в быстро снижает уровень калия в сыворотке крови. Его удобно применять, если пациенту проводится ИВЛ;
Оксибутират натрия в дозе 60-100 мг/кг в/в быстро снижает уровень калия в сыворотке крови. Его удобно применять, если пациенту проводится ИВЛ;
 При декомпенсированном ацидозе (pH< 7,2), ввести 1 ммоль/кг гидрокарбоната натрия. При этом необходимо соблюдать осторожность, так как введение дополнительного натрия ведет к увеличению ОЦК. К тому же избыток оснований уменьшает концентрацию ионизированного кальция, что может вызвать тетанию;
При декомпенсированном ацидозе (pH< 7,2), ввести 1 ммоль/кг гидрокарбоната натрия. При этом необходимо соблюдать осторожность, так как введение дополнительного натрия ведет к увеличению ОЦК. К тому же избыток оснований уменьшает концентрацию ионизированного кальция, что может вызвать тетанию;
 Обычно указанные мероприятия позволяют снизить уровень калия в крови на несколько часов;
Обычно указанные мероприятия позволяют снизить уровень калия в крови на несколько часов;  Необходимо повторно контролировать
Необходимо повторно контролировать
уровень электролитов в крови через 2-4 часа.
Внимание. Если предполагается, что у больного имеется повышенный уровень калия в крови, но нет возможности определить его концентрацию, используют внутривенное введение 40% глюкозы с инсулином и назначают фуросемид (см. стр. 103).
шинства авторов, допамин в настоящее время не является препаратом выбора [4]. В большинстве случаев безопаснее использовать норэпинефрин (Норадреналин);
 При отсутствии достаточного эффекта на введение фуросемида (диурез < 100 мл/час) необходимо проведение гемодиализа или гемофильтрации;
При отсутствии достаточного эффекта на введение фуросемида (диурез < 100 мл/час) необходимо проведение гемодиализа или гемофильтрации;
 В качестве временной меры до начала гемодиализа – назначают в/в инфузию нитроглицерина. В некоторых случаях стоит рассмотреть возможность кро-
В качестве временной меры до начала гемодиализа – назначают в/в инфузию нитроглицерина. В некоторых случаях стоит рассмотреть возможность кро-
вопускания (200-400 мл). Забор осу-
ществить в стандартную систему для забора крови. Забранную кровь промаркировать и сохранить;
 Перикардит может приводить к выпоту в полость перикарда и развитию тампонады сердца. Если перикардит связан с ОПП, показано проведение гемодиализа, так как консервативная терапия, как правило, неэффективна.
Перикардит может приводить к выпоту в полость перикарда и развитию тампонады сердца. Если перикардит связан с ОПП, показано проведение гемодиализа, так как консервативная терапия, как правило, неэффективна.
Определитесь, показан ли больному гемодиализ
Как правило, терапия ОПП начинается с консервативных мероприятий. Но в некоторых случаях – только экстренное проведение гемодиализа позволяет спасти больного [5].
Гипергидратация и отек легких |
Внимание! Если у вас в ЛПУ нет до- |
|||
статочных |
диагностических |
|||
При признаках отека легких: |
||||
(например, возможность определить |
||||
Придать больному сидячее или полу- |
||||
электролиты |
крови) |
и лечебных |
||
сидячее положение; |
||||
возможностей (гемодиализ), сделай- |
||||
Начать оксигенотерапию через маску |
||||
те все, чтобы больной как можно |
||||
или носовые катетеры. При нарастаю- |
||||
быстрее попал туда, где эти воз- |
||||
щей дыхательной недостаточности – |
||||
можности имеются. |
|
|||
показана ИВЛ; |
|
|||
Показания к экстренному диализу |
||||
Прекратить прием и введение всех |
||||
|
|
|
||
жидкостей; |
A. Пациенты с лабораторным подтвер- |
|||
Если уровень САД > 90-100 мм рт. ст. – |
ждением повреждения почечной функции |
|||
введите в/в 5-10 мг морфина и 2 мг/кг |
(клиренс креатинина <20-25 мл/мин; |
|||
массы тела больного (100-200 мг) фу- |
1.Симптомы, ассоциированные с уре- |
|||
росемида. Указанную дозу фуросеми- |
мией: |
|
|
|
да вводить дозатором в течение часа; |
a. Тошнота, рвота, нарушение питания |
|||
При низком АД используйте в/в введе- |
из-за плохого аппетита. Другие гастроин- |
|||
ние вазопрессоров. По мнению боль- |
тестинальные |
симптомы, |
включая ге- |
|
для заметок

- 105 -
пособие дежуранта (2014 г.)
моррагический гастрит, илеит и колит с геморрагическим компонентом или без него.
b. Изменения в ментальном статусе (в том числе вялость, сонливость, недомогание, ступор, кома или делирий) или признаки уремической энцефалопатии (астериксис, тремор, мультифокальный мышечный клонус, судорожные припадки);
c. Перикардит (высокий риск кровотечения и/или тампонады); (показание к экстренному диализу);
d. Геморрагический диатез, связанный с уремической дисфункцией тромбоцитов (экстренное показание, хотя это состояние может улучшиться при увеличении гематокрита выше 30%).
2.Рефрактерная или прогрессирующая перегрузка жидкостью; 3.Неконтролируемая гиперкалиемия;
4.Тяжелый метаболический ацидоз, особенно у пациентов с олигурией;
B. Постепенное падение функции по-
чек: азот мочевины крови, превышающий 25-36 ммоль/л или клиренс креатинина ниже 15-20 мл/мин.
 К экстренным показаниям к гемодиализу следует отнести, ассоциируемые с ОПП, выраженные нарушения уровня натрия в крови: < 115 и >165 ммоль/л.
К экстренным показаниям к гемодиализу следует отнести, ассоциируемые с ОПП, выраженные нарушения уровня натрия в крови: < 115 и >165 ммоль/л.
Противопоказания к гемодиализу
Кровоизлияния в мозг, активное желудочное и кишечное кровотечение, тяжелые нарушения гемодинамики.
Действия, когда непосредственная угроза для жизни пациента отсутствует
Установите возможную причину и форму ОПП
Наиболее частыми причинами ОПП являются:
 Отравления различной этиологии, чаще – суррогаты алкоголя;
Отравления различной этиологии, чаще – суррогаты алкоголя;  Гиповолемия любой этиологии (крово-
Гиповолемия любой этиологии (крово-
течение, диарея, рвота, хирургические
заболевания органов брюшной полости и т.д);
 Сахарный диабет;
Сахарный диабет;
Различные заболевания сердца (артериальная гипертензия, сердечная недостаточность);
 Сепсис;
Сепсис;
Длительная гипотензия любой этиологии;
 Гипоксия любого генеза;
Гипоксия любого генеза;  Ятрогении (использование в/в рентге-
Ятрогении (использование в/в рентге-
ноконтрастных средств, декстранов, нефротоксичных антибиотиков и т.д.).
Внимание! Анурия чаще наблюдается при длительной гипотензии и полной обструкции мочевыводящих путей. Если указанные причины выявить не удается, но наблюдается анурия – чаще всего это связано с двухсторонней окклюзией почечных артерий (например, расслаивающая аневризма аорты) или некрозом кортикального слоя почек (отравления);
Выработать тактику лечения проще, если разделить ОПП на преренальную, ренальную (паренхиматозную) и постренальную (обструктивную) формы.
Преренальная ОПП
Преренальная ОПП – функциональное расстройство, возникающее в результате нарушения кровоснабжения почек. Это самая частая причина ОПП – на ее долю приходится приблизительно 60% всех случаев.
Основные причины: Уменьшение ОЦК; Артериальная гипотония;
Сердечная недостаточность (тяжелая); Печеночная недостаточность; Применение лекарственных препара-
тов: ингибиторов ангиотензинпревращающего фермента (иАПФ), блокаторов ангиотензиновых рецепторов, нестероидные противовоспалительные препараты (НПВП) и др.
для заметок