Материал: Metodichka_po_pulmonologii_Ionova_2020_goda
возраста, массы тела, эмоциональною состояния. Эмоциональная и физическая нагрузки увеличивают как частоту, так и глубину дыхания — возникает глубокое дыхание Длительное пребывание в покое, особенно в горизонтальном положении, во время сна снижает объем вдыхаемого воздуха, дыхание становится поверхностным Волевым усилием человек может заставить себя дышать поверхностно или глубоко и даже приучить себя так дышать постоянно, например, «дыхание по Бутейко» — очень поверхностное редкое дыхание.
Глубину дыхания можно ориентировочно определить по продолжительности дыхательных шумов на вдохе и выдохе. Однако это не всегда бывает надежным. Более объективным является визуальное наблюдение за величиной движений грудной клетки при вдохе и выдохе, а также за продолжительностью этих фаз. Самым объективным методом может быть только спирография.
Патологически обусловленное глубокое дыхание возникает при многих заболеваниях, сопровождающихся токсическим воздействием на ЦНС, и, в частности, раздражающим действием на дыхательный центр, что наблюдается при тяжелом течении инфекций, при лихорадочных состояниях, при печеночной и почечной коме, болезнях обмена веществ (диабетическая кома), а также при заболеваниях головного мозга и оболочек, при анемии.
Выделяют особый вид глубокого шумного дыхания — дыхание Куссмауля, которое возникает у пациентов с глубокой комой. Примером такого «большого дыхания» может быть дыхание при диабетической коме, обусловленное сильным раздражением дыхательного центра кислыми продуктами обмена. Подобное бывает и при уремической и печеночной коме в фазу резко выраженного ацидоза.
Поверхностное дыхание возникает по многим причинам. В большинстве случаев оно бывает учащенным. Очень поверхностное и редкое дыхание можно наблюдать даже у здорового человека во время глубокого сна.
Поверхностное дыхание может быть при:
а) ослаблении функции дыхательного центра (тяжелые интоксикации, атональное состояние);
б) нарушении иннервации дыхательной мускулатуры; в) ослаблении дыхательной мускулатуры;
г) ограничении экскурсии грудной клетки из-за поражения грудной стенки (боль при травме, воспалении), из-за боли при воспалении плевры;
д) ограничении экскурсии грудной клетки при скоплении жидкости или воздуха в плевральных полостях;
е) выключении части легкого из процесса газообмена (пневмония, обтурационный ателектаз, опухоль и др.);
ѐ) потере эластичности альвеол (эмфизема).
Поверхностное, но редкое дыхание отмечается при нарушении проходимости верхних дыхательных путей (стеноз гортани, отек голосовых связок, инородное тело, опухоль, сдавливание трахеи), при этом вдох будет продолжительным. Поверхностное и редкое дыхание, но с удлиненным выдохом возникает при сужении мелких бронхов (бронхиальная астма, бронхиолит).
Поверхностное, частое дыхание бывает у больных разлитым перитонитом. Ограничение глубины дыхания происходит из-за боли, возникающей при трении
36
воспаленных листков брюшины.
Оценивая характер дыхания, надо обратить внимание на соотношение фазы вдоха и выдоха, что имеет существенное диагностическое значение.
Втечение одного дыхательного цикла здоровою человека, находящегося в покое, фаза вдоха короче фазы выдоха на 10 — 20%. Это потому, что вдох активный за счет сокращения диафрагмы, наружных межреберных и межхрящевых мышц. Выдох — преимущественно пассивный, «мышцы вдоха» расслабляются, воздух из легких удаляется благодаря высокой эластической тяги альвеол и участия «мышц выдоха» — мышц брюшной стенки, межкостной части внутренних межреберных мышц.
Вусловиях патологии, в том числе и при многих легочных заболеваниях, меняется темп дыхания, чаще наступает учащение (тaхипноэ), что неизбежно сказывается на продолжительности вдоха и выдоха. Вдох становится более коротким
иэнергчным, выдох приближается к продолжительности вдоха и становится более активным с подключением вспомогательной дыхательной мускулатуры.
Особую диагностическую ценность приобретает значительное удлинение одной из фаз дыхания. Удлинение фазы вдоха происходит при возникновении препятствия в верхних отделах дыхательных путей — отек гортани, опухоль гортани, инородное тело, ларингоспазм, сдавление трахеи. Вдох становится шумным, продолжительным (стридорозным), его легко можно услышать на расстоянии.
Значительное удлинение выдоха на фоне редкого дыхания, сопровожда-
ющегося свистящими хрипами на выдохе, характерно для сужения просвета мелких бронхов (воспалительный отек при бронхиолите, аллергический отек, спазм при бронхиальной астме).
Участие вспомогательной мускулатуры в акте дыхания. В покое венти-
ляция легких обеспечивается в основном благодаря сокращению межреберных мышц и диафрагмы. При волевом усилении дыхания, при волнении, физической нагрузке, а также при патологических состояниях легких, сердца, обмена веществ в реализацию акта дыхания включается вспомогательная мускулатура: лестничные, кивательные, трапециевидные, ромбовидные, передние зубчатые, грудные, мышцы брюшной стенки.
Если исключается волевая гипервентиляция, психоэмоциональная и физическая нагрузки, то усиленное дыхание есть признак патологии — признак одышки, а участие вспомогательной мускулатуры ее индикатор. Основная роль вспомогательной мускулатуры — облегчить подъем ребер на вдохе и усилить выдох.
Об участии в акте дыхания вспомогательной мускулатуры можно предположить по движениям крыльев носа, но более достоверно — по напряжению во время вдоха и выдоха кивательных, трапециевидных, грудных, передних зубчатых мышц, а также по напряжению передней брюшной стенки.
37
Пальпация:
Пальпация органов дыхания проводится по следующей схеме:
1)пальпация гортани и трахеи;
2)пальпация грудной стенки: кожа, подкожная клетчатка, мышцы, позвоночник, грудина, ребра, межреберья, лимфатические узлы;
3)определение эластичности грудной клетки,
4)определение голосового дрожания;
5)выявление побочных шумов: шум трения плевры, сухие и влажные хрипы, шум плеска.
Гортань и трахея:
Гортань и трахея доступны пальпации в тех же пределах, что и осмотр — передняя и боковые поверхности. Ощупывается кожа, перстне-щитовидная и щитовидная мышцы, хрящи — щитовидный, перстневидный, кольца трахеи, межкольцевыс промежутки, а также поверхностные мышцы шеи и лимфатические узлы.
При пальпации левая рука врача удерживает голову пациента на уровне затылка, что позволяет регулировать величину наклона головы, достигая максимального расслабления мышц шеи. Правой рукой (II и III пальцы) ощупывает все элементы гортани, кольца трахеи.
Межкольцевые пространства (там, где это доступно) исследуются кончиком указательного пальца, установленного более перпендикулярно между кольцами трахеи. Далее исследуются поверхностно расположенные лимфоузлы гортани, а также лимфоузлы в передних шейных треугольниках слева и справа. Ощупываются мышцы шеи. Кивательные и трапециевидные мышцы после поверхностного ощупывания исследуются сжатием между большим и указательным пальцами. Оценивается их тонус и болезненность.
У здорового человека при поверхностной и глубокой пальпации гортани, трахеи, мышц и лимфоузлов шеи определяется хорошая эластичность кожи, мышцы, хрящи гортани и трахеи имеют ровную гладкую поверхность, безболезненные. Лимфоузлы не увеличены, тонус кивательных и трапециевидных мышц хороший, одинаковый с обеих сторон, боли при ощупывании нет.
При воспалении и травматическом повреждении верхних отделов дыхательных путей и лѐгких возможны отечность кожи и подкожной клетчатки, появление крепитации как признака подкожной эмфиземы, боли при воспалении мышц, хрящей, возникновение неровностей при опухоли, увеличение лимфоузлов. Возможно снижение тонуса и атрофия верхней части трапециевидной мышцы на стороне поражения при хронических легочных заболеваниях.
В завершение пальпации гортани и трахеи исследуется «вилочный» симптом (Г.В. Рубинштейн). II и III пальцы правой руки устанавливаются в виде вилки по разным сторонам трахеи над рукояткой грудины и оценивают ее положение. В норме трахея располагается по средине шеи. При одностороннем циррозе легкого после перенесенного туберкулеза, абсцесса, гангрены, а также
после частичной или полной резекции одного лѐгкого трахея смещается в
38
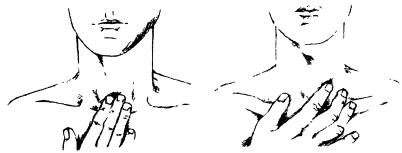
сторону патологическою процесса.
Пальпация гортани и трахеи:
Пальпация грудной клетки:
Пальпация грудной клетки. Исследование проводится последовательно:
1)кожа;
2)подкожная клетчатка;
3)мышцы;
4)позвоночник;
5)ребра и межреберья, то есть, оценивается состояние грудной стенки;
6)эластичность грудной клетки и голосовое дрожание.
Применяется поверхностная и глубокая пальпация. Для выявления отечности, крепитации, тонуса мышц грудной клетки используется компрессия одним или двумя пальцами.
Пальпация проводится одной или двумя руками одновременно на симметричных участках сначала спереди, затем сзади и с боков по принципу «сверху вниз». Симметричные места исследований должны выбираться с учетом условных опознавательных линий и областей грудной клетки.
Кожа и подкожная клетчатка исследуются обычным методом (температура, влажность, тургор). Обращается особое внимание на их состояние в задненижних и боковых отделах, так как при экссудативном плеврите, опухоли плевры возможна их отечность.
Исследуется толщина кожно-жировой складки слева и справа. Применяется не только компрессия указательным пальцем, но и сдавливание складки между указательным и большим пальцами. У здоровых складки с обеих сторон одинаковые, вмятины от давления пальцев не образуется, болезненности нет.
Мышцы грудной стенки и плечевого пояса исследуются поверхностной,
затем глубокой пальпацией. Трапециевидные, большие грудные, широчайшие и длинные мышцы спины, передние зубчатые исследуются методом компрессии пальцем для определения тонуса и выявления болезненности, а первые три — захватыванием и сжатием между указательным и большими пальцами. Обращается внимание на верхние отделы трапециевидных мышц, которые при хрониче-
39
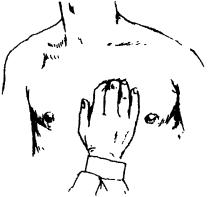
ских легочных заболеваниях атрофируются и теряют тонус.
Пальпация межреберных мышц в межреберных промежутках проводит-
ся кончиками II—III пальцев от позвоночника до грудины. В норме межреберные промежутки эластичны, податливы, безболезненны. Эта же пальпация позволяет судить о межреберных нервах. Как ориентировочный прием для оценки состояния межреберных нервов, компрессионную пальпацию указательным пальцем можно провести в трех точках — у позвоночника, по подмышечной линии и у грудины. Наличие боли предполагает невралгию межреберного нерва.
Ребра так же, как и межреберья, ощупываются на всем протяжении, особое внимание обращается на места сращения хряща и кости.
Пальпация межреберий:
У здорового человека при пальпации грудной клетки все ее элементы имеют ровную, гладкую поверхность, их глубокая пальпация безболезненная. Наличие локальной отечности кожи, подкожной клетчатки, мышц, их болезненность — признак воспаления или травмы. Локальная крепитация и локальная боль при исследовании ребер указывает на их перелом. Очаги уплотнения, локальное разрастание тканей свидетельствуют об опухоли.
Резистентность (эластичность) грудной клетки и межреберных промежутков:
Резистентность грудной клетки — это ее способность оказывать сопротивление при сдавлении в сагитальном и фронтальном направлении. Определяется общая резистентность грудной клетки и сравнительная резистентность каждой половины или отдельных участков грудной клетки.
При исследовании общей резистентности врач накладывает кисти пальцами вверх: одну — на грудину так, чтобы основание ладони приходилось на основание мечевидного отростка, другую на позвоночник на том же уровне. Далее делаются качательные 2-3 сдавливания грудной клетки с умеренным нарастанием усилия, но не до сильного. Первое сдавливание должно быть очень осторожным, особенно у пожилых (при значительном усилении возможен перелом ребер) и у больных с заболеваниями ребер и межреберий. При любом подозрении на пере-
40