Материал: Язык зеркало организма
ПОРАЖЕНИЯ ЯЗЫКА ПРИ ЗАБОЛЕВАНИЯХ ВНУТРЕННИХ ОРГАНОВ |
|
|
|
||
Характерна цикличность течения дрожжевых стоматитов у больных ост- |
|
||||
рым лейкозом. Успех лечения бывает временным, и возможно новое обостре- |
|
||||
ние стоматита. Это позволило расценить возникновение кандидоза полости рта |
|
||||
как индикатор тяжести состояния больного острым лейкозом. Аллергические |
|
||||
стоматиты, по нашим данным, у больных лейкозом редки. Медикаментозный |
|
||||
буллёзный стоматит после лечения антибиотиками сопровождается слабо вы- |
|
||||
раженной воспалительной реакцией. |
|
|
|
|
|
При оказании стоматологической помощи большое значение придаётся |
|
||||
ликвидации постэкстракционных кровотечений. Опасность кровотечений при |
|
||||
лейкозах во рту настолько велика, что ещё в 1898 году Ф.Кон среди прочих при- |
|
||||
чин геморрагического диатеза в полости рта(наряду со скорбутом, гемофили- |
|
||||
ей, болезнью Верльгофа) рассматривает и лейкемию. Санацию полости рта |
|
||||
больным лейкозом проводят в период ремиссии и строят по общим принци- |
|
||||
пам. |
|
|
|
|
|
Лейкемиды - опухолевые экстрамедуллярные |
очаги |
кроветворения. Воз- |
|
||
никновение их связано с выходом бластных клеток в сосудистое русло и диссе- |
|
||||
минацией в различные органы и ткани с формированием очагов пролиферации |
|
||||
данного клона лейкемических клеток. При хронических лейкозах появление |
|
||||
лейкемидов может быть первым, а порой и единственным манифестным при- |
|
||||
знаком гематологического заболевания. Клинически лейкемиды протекают в |
|
||||
виде папулёзных, узловатых и опухолевидных образований, эритродермий. |
|
||||
Многочисленные папулёзные высыпания наиболее характерны для острых |
|
||||
миелобластного, миеломонобластного и монобластного лейкозов. Как прави- |
|
||||
ло, элементы появляются внезапно и отличаются симметричным расположе- |
|
||||
нием, величиной 1-5 мм, округлой, полусферической или плоской формой, |
|
||||
плотной, реже мягкой консистенции, синюшно-красной окраски и с гладкой |
|
||||
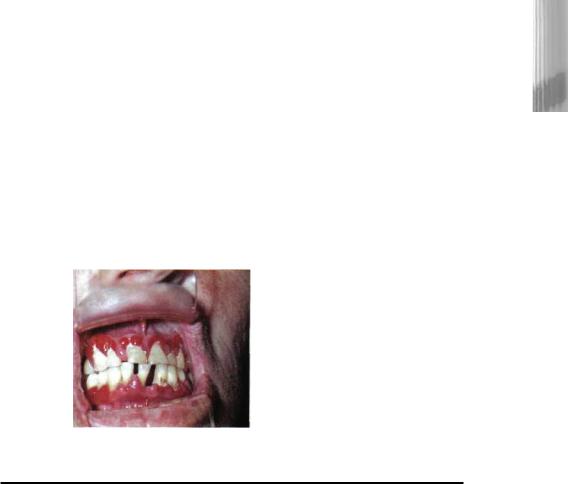
поверхностью (рис. 10-43). В полости рта они подвергаются некротически-яз- |
|
||||
венному распаду с появлением болезненности, редко - спонтанному регрессу. |
|
||||
Узловатые лейкемиды - до 2,5-3 см в диаметре, шаровидные, плотной или |
|
||||
пастозной консистенции, синюшно-розовые или буровато-коричневые. Узлы |
|
||||
подвергаются гнойно-некротическому распаду с образованием болезненных язв, |
|
||||
резистентных к местной тера- |
|
||||
пии, возможен спонтанный рег- |
|
||||
ресс. Насыщенные красные тона |
|
||||
в окраске узлов, их сочность, |
|
||||
присоединение |
геморрагического |
|
|||
компонента, |
образование |
|
|||
пузырей, |
изъязвление |
более |
|
||
свойственны |
острым |
лейкозам. |
|
||
Специфические эритродермий при |
|
||||
лейкозах |
трудно |
отличить |
от |
||
эритродермий |
другой |
природы. |
|
||
Весьма характерен для |
|
|
них сильный 3УД- |
||
Рис. 10-43 : |
|
|
|
||
Лейкемические инфильтраты. |
|
|
|
|
|
283
ГЛАВА 10
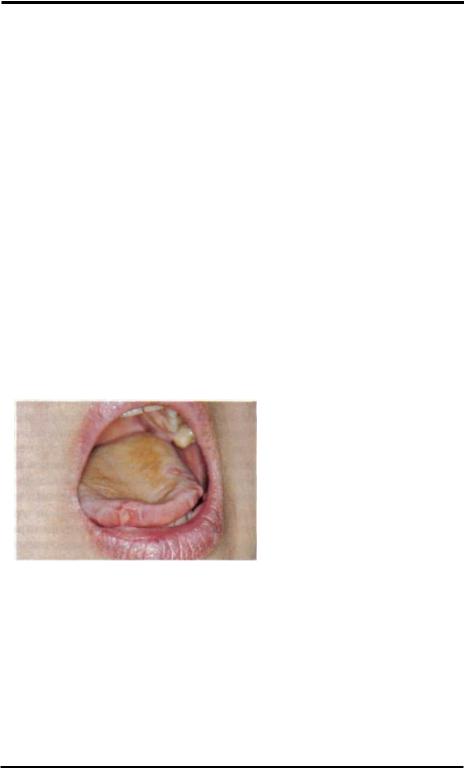
Первичные язвы более характерны для хронического лейкоза. Они возникают на видимо здоровой коже и слизистой оболочке рта первично, нередко провоцирующую роль играет небольшая травма. Язвы округлые или овальные, их блестящее сочное дно имеет насыщенно-красный цвет и может быть покрыто местами грануляциями, гнойно-некротическим налётом. Неровные подрытые края язв по периферии иногда окаймлены инфильтрированным ободком розово-красного цвета. Язвенные лейкемиды иногда могут достигать больших размеров (до 5 см).
Неспецифические высыпания при лейкозах могут быть обусловлены их патогенетическими симптомокомплексами (анемия, тромбоцитопения и др.) или носить характер паранеоплазий. В последнем случае нередко наблюдаются уртикарные высыпания, элементы многоформной экссудативной эритемы, эрозивные поражения. В стадии развития лейкоза возникают множественные геморрагии, картина язвенно-некротического поражения (подробнее см. лейкозы).
|
|
Лечение проводят по схемам, применяемым в терапии лейкозов. |
|
||||
|
|
Хронический ретикулёз (рис. 10-44) (моноцитарная хроническая лей |
|
||||
|
кемия). Первый симптом заболевания - увеличение лимфатических узлов, сна |
|
|||||
|
чала регионарных (при этом нередко первыми увеличиваются подчелюстные и |
|
|||||
|
шейные лимфатические узлы), затем генерализованное. Постепенно увеличи |
|
|||||
|
ваются селезёнка и печень, нарастают слабость, артралгии, субфебрилитет. Кли |
|
|||||
284 |
нически преобладают алейкемические формы ретикулёзов с нормальным или |
|
|||||
слегка сниженным количеством лейкоцитов. При хроническом ретикулёзе |
|
||||||
, ■ |
|
|
чаще, чем при всех другихлей- |
|
|||
|
|
|
козах, возникают |
изолированные |
|
||
|
|
|
поражения |
кожи |
и |
слизистых |
|
|
|
|
оболочек (з уд, эритродермии, |
|
|||
|
|
|
опухолевидные |
образования, |
|
||
|
|
|
стоматиты). |
Диагностическая |
|
||
|
|
|
ценность ихтем более велика, что |
|
|||
|
|
|
изменения |
|
со стороны |
|
|
|
|
|
периферической крови |
длительное |
|
||
|
|
|
время отсутствуют. |
|
|
|
|
|
|
|
Среди |
всех |
изменений |
||
|
|
Рис. 10-44. Поражение языка при |
|||||
|
|
наиболее |
часты |
различные - |
ги |
||
|
|
хроническом ретикулёзе. |
|||||
|
|
перпластические |
процессы |
в |
|||
|
|
|
|||||
челюстно-лицевой области. Bohne, Husmans (1932) описывают больную со значительным увеличением левой миндалины. Опухолевые узлы при этом располагались на мягком нёбе, корне языка и угле нижней челюсти. Опухолевые узлы вскоре подверглись распаду, несмотря на проведённую лучевую терапию. Встречаются и другие варианты специфической метаплазии: симметричные опухолевые узлы на твёрдом нёбе, в толще языка и т.д. Вскоре после обнаружения они подвергаются распаду с образованием некротических язв.
ПОРАЖЕНИЯ ЯЗЫКА ПРИ ЗАБОЛЕВАНИЯХ ВНУТРЕННИХ ОРГАНОВ |
|
|
Из неспецифических проявлений - Szabo (1956) описал 2-летнего ребён- |
|
|
ка, у которого хронический ретикулёз начался с картины молочницы с необыч- |
|
|
ным для детей хроническим течением, а затем присоединился язвенный сто- |
|
|
матит. Гематологические изменения, характерные для ретикулёза, были |
|
|
выявлены лишь через полтора года. |
|
|
По нашим наблюдениям, уже на самых ранних стадиях заболевания у боль- |
|
|
ных хроническим ретикулёзом нередко появляются рецидивирующие афты |
|
|
полости рта. В период обострения афты переходят в язвы, приобретая иногда |
|
|
некротический характер. |
|
|
Геморрагические диатезы объединяют группу различных по своей при- |
|
|
роде заболеваний, признаком которых является кровоточивость, возникающая |
|
|
самопроизвольно или под влиянием различных травм. Геморрагический диа- |
|
|
тез может наблюдаться при болезнях крови, печени, почек, инфекционных за- |
|
|
болеваниях, авитаминозах, аллергиях, гормональных нарушениях, лучевых по- |
|
|
ражениях и др. как сопутствующее явление. Изменения сосудистой стенки |
|
|
(сосудистый фактор) и свойств самой крови являются важными факторами, спо- |
|
|
собствующими развитию геморрагического диатеза. Сама эта группа заболева- |
|
|
ний может быть обусловлена как нарушениями свёртывающей системы крови, |
|
|
так и сосудистой патологией (геморрагические васкулиты) или патологией ряда |
|
|
кровяных факторов (болезнь Виллебрандта). |
i |
|
Гемофилия представляет собой классическую форму наследственной кро- |
||
воточивости. Заболевание выявляется обычно после травмы(порез острыми |
||
предметами, удаление зуба, прикусывание языка и др.). При развитии гемато- |
||
мы в тканях могут отмечаться компрессионные явления, приводящие к нару- |
||
шению питания органов вплоть до некроза. Гематомы нередко нагнаиваются, |
|
|
что приводит к образованию свищей. Характерным признаком заболевания |
|
|
являются гемартрозы - кровоизлияния в суставы, при этом чаше поражаются |
|
|
коленные, локтевые, голеностопные суставы. Кровотечения не всегда связаны с |
|
|
травмой, они могут возникать спонтанно. В полости рта кровотечения обычно |
|
|
наблюдаются из слизистой оболочки десневых сосочков и при прикусывании |
|
|
языка. С возрастом проявления кровоточивости становятся менее выраженны- |
|
|
ми, однако в отношении выздоровления прогноз неблагоприятный. Необхо- |
|
|
димо помнить, что для гемофилии феномен нарушенного свёртывания крови |
|
|
не является постоянным: в конце кровотечения и непосредственно после его |
|
|
окончания свёртываемость может оказаться нормальной (очевидно, само кро- |
|
|
вотечение является фактором, приводящим в действие нормальный механизм |
|
|
свёртывания; по истечении некоторого времени свёртываемость крови вновь |
|
|
понижается, обуславливая готовность к новым кровотечениям). В качестве про- |
|
|
филактических мероприятий многие гематологи (В.М.Уваров с соавт., 1975) |
|
|
рекомендуют приём земляных орехов (арахис) по 50-100 г/сутки, содержащих |
|
|
е-аминокапроновую кислоту; при развитии кровотечения применяют гемотран- |
|
|
сфузии. |
|
|
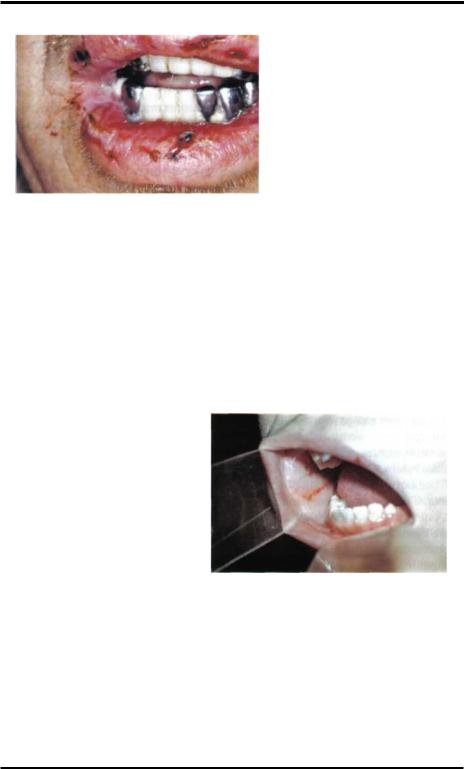
Тромбоцитопеническая пурпура (рис.10-45) - синдром, наиболее частый |
|
|
среди геморрагических диатезов, чаще наблюдается в молодом возрасте(5-6 лет). |
|
|
У женщин встречается в период перестройки нейро-эндокринной системы в воз- |
|
|
|
|
|
ГЛАВА 10
расте 15-20 и 40-50 лет. В клас- |
|
|
сификации |
И.А.Кассирского |
и |
Г.А.Алексеева |
различают - |
не |
|
|
|
|
сколько форм заболевания: ос- |
|
||||
|
|
|
|
трые |
(инфекционные, |
токси- |
|
||
|
|
|
|
к о - а л л е р г и ч е с к и е , |
|
||||
|
|
|
|
медикаментозные, алиментарные, |
|
||||
|
|
|
|
при |
эндогенных |
интоксикациях, |
|
||
|
|
|
|
коллагенозах, острой |
лучевой |
|
|||
|
|
|
|
болезни, |
острой |
анемии, |
|
||
|
|
|
|
лейкозах, |
лимфогранулематозе, |
|
|||
|
Рис. 10-45: |
|
при |
|
повторных |
- |
гемот |
||
|
Тромбоцитопеническая пурпура. рансфузиях, |
беременности), |
|
||||||
|
|
|
|
хронические |
(аутоиммунные, |
|
|||
|
симптоматические, при лучевой болезни, хронической интоксикации бензо- |
|
|||||||
|
лом и его продуктами, хронической гипопластической анемии), циклические |
|
|||||||
|
(идиопатическая тромбоцитопеническая пурпура - собственно болезнь Верль- |
|
|||||||
|
гофа; В[2-дефицитная пернициозная анемия, ряде болезней крови, инфекци- |
|
|||||||
|
ях, интоксикациях). В генезе заболевания имеет значение образование аутоим- |
|
|||||||
|
мунных антитромбоцитарных антител или недостаточность ряда метаболитов |
|
|||||||
|
(энзимов). |
|
|
|
|
|
|
|
|
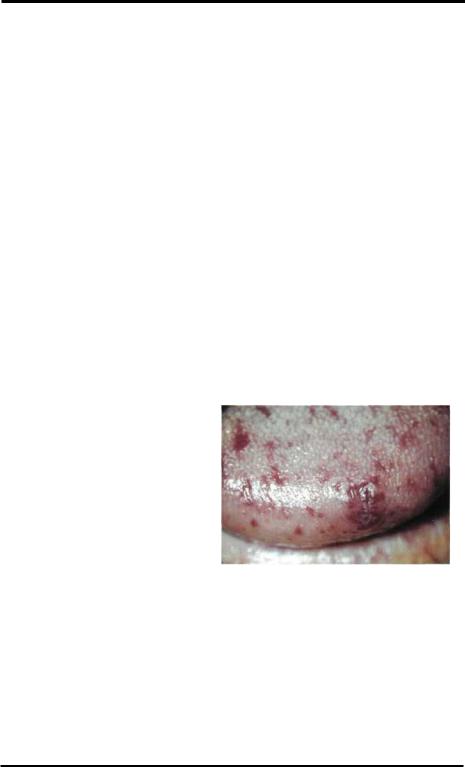
Синдром |
ВискоттаОлдрича (рис. 10-46) - наследственный |
Х-сцепленный |
|
||||||
288 симптомокомплекс, характеризующийся тромбоцитопенической |
пурпурой, эк |
|
|||||||
земой |
|
|
|
и |
|
|
|
рецидивирующей |
|
фекцией. |
В |
|
полости |
|
рта |
|
прояв |
|
|
ляется |
|
|
|
|
|
|
|
|
|
подслизистыми |
|
|
|
|
|
|
|
|
|
ниями |
|
и |
кровотечениями |
|
|
|
|
|
|
участков |
|
повышенного |
|
|
|
|
|
||
рования. |
Кровотечения |
|
|
|
|
|
|
||
но |
|
длительные |
|
|
|
|
|
|
|
тромбоцитопении. |
На |
|
|
|
|
|
|
||
возникают |
|
|
|
|
|
|
|
|
|
подслизистые |
петехии, |
в |
|
|
|
|
|
||
тах |
|
наибольшего |
|
|
|
|
|
|
|
го |
воздействия - |
длительные Рис. 10-46: |
|
|
|
|
|
||
кровоточащие |
|
эрозии |
|
|
|
|
|
||
(S.R.Porter, 1994). В крови -
Синдром Вискотта-Олдрича.
лимфопения, тромбоцитопения, резкое снижение титра изоагглютининов. Болезнь Верльгофа (идиопатическая тромбоцитопения) носит чаще семей-
ный или врождённый характер, проявляется длительным доброкачественным, рецидивирующим течением с хроническими кровотечениями, не связана с ка- ким-либо определённым этиологическим фактором. Клиническими признаками заболевания являются кровоизлияния в кожные покровы и кровотечения из слизистых оболочек, развивающиеся под влиянием мельчайших травм или
ПОРАЖЕНИЯ ЯЗЫКА ПРИ ЗАБОЛЕВАНИЯХ ВНУТРЕННИХ ОРГАНОВ
спонтанно. Наиболее часто экхимозы развиваются на коже передней поверхности туловища и конечностях, реже - на слизистой оболочке рта. В отличие от гемофилии, кровоизлияний в суставы не бывает. Нередко кровоизлияния возникают в местах инъекций. Профузные кровотечения нередко приводят к анемии. Опасные кровотечения связаны с оперативными вмешательствами в полости рта (удаление зуба, тонзиллэктомия). При повторных длительных кровотечениях развивается железодефицитная анемия. Постоянным признаком тромбоцитопенической пурпуры является симптом"щипка" (на месте щипка появляется подкожное кровоизлияние, увеличивающееся в течение нескольких часов). В полости рта отмечается сухость слизистой, нитевидные сосочки языка в отдельных участках атрофированы. В зонах атрофии чётко определяются петехии.
При дифференциальной диагностике следует помнить о других геморра- |
|
||||||
гических диатезах (геморрагические васкулиты, гемофилии, скорбут и др.) и |
|
||||||
сходных клинических признаках при аллергических состояниях(тромбоцито- |
|
||||||
пеническая пурпура). Наиболее эффективным методом лечения болезни Верль- |
|
||||||
гофа является спленэктомия. При профузных кровотечениях рекомендовано |
|
||||||
переливание тромбоцитарной массы. При отсутствии эффекта от спленэктомии |
|
||||||
и гормонотерапии назначают иммунодепрессивные препараты, инъекции ра- |
|
||||||
створа серотонина. |
|
|
|
|
|||
Геморрагический васкулит (болезнь Шенлейна-Геноха) (рис. 10-47) характе |
|
||||||
ризуется кровоизлияниями в кожу и слизистую оболочку на почве повышен |
|
||||||
ной проницаемости сосудистой стенки при отсутствии нарушений со стороны |
287 |
||||||
самой крови. Высыпания на коже |
|
, . |
|||||
и слизистых |
оболочках |
вначале |
|
||||
имеют |
|
ограниченный |
эритема- |
|
|||
тозный, |
папулёзный |
или |
|
урти- |
|
||
карный характер, в последующем они |
|
||||||
становятся |
геморрагическими. |
В |
|
||||
связи с тем, что не все элементы |
|
||||||
развиваются |
|
одновременно, |
на |
|
|||
коже |
появляются |
изменения, |
|
||||
напоминающие |
|
многоформную |
|
||||
экссудативную |
эритему: кожные |
|
|||||
инфильтраты, |
|
уртикарные |
|
||||
высыпания. Для |
Рис. 10-47: |
молниеносной |
|
пурпуры характерно |
Болезнь Шенлейна-Геноха. |
развитие её в |
связи с перенесёнными инфекционными заболеваниями. Кожные высыпания принимают сливной характер, образуя возвышающиеся над уровнем кожи геморрагии, в центре которых возникают некротические изменения с последующим развитием язв. На слизистой оболочке полости рта, наряду с петехиальными и геморрагическими изменениями, могут наблюдаться очаги деструкции от поверхностных эрозий до ,язввыполненных некротическим налётом. Отмечается их крайне медленная эпителизация. Изменения в полости рта могут быть выраже-