Материал: Язык зеркало организма

ГЛАВА 10
Для клиники острого агранулоцитоза в полости рта, как было сказано выше, характерен некротический характер воспаления, отсутствие гноя и местной воспалительной реакции, так как для образования гноя у больных агранулоцитозом нет неитрофильных лейкоцитов. Регионарные лимфатические узлы, несмотря на распространённость некротического процесса, увеличены и болезненны незначительно. Это несоответствие между тяжестью деструктивного процесса и отсутствием местной реакцииодин из главных признаков агранулоцитоза. Как указывает Morel (1957), регионарный лимфаденит при агранулоцитозе выражен даже меньше, чем у больных лейкозами, так как при агранулоцитозе отсутствует метаплазия лимфаденоидной ткани, свойственная лейкозам.
Необходимо помнить, что агранулоцитарная реакция может развиться даже после сравнительно кратковременного приёма лекарственного препарата(например, осарсола). Необходимо также помнить, что общее число лейкоцитов у больных может быть в пределах нормы, и лишь со стороны лейкограммы будут выявляться резкие изменения (содержание неитрофильных лейкоцитов менее 0,5-1 %). Также описаны случаи, когда агранулоцитоз развивался не на препарат, а после экстракции зуба. Возможно, в таких случаях имеет место функциональная недостаточность костного мозга, которая осложнилась агранулоцитарным синдромом после хирургического вмешательства.
Проявления геморрагического диатеза и развитие анемии при агранулоцитозе встречается редко, однако в некоторых нетипичных случаях, когда страдают все ростки кроветворения, возможны вышеуказанные симптомы. По мнению Микельсаара (1965), причиной некроза тканей при агранулоцитозе может быть и вторично развивающаяся грибковая флора.
Лечение: стимуляторы лейкопоэза (нуклеинат натрия, тезан, пентоксил, лейкоген, метилурацил), витамины группы В, кортикостероидные препараты, гемотрансфузии. Эффективны также гипофизарно-надпочечниковые гормоны, антибиотики. Симптоматическая терапия изменений в полости рта проводится только на фоне патогенетического лечения. Беззащитность больных агранулоцитозом перед инфекцией требует внимательного наблюдения и мощного антибактериального прикрытия.
Лейкозы. Лейкоз - системное заболевание крови, характеризующееся прогрессирующей клеточной гиперплазией в органах кроветворения с резким преобладанием пролиферативных процессов над процессами нормальной дифференциации клеток крови, метапластическим разрастанием анаплазированных элементов, развивающихся исходных клеток ретикулярной стромы. В зависимости от клеточной морфологии выделяют несколько форм заболевания: ретикулёз, гемоцитобластоз, эритромиелоз, мегакариоцитарный лейкоз.
Острые лейкозы - наиболее тяжёлая форма. Заболевают преимущественно лица молодого возраста. Первое сообщение о поражениях в полости рта при остром лейкозе принадлежит Ebstein (1889). Протекает либо с обилием симптомов, либо почти без внешних проявлений. Клиническая картина определяется анемией, признаками геморрагического синдрома и вторичными септи- ко-некротическими процессами. Характерны большие колебания количества

ПОРАЖЕНИЯ ЯЗЫКА ПРИ ЗАБОЛЕВАНИЯХ ВНУТРЕННИХ ОРГАНОВ
лейкоцитов: наряду со зрелыми лейкоцитами присутствуют бластные формы. Диагноз заболевания основывается на изучении состава периферической крови и костного мозга.
Клиническая картина поражений полости рта при развёрнутой фазе лейкоза складывается из 4 основных синдромов: гиперпластического, геморрагического, анемического и интоксикационного. Гиперплазия тканей (безболезненные бляшки и разрастания на десне, спинке языка, нёбе) нередко сочетаются с некрозом, язвенными изменениями (в 18% случаев). В основе геморрагического синдрома, выявляющегося у 50-60% больных, лежит резкая тромбоцитопения и анемия. Клинические проявления различны: от мелкоточечных и мел-
копятнистых высыпаний до обширных подслизистых и подкожных кровоизлияний (экхимозов). На языке нередко обнаруживаются гематомы.
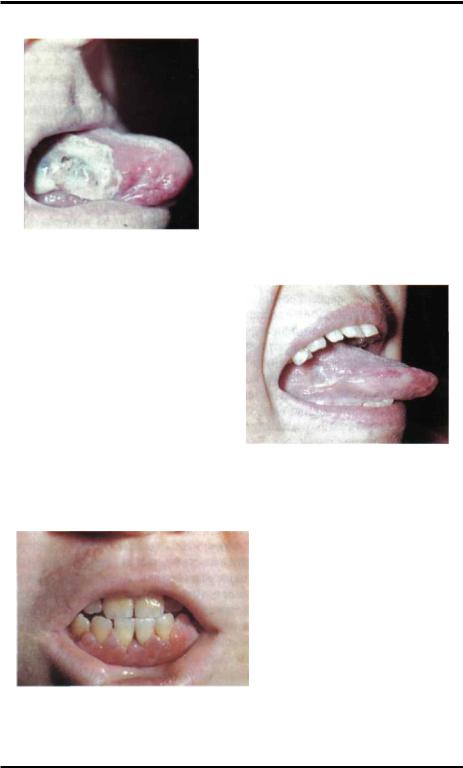
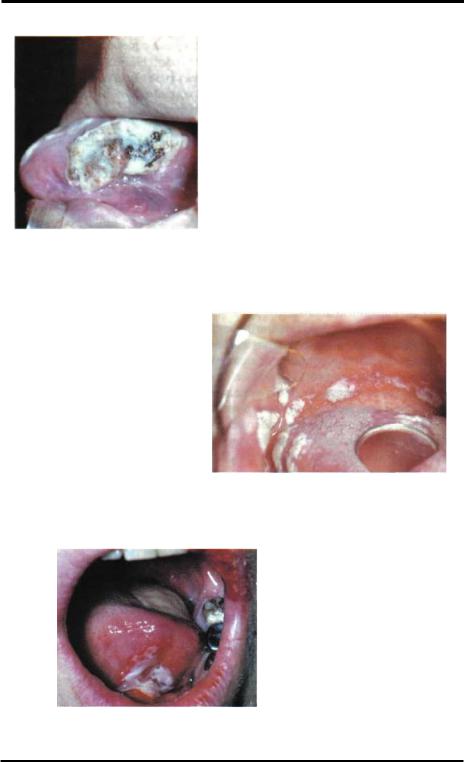
При острых лейкозах в55% случаев наблюдается язвенно-некротический характер поражения слизистой оболочки полости рта(Ф.Х.Хаваш, 1965), особенно в области мягкого нёба, спинки и кончика языка. Гистологически определяются многочисленные некрозы слизистой оболочки, проникающие в подслизистый, а нередко и в мышечный слой.
Несмотря на выраженность деструктивных изменений слизистой оболочки, в ней отсутствует обычная воспалительная лейкоцитарная инфильтрация, имеются лишь клеточные инфильтраты, характерные для данной формы лейкоза. В местах неповреждённого эпителия слизистая оболочка истончена или отёчна. В результате резкого повышения гидрофильности коллоидов погибших клеток отмечается их набухание с последующим разрывом и формированием полостей. Имеется гиперплазия лимфатического аппарата языка и мягкого нёба.
Характерно, что лимфоидные клетки сохраняются в центральной части фолликулов, а бластные клетки располагаются по периферии. Нередко отмечаются кровоизлияния в подслизистом слое, реже - в эпителии. При некоторых формах лейкоза может развиваться своеобразная инфильтрация дёсен. Инфильтраты располагаются сравнительно неглубоко. Слизистая оболочка над ними гиперемирована, местами изъязвлена или её участки отторгаются, что нередко сопровождается секвестрацией альвеолярного гребня. Специфичность гипертрофических язвенных гингивитов подтверждается цитологическим и гистологическим анализом. Поражение губ при остром лейкозе характеризуется истончением эпителия, сухостью или гиперпластическими изменениями. В углах рта развиваются "лейкемические" заеды. Могут наблюдаться некротические типы афтозных высыпаний. При поражении языка отмечается тёмно-бурый налёт, нередко - изъязвления спинки и боковых участков языка(язвенный глоссит); может наблюдаться макроглоссия, неприятный запах изо рта. Зубы нередко подвижные, при их удалении наблюдается продолжительное кровотечение. Развитие язвенных процессов в полости рта связано с понижением сопротивляемости организма, что обусловлено снижением фагоцитарной активности лейкоцитов и иммунных свойств сыворотки крови. Причиной язвенно-некро- тических изменений слизистой рта может явиться и применяемая при лечении острых лейкозов терапия цитостатическими препаратами (Ю.А.Ашмарин, 1972).

ГЛАВА 10
логическом исследовании обнаруживается лимфоидная инфильтрация стромы слюнных желёз, иногда периваскулярный склероз и склероз соединительной ткани крупных желёз. М.С.Дульцин (1956), Chaundry (1962) обнаружили у больных лимфолейкозом опухолевидные разрастания на твёрдом нёбе; иногда возникают поверхностные афты (не такие глубокие, как при миелолейкозе). Лимфолейкоз отличается более доброкачественными поражениями полости рта. Язвы заживают быстрее, чем при других лейкозах: это обусловлено тем, что у больных лимфолейкозом миграция лейкоцитов существенно не отличается от таковой у здоровых людей, а снижение фагоцитарной активности выражено меньше, чем при всех других формах лейкозов. Проявления геморрагического диатеза также возникают реже и имеют умеренный характер, несмотря на выраженную тромбоцитопению.
Хроническим моноцитарным лейкозом чаще болеют лица пожилого возраста. Отмечается увеличение регионарных лимфатических узлов с генерализованным лимфаденитом. Чаще, чем при других формах лейкоза, имеются изолированные поражения кожи и слизистой оболочки полости рта. В основном при осмотре определяются анемия, бледность кожных покровов и слизистых оболочек, иногда неспецифические высыпания (буллёзные образования, уртикарии), небольшие подслизистые кровоизлияния (в отличие от других вышеописанных лейкозов, кровотечения не характерны). Больные отмечают кожный зуд, эритродермию, встречаются опухолевидные образования, гиперпластические процессы, напоминающие специфические метаплазии.
Необходимо отметить, что из-за резкого снижения сопротивляемости организма при лейкозах, в полости рта нередко развивается кандидоз. По данным ряда авторов, грибковые поражения полости рта обнаружены у25% больных острым лейкозом и развиваются вследствие специфического лейкемического процесса и действия лекарств(антибиотики, цитостатики, кортикостероиды). Ряд авторов (А.И.Саградян, 1964; Lannigan, Meynell, 1959) описывают гранулематозную форму кандидоза у нелечённых больных, задолго до появления специфических симптомов. Течение грибкового стоматита и глоссита характеризовалось рядом особенностей. Нередко отсутствовала стадия катарального воспаления, которая обычно предшествует появлению налётов. На фоне бледной слизистой оболочки ротовой полости обнаруживались мелкоточечные или пышные хлопья налёта, который снимался с некотором усилием, обнажая слегка мацерированную слизистую оболочку. На языке развиваются желтоватые, плоские, плотные, слегка приподнятые на узком основании бляшки неправильной формы, расположенные на умеренно инфильтрированной слизистой оболочке, 1 -5 мм в диаметре. Патологоанатомические исследования показали, что эти грибовидные образования представляют собой участок выраженного гиперкератоза эпителия сосочков языка, пронизанный эпителием гриба. В некоторых случаях дрожжевому стоматиту предшествовали или сопутствовали дрожжевые поражения губ и углов рта. Изолированный кандидозный глоссит в виде "волосатого языка" или в виде появления типичного налёта на дорсальной и нижнебоковых поверхностях языка обнаружен у7% больных.