Материал: Ядовитые технические жидкости
На основании современных представлений о метаболизме, распределении и выведении метилового спирта при отравлениях намечены следующие пути патогенетической терапии:
> удаление яда из желудка;
^ предупреждение образования токсических метаболитов метанола;
> окисление токсических метаболитов метанола до безвредных продуктов.
При остром пероральном отравлении метанолом первая помощь заключается в скорейшем удалении из желудка невсосавшегося яда. Для этого следует вызвать рвоту (желательно неоднократно) и при первой возможности промыть желудок через зонд водой или 1-2% раствором гидрокарбоната натрия. В связи с тем, что метанол и продукты его метаболизма в течение нескольких дней после отравления выделяются слизистой желудка, рекомендуется не только раннее промывание желудка, но и многократные промывания в более поздние сроки - в течение 1 -3 суток - с целью удаления ядовитых веществ из организма. Лучше проводить орошение желудка 2% раствором гидрокарбоната натрия через двухканальный зонд. При этом более полно выводятся ядовитые продукты из организма. В тяжелых случаях отравления метиловым спиртом орошение желудка в 1 - е сутки нужно непрерывно (24 часа). На 2-3 сутки можно ограничится орошением на протяжении 12 часов, а в 4-5 сутки - 6 часов. Длительное орошение желудка является более щадящей процедурой, чем многократное промывание.
Для уменьшения образования токсичных продуктов превращения метанола (формальдегида и муравьиной кислоты) необходимо замедлить процессы его метаболизма. С этой целью используют этанол, который способен конкурировать с метанолом за связь с ферментом (алкогольдегидрогеназой), метаболизирующем спирты. При этом значительно снижается образование формальдегида и муравьиной кислоты, и метанол в большом количестве выводится из организма в неизмененном виде. Этиловый спирт (этанол) назначают внутрь в виде 30% раствора (лучше всасывается, чем 40% раствор) 100 мл, затем повторно по 50-100 мл через 2-4 часа. Клиническим признаком достаточности дозы этанола является состояние легкого алкогольного опьянения. При тяжелых отравлениях и невозможности приема этанола внутрь его водят внутривенно капельно в виде 5% раствора в 5% растворе глюкозы из расчета на чистый этанол 1 -2 г. на 1 кг массы тела больного в сутки. Обычная продолжительность терапии этанолом составляет от 2 до 5 суток. При проведении гемодиализа доза этанола обычно увеличивается в 2 раза в связи с ускорением его элиминации с диализирующей жидкостью.
В настоящее время известно значительное количество соединений, способных подавлять активность АДГ. Это пиразолы, амиды, сульфоксиды, оксимы и ингибиторы АДГ иной природы, действие которых обусловлено блокадой цинка, входящего в состав энзима, связыванием тиоловых групп и т.д.
В клинической практике в настоящее время применяются, в основном, специфический конкурентный ингибитор АДГ 4-метилпиразол. Применение 4-метилпиразола осуществляется по следующей схеме: первое введение проводится внутривенно в дозе 15 мг/кг в виде 0,5% раствора, в дальнейшем - по 10 мг/кг через каждые 12 часов в течение 2 суток. В связи с активацией метаболизма препарата ферментативными системами, связанными с цитохромом Р450, дозу 4-метилпиразола после 2 суток снова увеличивают до 15 мг/кг.
Ускорение окисления токсических метаболитов метанола до углекислоты и воды может быть достигнуто внутривенным введением раствора марганцовокислого калия (КМп04), являющегося активным окислителем. Отравленным метанолом следует повторно капельно вводить 50 мл 0,1% раствора марганцовокислого калия (2-3 раза в сутки) до стойкого улучшения общего состояния.
При интоксикации метанолом в качестве средств специфической терапии, вызывающих ускорение метаболизма муравьиной кислоты, используют лейковорин - внутривенно по 1 мг/кг, (не более 100 мг), фолиевую кислоту - по 1 мг/кг каждые 4 ч на протяжении 3 - 5 дней в сочетании с пиридоксином и тиамином (по 100 мг каждый).
Одним из наиболее эффективных методов выведения метанола и его метаболитов из организма является гемодиализ. Показано, что при проведении гемодиализа время полувыведения метанола сокращается до 2,5 - 3,5 ч. Гемодиализ проводится до полного удаления метанола и продуктов его биотрансформации из крови. Если концентрацию яда и его метаболитов определить невозможно, то гемодиализ проводят до устранения метаболического ацидоза. Гемосорбция при интоксикации метиловым спиртом нецелесообразна, так как активированные угли не сорбируют метанол и его метаболиты.
Больному назначается покой, при необходимости - оксигенотерапия, сердечнососудистые средства, трансфузионная терапия. Проводится энергичная борьба с ацидозом - обильное щелочное питье, внутривенное капельное введение 4% раствора гидрокарбоната натрия (до 1,5-3,0 л в первые сутки под контролем РН мочи и содержания бикарбонатов крови); создается легкий компенсированный метаболический алкалоз. Восполняется витаминная недостаточность, причем витамины вводятся в больших количествах (В1 - 5 мл 5% раствора, С - 10-20 мл 5% раствора, В2 - 2 мл 1% раствора, РР - 4 мл 1% раствора в сутки). Показано назначение преднизолона 60-120 мг внутривенно, глутаминовой кислоты по 1 г внутрь 3-6 раз в сутки или до 500-800 мл 1% раствора внутривенно капельно. При прогрессирующем снижении зрения или слепоте проводится дегидратационная терапия, введение в вену 20 мл 10% раствора глюкозы, 20 мл 0,25% раствора новокаина, люмбальные пункции (повторно через 3-4 дня) с извлечением 10-15 мл ликвора; супраорбитальное введение атропина сульфата (1 мг 0,1% раствора) и преднизолона (30 мг).
2.2. Дихлорэтан. Физико-химические свойства и токсичность, механизм токсического действия, клиника, профилактика и принципы оказания медицинской помощи
Дихлорэтан применяют как органический растворитель для приготовления дегазирующих растворов из хлористого сульфурила, дихлорамина Б и гексахлормеламина. Используют для экстракции жиров, масел, смол, восков, парафинов и как исходный продукт при синтезе некоторых соединений; применяются также для химической чистки обмундирования.
Химически чистый дихлорэтан (ДХЭ) - бесцветная, прозрачная жидкость с запахом, напоминающим хлороформ или этиловый спирт. Молекулярный вес 98,95. Удельный вес 1,2 при 20оС. Температура кипения +83,7оС. Температура замерзания -35,3оС. Практически нерастворим в воде, хорошо растворяется в спирте, эфире, ацетоне.
Пары ДХЭ в 3,5 раза тяжелее воздуха. Хорошо сорбируются тканями одежды; наибольшей сорбционной емкостью обладает сукно. Весьма стоек по отношению к воде, кислотам и щелочам. Гидролизируется щелочами лишь при высокой температуре. Способен всасываться через неповрежденную кожу. Острые отравления встречаются при вдыхании паров ДХЭ и при попадании внутрь в жидком виде. При вдыхании паров ДХЭ в концентрации до 0,1 мг/л возникают, как правило, легкие отравления. ДХЭ в концентрациях 0,3 - 0,6 мг/л при длительном вдыхании (несколько часов) может вызывать отравления средней и тяжелой степени. Смертельная доза ДХЭ для человека при отравлении через рот составляет 10-50 мл.
Особенности токсикокинетики и биотрансформации дихлорэтана. ДХЭ, попав во внутренние среды организма, довольно быстро исчезает из крови, накапливаясь в печени и тканях богатых липидами. Однако и здесь ДХЭ не образует стабильных депо и в течение нескольких дней исчезает из организма.
Метаболизм ДХЭ проходит, главным образом, в печени, а также в почках, селезенке, печени, эпителии ЖКТ, коже. В жировой ткани ДХЭ не метаболизирует.
В биопревращении ДХЭ принимают участие преимущественно такие энзимы, как цитохром-Р-450-зависимые оксидазы смешанной функции и глютатион-Б-трансферазы.
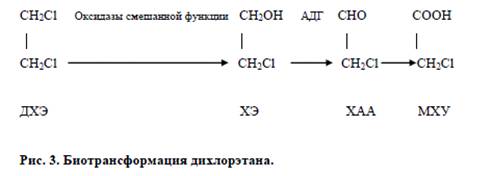
Первый этап биотрансформации ДХЭ - дехлорирование - происходит при участии неспецифической оксидазной системы микросом (оксидаз смешанной функции - ферментов из семейства гем-содержащих протеинов). В результате дехлорирования ДХЭ образуется хлорэтанол (ХЭ).
Следующим этапом является превращение хлорэтанола в хлорацетальдегид (ХАА), которое происходит под влиянием алкогольдегидрогеназы, а также и других алкогольметаболизирующих ферментных систем. Хлорацетальдегид, обладающий значительной реакционной способностью, может связываться с молекулами биосубстрата, алкилируя их, или трансформироваться в монохлоруксусную кислоту (МХУ). Образующиеся продукты биотрансформации дихлорэтана (хлорэтанол, хлорацетальдегид и монохлоруксусная кислота) примерно в 10 раз токсичнее исходного вещества. Самым токсичным из указанных метаболитов является хлорацетальдегид, обладающий выраженными алкилирующими свойствами. Основной точкой приложения ХАА являются, по видимому, сульфгидрильные группы, содержание которых в тканях при отравлении дихлорэтаном резко падает.
Взаимодействие ХАА и МХУ с
сульфгидрильными группами восстановленного глютатиона является основным
естественным путем детоксикации указанных соединений. При этом образуются
малотоксичные вещества (меркаптуровые кислоты, карбоксиметилцистеин и другие,
выделяющиеся с мочой). Основной путь метаболизма дихлорэтана представлен на
рис. 3.
Механизм токсического действия дихлорэтана. В основе токсического действия дихлорэтана лежат два основных эффекта: неэлектролитный и цитотоксический.
Неэлектролитный эффект, обусловленный действием целой молекулы яда, характеризуется угнетением функций ЦНС, проявляющихся при легкой и средней степени тяжести интоксикациях состоянием оглушенности, а при тяжелой степени - комой, угнетением жизненно важных центров - дыхательного и сосудодвигательного.
Цитотоксический эффект дихлорэтана, связан с токсическим действием продуктов его биотрансформации, которые приводят к поражению печени (жировая инфильтрация, центролобулярный некроз), почек (гидропический нефроз), легких (отек), желудочнокишечного тракта (гастроэнтерит), кожи (различной выраженности дерматиты), то есть тех органов, в которых осуществляется метаболизм ДХЭ. В наибольшей степени страдает печень.
Цитотоксическое действие продуктов биотрансформации проявляется:
1. Алкилированием белков и нуклеиновых кислот.
2. Инициированием процессов пероксидации ненасыщенных жирных кислот (НЖК) -^образованием биологически активных перекисей жирных кислота-угнетением активности многих ферментов^извращением процессов синтеза белка-^дезинтеграцией биологических мембран в клетках.
3. Повреждением клеточных органелл:
• шероховатого эндоплазматического ретикулума (процессы синтеза белка);
• гладкого эндоплазматического ретикулума (детоксицирующие функции клеток);
• лизосом (активация процессов аутолиза);
• митохондрий (нарушение клеточного дыхания).
МХУ - сильный митохондриальный яд, ингибитор цикла трикарбоновых кислот (тканевого дыхания).
Клиника отравления дихлорэтаном. В течение острого отравления дихлорэтаном можно выделить следующие наиболее характерные патологические синдромы, психоневрологические расстройства, нарушения внешнего дыхания, функций сердечнососудистой системы и желудочно-кишечного тракта, поражение печени и почек.
Психоневрологические расстройства отмечаются у большинства больных в течение первых 3 часов после поступления токсического вещества и проявляются головокружением, неустойчивостью походки, заторможенностью, адинамией или, наоборот, эйфорией, психомоторным возбуждением, слуховыми и зрительными галлюцинациями. Возможны клонико-тонические судороги, свидетельствующие о тяжелой интоксикации. В первые 1 -3 часа может развиться коматозное состояние, обусловленное наркотическим действием дихлорэтана, с расширением зрачков, ослаблением зрачковых и корнеальных рефлексов, гиперемией склер, повышением мышечного тонуса конечностей и сухожильных рефлексов или гипотонией мышц и снижением сухожильных рефлексов.
Нарушения внешнего дыхания развиваются во всех случаях отравлений на фоне выраженных неврологических расстройств, коматозного состояния, судорожного синдрома, психомоторного возбуждения, что свидетельствует об их неврогенном происхождении.
Ведущее место занимают обтурационно-аспирационные нарушения дыхания, связанные с повышенной саливацией и бронхореей, аспирацией, западением языка.
Угнетение функции дыхательного центра отмечается у больных в коматозном состоянии и проявляется замедлением ритма дыхания с выраженным снижением дыхательной экскурсии грудной клетки до полной остановки дыхания. При развитии судорожного синдрома нарушение дыхания вызвано гипертонусом мускулатуры и ригидностью грудной клетки.
При нарушении внешнего дыхания метаболический ацидоз сочетается с дыхательным.
Среди легочных осложнений основное место занимают пневмонии, которые наблюдаются у 10-15% больных.
Нарушения функции сердечно-сосудистой системы отмечаются у 80% больных. Наиболее часто уже в первые часы после отравления развивается тахикардия, возможно повышение артериального давления. Наиболее тяжело протекает экзотоксический шок.
При экзотоксическом шоке происходит необратимое падение артериального давления с отсутствием пульса на периферических артериях на фоне выраженной токсической энцефалопатии (психомоторное возбуждение, судороги, кома). Это сопровождается цианозом видимых слизистых оболочек, акроцианозом, мраморностью кожных покровов, одышкой, тахикардией. Летальность при развитии этого осложнения превышает 90%.
Развитие экзотоксического шока сопровождается выраженной токсической коагулопатией. Сначала наступает гиперкоагуляция: повышение толерантности плазмы к гепарину, возрастание содержания фибриногена, укорочение общей длительности коагуляции, потом она сменяется гипокоагуляцией: понижается толерантность плазмы к гепарину, уменьшается концентрация фибриногена, нарастает содержание свободного гепарина, увеличивается время рекальцификации и вторичного фибринолиза. При этом возможны тяжелые желудочно-кишечные кровотечения.
Токсическая гепатопатия является одним из наиболее характерных проявлений отравлений дихлорэтаном и наблюдается у 90% больных. Клинические признаки выражены на 2-5 сутки после отравления (увеличение печени, ее болезненность при пальпации, желтушность склер и кожных покровов). Желтуха и гепатомегалия в большинстве случаев выражена умеренно.
Функции почек нарушены у 80% больных на 1-3 сутки после отравления. Наиболее часто (в 60% случаев) эти нарушения касаются снижения фильтрации, почечного плазмотока у больных с явлениями экзотоксического шока. В 30% случаев развиваются альбуминурия, микрогематурия. У 3% больных возникает тяжелая нефропатия с явлениями острой почечной недостаточности (олигоанурия, азотемия) на фоне тяжелого поражения печени.
Желудочно-кишечные расстройства представляют собой наиболее частые и ранние симптомы пероральных отравлений дихлорэтаном. Это тошнота, частая повторная рвота с примесью желчи, боль в эпигастральной области, в тяжелых случаях - хлопьевидный жидкий стул с характерным запахом дихлорэтана.
Клиническая картина отравления в зависимости от путей поступления (ингаляционный, пероральный, через кожные покровы) дихлорэтана в организм имеет некоторые особенности.
При ингаляционных отравлениях в тяжелых случаях выделяют несколько периодов: начальный, относительного благополучия, поражения печени и почек, восстановления и последствий.
Начальный период обусловлен наркотическим действием яда, выраженность которого определяется концентрацией ДХЭ и временим пребывания человека в загазованном помещении. В начале пострадавшие ощущают своеобразный запах и сладковатый привкус во рту, одновременно могут отмечаться явления раздражения дыхательных путей (кашель, чихание) и слизистых оболочек глаз. Наркотическое действие яда в легких случаях проявляется в виде астенического синдрома (головная боль, общая слабость, головокружение), состояния, напоминающего опьянение; нередко возникает тошнота и рвота; в более тяжелых случаях - наблюдается дезориентация, агрессивность, немотивированные действия, сопор и кома.