Материал: Уход за больным ребёнком
Занятие №9. Особенности ухода за больными с заболеваниями мочевыделительной системы
Болезни почек и мочевыводящих путей у детей встречаются часто. Основной контингент нефрологического отделения - больные с микробно-воспалительными заболеваниями мочевыделительной системы (пиелонефрит, инфекция мочевой системы, цистит), дети, страдающие гломерулонефритом, интерстициальным нефритом, нарушениями водно-солевого обмена, дизметаболической нефропатией.
Важной составной частью лечения заболеваний почек и моче-
выводящих путей являются диета, водный режим, контроль диуре-
за, контроль артериального давления, личная гигиена ребенка.
Диета больного с гломерулонефритом предполагает исключение соли, ограничение продуктов, богатых натрием, уменьшение в рационе белка животного происхождения. Указанная диета назначается на срок 1-1,5 мес. и расширяется осторожно, по мере улучшения состояния ребенка. Количество соли в рационе ограничивается до 1 г/сутки на длительное время. Дети плохо адаптируются к бессолевой пище, поэтому необходимо помнить, что настойчивое стремление заставить ребенка есть может только усугубить отрицательное отношение к еде. Медицинская сестра должна объяснять детям, а порой и родителям необходимость соблюдения назначенной врачом диеты. В медицинской карте стационарного больного указывают допустимый объем жидкости, и допустимое количество поваренной соли, которое можно дать больному ребенку в течение суток.
При микробно-воспалительных заболеваниях мочевыводящих путей, напротив, показано обильное питье, включающее компот из сухофруктов, клюквенный морс, столовые минеральные воды. Исключают острые, копченые, жареные блюда.
При обменных нефропатиях детям также рекомендован повышенный питьевой режим. В диете ограничиваются те или иные продукты в зависимости от характера метаболических нарушений.
171
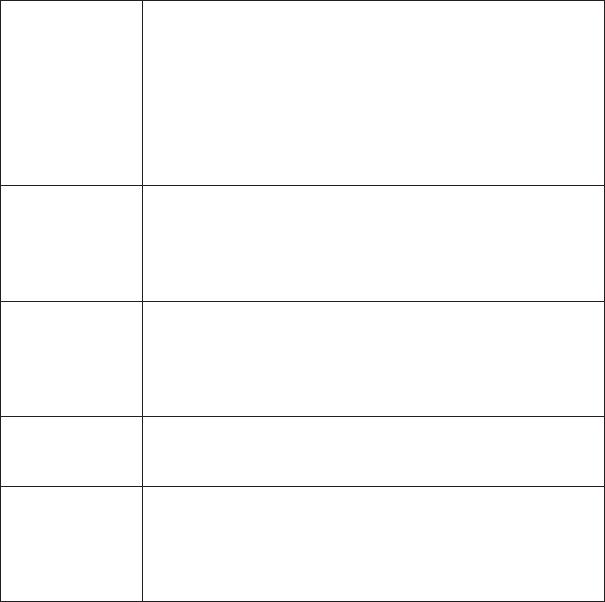
Таблица 11 - Диетотерапия при дизметаболических нефропатиях
Исключение экстрактивных веществ: бульонов, оксалогенных продуктов (лиственные зеленые овощи, щавель, петрушка, ревень, чаи, какао, шоколад).
Оксалурия Допускаются белый хлеб, свиное сало, растительные и сливочные масла, сметана, сладкие фрукты,
жидкость в достаточном количестве, больше в вечернее время. Ограничить кальций (препараты кальция не назначать).
Исключить или уменьшить творог, рыбу, сыр, грибы. Давать животный белок в первую половину
Цистинурия дня. Водный режим достаточный с приемом жидкости в вечернее и ночное время. Периодически: щелочные воды, картофельная диета.
Уменьшить в диете содержание пуринов: исключить почки, мозги, печень, сельдь, сардины, какао, Уратурия мясные бульоны. Показан молочно-растительный стол. Достаточное количество жидкости, периоди-
чески подщелачивание
Нарушение Исключить из диеты яйца, рыбу, творог, сыр. При обмена трип- сочетании с оксалурией - соответствующая коррек-
тофана ция.
Исключить молоко, творог, яичный желток, землянику. Ограничить овощи, фрукты, картофель. Ре- Фосфатурия комендуется мясо, печень, жиры (сливочное масло),
крупы, сахар, виноград, яблоки, груши, красная смородина, брусника
Измерение суточного диуреза в динамике с учетом выпитой за сутки жидкости позволяет судить о водном балансе организма в зависимости от состояния больного, об эффективности лекарственных, в том числе мочегонных средств. Учет жидкости показан при наличии отечного синдрома, подозрении на наличие скрытых отеков, уменьшении или увеличении суточного количества мочи по отношению к возрастной норме. Мочу за сутки собирают в специальную стеклянную посуду, затем переливают в градуированный стеклянный цилиндр и измеряют ее количество. В некоторых стационарах имеются градуированные пластмассовые мочеприемники, позволяющие определять объем каждого мочеиспускания. Количество выпитой жидкости определяют с помощью мерного стакана. Обязательно учитывается объем внутривенно вводимой жидкости при проведении ребенку
172
инфузионной терапии. Данные о количестве выпитой жидкости и выделенной мочи ежедневно записывают в лист учета выпитой и выделенной жидкости (или непосредственно в медицинскую карту стационарного больного), указывая время.
Помимо измерения диуреза, больных с отечным синдромом необходимо ежедневно взвешивать.
Здоровые дети за сутки выделяют следующее количество мочи: новорожденный – 300 мл, ребенок 6-12 мес. – 600 мл, в 2 года – 700 мл, 5-6 лет – 1000 мл, 10 лет -1500 мл. Суточный диурез в норме может колебаться в значительных пределах. Это обусловлено количеством и характером принятой пищи и выпитой жидкости, температурой окружающей среды и другими факторами. Ориентировочно среднее суточное количество мочи можно определить по формуле Дс = 600 + 100 х (n - 1), где n – число лет ребенка, 600средний суточный диурез годовалого ребенка.
Диурез уменьшается при частой рвоте, диарее, токсикозе, лихорадке, больших кровопотерях. Олигурия (уменьшение диуреза), вплоть до анурии (отсутствие диуреза), наблюдается при острой почечной недостаточности, в начальный период острого и обострения хронического гломерулонефрита, при нефротической форме гломерулонефрита, сдавлении, перегибе обеих мочеточников или закупорке камнями мочеиспускательного канала. Полиурия (увеличение диуреза) отмечается при рассасывании экссудатов и транссудатов, сахарном и несахарном диабете, в полиурической фазе почечной недостаточности, в период нормализации температуры и др. состояниях.
Особое внимание при заболеваниях мочевыводящих путей уделяют личной гигиене ребенка, следят за чистотой промежности, для чего проводят ежедневные подмывания. Больных в тяжелом состоянии подмывают не менее 2 раз в сутки. Для этого под больного подкладывают клеенку, подводят судно и предлагают согнуть в коленях и развести ноги. Из кружки Эсмарха, снабженной резиновой трубкой и наконечником (или из кувшина), направляют на промежность струю воды. Одновременно стерильным ватным шариком, зажатым корнцангом или длинным пинцетом, производят несколько движений в направлении от половых органов к заднему проходу. Другим ватным шариком осушают кожу промежности, ведя шарик в том же направлении.
Необходимо помнить, что дети старшего возраста нуждаются лишь в контроле за осуществлением ими гигиенических процедур, а дети младшего возраста - в непосредственной помощи медицинской сестры при подмывании.
173
Особое внимание уделяют одежде ребенка. У больных нефритом одежда должна быть из натуральных тканей, следует надевать шерстяной пояс («ватничек») на поясницу. Серьезное внимание обращают на предупреждение простудных заболеваний - следует избегать сквозняков, общения с больными ОРИ.
Наряду с охранительным режимом и диетой применяют лекарственную терапию. В лечении больных с патологией мочевой системы используются одновременно несколько препаратов, поэтому важно обеспечить их своевременный и правильный прием. Сестра должна знать, к какой группе препаратов относятся наиболее часто применяемые лекарственные средства, имеют ли они побочные действия и как эти действия проявляются. Это особенно важно при приеме больными гормональных препаратов, цитостатиков, диуретиков и т.д. Очень важно, чтобы ребенок принял лекарственный препарат в присутствии медицинской сестры.
Особенности ухода за детьми с заболеваниями почек и мочевыводящих путей определяются характером того или иного заболевания.
При почечной недостаточности, если ребенок находится на постельном режиме, необходимо тщательно следить за состоянием его кожи и принимать меры по профилактике гнойничковых поражений и пролежней (если состояние пациента тяжелое): менять простыни, обрабатывать кожу дезинфицирующими растворами.
Очень важно, чтобы больной своевременно опорожнял мочевой пузырь и кишечник. Необходимо следить за соблюдением ограничений в двигательном и водном режиме, а также режиме питания.
При недержании мочи (энурезе), если ребенку назначен по-
стельный режим, ему подкладывают резиновое судно или дают мочеприемник.
Большинство детей, страдающих энурезом, остро переживают свое состояние, стараются скрыть свой недуг от окружающих, и им необходимы особое внимание и чуткость. Высказанные вслух замечания по поводу мокрой постели, выражение брезгливости на лице персонала, насмешки вызывают озлобленность у ребенка и способствуют развитию комплекса неполноценности.
Если ребенок не контролирует мочеиспускание, используют памперсы, чистые пеленки или специальные мочеприемники. Не реже двух раз в день обмывают кожу половых органов и заднего прохода теплой водой с мылом. При ночном недержании мочи под простыню подкладывают клеенку, одевают памперс. Ночью ребенка необходимо будить для мочеиспускания.
174
Острая задержка мочи - состояние, когда при переполненном мочевом пузыре ребенок не может самостоятельно помочиться, несмотря на частые мучительные позывы. У детей острая задержка мочи иногда возникает вследствие спазма сфинктера мочевого пузыря либо при различных заболеваниях мочеполовой системы (при вульвовагините, баланопостите, фимозе, травме уретры и пр.).
Некоторые дети не могут помочиться в необычных условиях: в горизонтальном положении, в присутствии других людей, в непривычных для них условиях. Задержка мочи может возникать вследствие боязни болей при мочеиспускании (после проведения цистографии, цистоскопии).
При острой задержке мочи кладут тепло (грелку, теплую пеленку) на область лобка или сажают ребенка в теплую ванну. Иногда рефлекс на мочеиспускание вызывается звуком воды, вытекающей из крана. Если эти меры неэффективны, то следует провести катетеризацию мочевого пузыря.
Задержку мочи необходимо дифференцировать от анурии; при последней отсутствует позыв к мочеиспусканию, в мочевом пузыре нет мочи. Помощь таким больным осуществляется под контролем врача.
Почечная колика развивается при внезапном возникновении препятствия на пути оттока мочи из почечной лоханки. Причины почечной колики разнообразны: камни почек, прохождение по мочеточнику конгломерата плотных кристаллов, перегиб мочеточника и пр. Доврачебная помощь состоит в проведении тепловых процедур (горячие компрессы и грелки на область поясницы, общие горячие ванны)
при отсутствии противопоказаний. Обязательно вызывают врача!
Рентгенологическое исследование мочевыводящей системы
проводят для уточнения состояния собирательной системы почек, мочеточников, мочевого пузыря, уретры, диагностики обструктивной уропатии и врожденных пороков развития мочевыделительной системы. Рентгеноурологические исследования остаются доступными и востребованными, несмотря на существование других, более современных методов диагностики. Наиболее часто в детской нефрологической практике выполняются обзорная рентгенография органов брюшной полости, экскреторная урография и микционная цистография.
Для рентгенологического исследования почек и мочевых путей используют контрастные йодсодержащие вещества, поэтому при подготовке пациента следует уточнить анамнестические данные о наличии аллергических реакций. При риске развития аллергической реак-
175