Материал: Уход за больным ребёнком
ная ложка на 100 мл воды); из ромашки (15 г ромашки кипятят 2 мин. в 250 мл воды, остужают до 40-41°С, процеживают); из масла облепихи, шиповника. При судорогах и сильном возбуждении показаны клизмы с 2% раствором хлоральгидрата.
Питательные клизмы используются редко, так как в толстой кишке всасывается лишь вода, изотонический раствор хлорида натрия (0,85%), глюкозы (5%), в очень ограниченном количестве белки и аминокислоты. Выполняют питательные клизмы после очистительных с помощью капельницы (у детей младшего возраста) или кружки Эсмарха (у старших детей). Скорость введения жидкости регулируют винтовым зажимом: детям первых месяцев жизни вводят 3-5 капель в минуту, от 3 мес. до 1 года – 5-10, более старшим – 10-30. Этот способ, называемый капельной клизмой, улучшает всасывание жидкости через слизистую оболочку прямой кишки, не усиливает перистальтику кишечника, не переполняет его, не вызывает болей. Таким образом, в организм ребенка можно ввести 200 мл жидкости и более.
Газоотведение. Чаще всего газоотведение проводится детям раннего возраста, новорожденным и грудного возраста. Однако отведение газов показано и более старшим детям при заболеваниях кишечника, сопровождающихся метеоризмом или замедленным выведением газов. Перед проведением процедуры ставят очистительную клизму. Газоотводную трубку диаметром 3-5 мм и длиной 30-50 см предварительно смазывают вазелиновым маслом и вращательным движением вводят в прямую кишку как можно выше, чтобы наружный конец трубки выступал из заднего прохода на 10-15 см. Трубку оставляют на 20-30 мин., реже на более длительное время. Процедуру можно повторить через 3-4 часа. Газоотводную трубку тщательно моют теплой водой с мылом, вытирают и стерилизуют кипячением.
Промывание желудка. Промывание желудка проводится с лечебной целью при отравлениях пищевыми, растительными и другими ядами, с диагностической целью для идентификации яда при отравлениях, для выделения возбудителя при острых кишечных инфекциях, для цитологического исследования промывных вод при заболеваниях желудка.
Противопоказаниями к промыванию желудка являются отдаленные сроки (более 2 ч) при отравлениях щелочами и коррозивными ядами из-за высокого риска перфорации пищевода и желудка, судорожный синдром из-за опасности перфорации.
Для промывания желудка берется зонд с диаметром, соответствующим возрасту ребенка: детям до 3 мес. промывание проводится желудочным катетером, у детей раннего возраста применяется тонкий
161
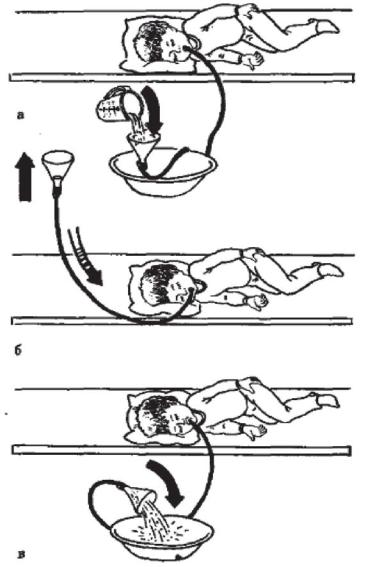
зонд диаметром 3-5 мм, в более старшем возрасте используется толстый зонд диаметром 10-12 мм. Общее количество жидкости для промывания желудка ребенку 1-2 мес. составляет 200 мл, 2-5 мес. - 500 мл, 6-9 мес. - 600-800 мл, 9-12 мес. - 800-1000 мл, детям старше одного года - 1л жидкости на 1 год жизни, но не более 10 л. Для учета количества введенной и выведенной жидкости используется мерная посуда, что позволяет избежать водной нагрузки и угрозы отека мозга.
Рисунок 53 - Промывание желудка
Задержка жидкости не должна превышать 15-20 мл/кг массы тела. Детям до 3 лет жизни для профилактики нарушения водноэлектролитного обмена промывание желудка делается изотоническим раствором натрия хлорида или раствором Рингера. У старших детей применяется профильтрованный 0,02% раствор калия перманганата, 0,5% раствор танина, вода с добавлением поваренной соли (2-3 столовые ложки на 5-10 л жидкости). Солевой раствор вызывает спазм
162
привратника и прекращает поступление яда из желудка в кишечник. При отравлении коррозивными ядами натрия хлорид в воду не добавляют.
Для промывания берется жидкость, подогретая до температуры 35-37°С. Теплый раствор предотвращает охлаждение ребенка и уменьшает перистальтику кишечника, что препятствует перемещению яда по желудочно-кишечному тракту. При отравлении кислотой, щелочью перед зондированием вводятся обезболивающие средства, зонд на всю длину смазывается вазелином или растительным маслом. Ребенку без сознания зонд вводят после интубации трахеи. При невозможности интубации промывание желудка для снижения опасности аспирации проводят в положении пациента на левом боку с опущенной головой.
Оснащение: емкость с раствором для промывания желудка; адсорбент или антидот (по показаниям); зонд (желудочный катетер); шприц Жане (стеклянная воронка); шпатель в упаковке; роторасширитель, языкодержатель; емкость для сбора промывных вод; лабораторная посуда (стерильная пробирка и емкость с пробкой) для исследования желудочного содержимого; стерильный пинцет; бикс; перчатки; водонепроницаемый обеззараженный фартук (2 шт.); простыня (пеленки); клеенка; емкости с дезинфицирующим раствором для обеззараживания поверхностей и использованного оснащения.
Техника выполнения манипуляции:
Вымыть и просушить руки.
Надеть фартук, перчатки.
Обработать дезинфицирующим раствором инструментальный стол, бикс, пеленальный матрац (при выполнении манипуляции на пеленальном столе). Вымыть и просушить руки.
Усадить или уложить больного. Детей младшего возраста усадить на колени помощника.
Определить глубину введения зонда и поставить метку. Глубина введения равна расстоянию от переносицы до пупка.
Зафиксировать ребенка младшего возраста. Для этого левую руку положить на лоб ребенка; правой рукой охватить его руки (выполняет помощник). Ноги ребенка удерживаются скрещенными ногами помощника. Предварительно, для лучшей фиксации, обернуть пациента простыней или пеленкой.
Надеть на ребенка фартук. Конец фартука опустить в емкость для сбора промывных вод. Детям младшего возраста положить на грудь пеленку.
Увлажнить зонд. Попросить ребенка открыть рот, детям раннего возраста открыть рот шпателем, обернутым влажной марле-
163
вой салфеткой. При необходимости использовать роторасширитель и языкодержатель.
Ввести зонд в желудок до метки, предложив пациенту для подавления рвотного рефлекса глубоко дышать. Во время введения обратить внимание на состояние ребенка (отсутствие кашля и цианоза).
Соединить зонд с воронкой или шприцем Жане, предварительно удалив из него поршень. Если процедуру проводят у детей раннего возраста, поршень не извлекают. С его помощью удаляют содержимое и вводят жидкость для промывания.
Опустить шприц Жане (воронку) вниз и подождать, пока шприц не заполнится желудочным содержимым или извлечь содержимое с помощью поршня.
Слить содержимое для бактериологического исследования
встерильную пробирку, при необходимости химического исследования - в емкость с пробкой, оставшуюся часть - в емкость для промывных вод.
Удерживая шприц (воронку) ниже уровня желудка, наполнить шприц раствором для промывания. На первую порцию берется жидкость из расчета не более 15 мл/кг массы тела. При последующих введениях количество вводимой жидкости должно соответствовать количеству выведенных промывных вод.
Приподнять шприц (воронку) и удерживать в таком положении, пока раствор не дойдет до нижней части шприца. Жидкость должна оставаться в зонде, чтобы сохранялся принцип «сифона».
Опустить шприц (воронку) вниз и подождать, пока он не заполнится желудочным содержимым.
Слить содержимое в емкость для сбора промывных вод.
Повторять промывание до получения чистых промывных
вод.
При необходимости ввести в желудок активированный
уголь.
Отсоединить шприц (воронку) от зонда, перекрыть зонд и быстро с помощью салфетки извлечь его.
Осушить лицо ребенка салфеткой.
Использованные зонд, шприц Жане (воронку), фартук обеззаразить в соответствующих емкостях с дезинфицирующим раствором.
Снять перчатки, обеззаразить их, вымыть и просушить ру-
ки.
164
Внутривенные инъекции и внутривенные капельные вливания
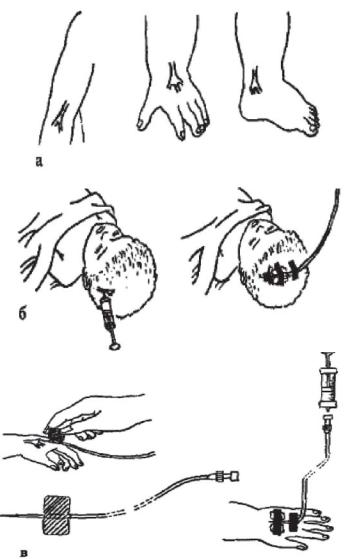
Рисунок 54 - Пункция периферических вен: а - наиболее удобные места для пункции вен; б - пункция вены головы и фиксация иглы; в - пункция вены при помощи иглы типа «бабочка» и фиксация иглы; г - фиксация конечности при венепункции
При внутривенном введении лекарственные средства сразу попадают в общий кровоток и оказывают быстрое воздействие на организм.
Для внутривенных вливаний используют шприцы большой вместимости (10 и 20 см3), иглы большего диаметра, с коротким срезом. Вливания производят в периферические вены. Детям первого года жизни внутривенные инъекции делают в подкожные вены головы, детям более старшего возраста - чаще в локтевые вены, реже в вены кисти или стопы. В вены шеи и подключичные вены внутривенные вливания делают в крайних и исключительных случаях с соблюдени-
165