Материал: стор 274_365
Брадикардичні препарати
Алінідин, фаліпаміл і івабразин значно зменшують частоту серцевих скорочень і потребу міокарда в кисні. Препарати практично не впливають на інші показники серцевої діяльності і гемодинаміки. Брадикардія зумовлена прямим пригнічувальним впливом препаратів на автоматизм синусового вузла (уповільнюється фаза діастолічної деполяризації). Крім антиангінальної, у препаратів також виражена протиаритмічна дія.
Найбільш вивченим є івабрадин, який блокує вхід Na+ та K+ в клітини синусового вузла. Це уповільнює діастолічну деполяризацію і знижує автоматизм синусового вузла. Одночасно покращується кровопостачання ендокарду. Препарат не впливає на скоротливість міокарда та провідність по провідній системі серця. Використовують івабрадин для лікування ішемічної хвороби серця і хронічної серцевої недостатності. Препарат призначають 2 рази на день. Хворі переносять івабрадин добре. Препарат не викликає феномену «віддачі».
Засоби, що збільшують доставку кисню Міотропні коронаролітики
До цієї групи входять препарати (дипіридамол, папаверину гідрохлорид, но-шпа), які розширюють коронарні судини та усувають коронароспазм.
Дипіридамол (курантил) впливає на мікроциркуляцію крові у міокарді, знижуючи опір дрібних резистивних судин. Препарат пригнічує зворотне поглинання аденозину клітинами міокарда та еритроцитами, а також блокує фермент аденозиндезаміназу. Як відомо, аденозин виділяється при ішемії міокарда і проявляє виражену коронаророзширювальну дію. Одночасно курантил гальмує агрегацію тромбоцитів, покращуючи мікроциркуляцію. Загальний периферичний опір препарат не змінює. Показаний дипіридамол при стенокардії без явищ атеросклерозу коронарних судин. При атеросклеротичному ураженні коронарних артерій дипіридамол не покращує доставку кисню до ішемізованої ділянки, а навіть може погіршити його кровопостачання. Це пояснюється тим, що в ішемізованій ділянці міокарда в умовах гіпоксії дрібні коронарні судини розширені максимально (компенсаторна реакція). При введенні дипіридамолу відбувається розширення артеріол і капілярів у незміненій ділянці міокарда. Це сприяє зменшенню припливу крові і кисню до ішемізованої ділянки. Розвивається синдром “обкрадання”. Даний ефект іноді використовують для виявлення прихованої коронарної недостатності.
Препарат призначають всередину. Із побічних ефектів можуть спостерігатися диспепсичні явища, головний біль, гіпотензія.
Папаверину гідрохлорид - алкалоїд опію. Для нього характерна відносно невисока коронаролітична активність, що зумовлено короткочасністю дії. Препарат пригнічує фермент фосфодіестеразу. При цьому підвищується рівень цАМФ, зменшується концентрація іонів кальцію у гладеньких м`язах судин і збільшується в кардіоміоцитах. Одночасно препарат незначною мірою пригнічує захоплення аденозину клітинами міокарда. Розширення коронарних судин супроводжується посиленням скорочень міокарда. Крім того, папаверин зменшує системний артеріальний тиск, тонус судин мозку і розслабляє гладенькі м`язи внутрішніх органів. Значення папаверину для лікування ІХС обмежене.
Но-шпа має подібні до папаверину хімічну структуру і фармакологічні властивості, але спазмолітична активність у препарату виражена краще і коронаролітична дія більш тривала.
Коронаролітики рефлекторної дії
Валідол - це 25-30-процентний розчин ментолу у ментоловому ефірі ізовалеріанової кислоти. Препарат використовують для купірування нападів стенокардії легкого ступеня. Приймають препарат під язик (таблетку, капсулу або краплі на шматочку цукру). Подразнюючи холодові рецептори ротової порожнини, валідол рефлекторно покращує коронарний кровотік. У цілому ефективність препарату як антиангінального засобу низька. Якщо через 2-3 хвилини біль не купірується, можна вважати, що валідол не діє, і потрібно замінити його нітрогліцерином. Крім того, препарат проявляє седативні властивості.
Енергозабезпечувальні засоби
Предуктал (триметазидин) безпосередньо впливає на кардіоміоцити в зоні ішемії і нормалізує їх енергетичний баланс. Це не супроводжується змінами з боку загальної гемодинаміки. Припускають, що дія препарату пов`язана з блокування ферменту 3-кетоацил-КоА-тіолази, в результаті чого пригнічується окиснення жирних кислот. На цьому фоні активується окиснення глюкози, що сприятливо впливає на функції міокарда. Препарат призначають тричі на день. «Предуктал МВ» - нова лікарська форма, для якої характерна більша тривалість дії. Призначають «Предуктал МВ» двічі на день. Препарат добре всмоктується із кишечника, метаболізується у печінці, виводяться метаболіти через нирки. Терапія предукталом практично не супроводжується побічними ефектами.
Аденозинтрифосфорна кислота (АТФ) бере участь у багатьох обмінних процесах. При взаємодії з актоміозином вона розпадається на АДФ і неорганічний фосфат, при цьому вивільняється енергія, значна частина якої використовується для роботи серцевого м`яза, а також для анаболічних процесів. Крім того, АТФ розглядають як один із медіаторів збудження в аденозинових рецепторах. При ішемічній хворобі серця вміст АТФ у міокарді знижується. Введення АТФ посилює мозкове і коронарне кровопостачання. Враховуючи відомий факт, що для проникнення АТФ через клітинні мембрани необхідна значна затрата енергії, цінність екзогенної АТФ як джерела енергії є сумнівною. У зв`язку з цим був створений препарат АТФ-лонг, який виконує роль координаційного препарату: АТФ разом із калієм, гістидином та магнієм проникає всередину кардіоміоцитів, забезпечуючи протиішемічний та протиаритмічний ефекти.
Для корекції гіпоксії в міокарді були розроблені спеціальні засоби, відомі під назвою антигіпоксанти. Значне місце серед засобів, застосовуваних для боротьби з гіпоксією, займають також антиоксиданти, які, як правило, поряд з антирадикальною дією гальмують перекисне окиснення ліпідів з антигіпоксичною активністю. До засобів, які поєднують антиоксидантну й антигіпоксичну дії, відносять елюксипін, мексидол, убінон, оліфен.
Принципи комплексної терапії інфаркту міокарда
Інфаркт міокарда – гостре захворювання, зумовлене виникненням одного або кількох осередків некрозу серцевого м`яза у результаті абсолютної або відносної недостатності коронарного кровообігу. В абсолютній більшості випадків основною причиною інфаркту міокарда є атеросклероз вінцевих судин (зареєстрований у 90% померлих від інфаркту). Як правило, інфаркт міокарда супроводжується сильними болями, відчуттям страху смерті, збудженням, різкою активацією симпатоадреналової системи, спазмом коронарних і периферичних артерій. Усе це створює додаткове навантаження на уражений орган і ще більше посилює конфлікт між кисневим запитом міокарда і різко обмеженою можливістю постачання кисню до серця. У 90% випадків інфаркт супроводжується аритміями і гострою серцевою недостатністю, які можуть призвести до фібриляції шлуночків і кардіогенного шоку. Всі лікувальні заходи при інфаркті міокарда повинні проводитися у стислі строки. Хворому показаний постільний режим.
Для пригнічення больового синдрому, відчуття смерті, збудження хворому призначають наркотичні аналгетики (фентаніл, морфін, промедол, трамадол), транквілізатори (сибазон) і нейролептики (дроперидол, за умови, коли артеріальний тиск не знижений). Якщо больовий синдром не знімається, то через 20-30 хвилин повторно вводять наркотичний аналгетик. За необхідності хворому дають закис азоту з киснем. Знеболення за допомогою анальгіну з димедролом, як правило, неефективне.
З метою розвантаження серця внутрішньовенно крапельно вводять нітрогліцерин або ізосорбіду динітрат. Ефективність цього заходу тим вища, чим раніше він проводиться. Необхідно пам`ятати, що введення нітратів протипоказане при колапсі та шоці.
З метою зменшення роботи серця і пригнічення тахікардії вводять 1-адреноблокатори. Перевага віддається метопрололу або атенололу (спочатку препарати вводять внутрішньовенно, а потім – всередину).
З метою усунення порушень ритму, попередження шлуночкових аритмій вводять лідокаїн та аміодарон.
Для підтримання скоротливої активності міокарда рідко застосовують серцеві глікозиди (строфантин, ізоланід та ін.), які на фоні гіпокаліємії можуть провокувати небезпечні порушення ритму. Перевагу віддають дофаміну і добутаміну. Вводять їх внутрішньовенно крапельно. При загрозі набряку легенів дофамін вводять разом із нітрогліцерином. Для живлення міокарда вводять глюкозу з інсуліном.
Для боротьби з безпосередньою причиною інфаркту міокарда – тромбозом коронарних судин - використовують фібринолітики (стрептокіназу, урокіназу, актелізе та ін.). Ці препарати розчиняють свіжі тромби і відновлюють кровотік у судинах. Також застосовують антикоагулянти: гепарин, фраксипарин та ін. Як можна раніше призначають антиагреганти: аспірин-325, клопідогрель, тиклопідин.
Інгаляція кисню вважається обов`язковою впродовж усього періоду терапії гострого інфаркту міокарда. З метою підвищення проникності стінки судин у зоні ішемії вводять препарати гіалуронідази. Для пригнічення запальних процесів у міокарді призначають антиоксиданти (емоксипін, -токоферол, дибунол), глюкокортикоїди.
Протиаритмічні засоби
Аритмії серця – це порушення частоти, ритмічності та послідовності збудження та скорочення відділів серця. Залежно від локалізації патологічного осередку аритмії поділяють на надшлуночкові (суправентрикулярні), атріовентрикулярні і шлуночкові. За характером порушень розрізняють тахіаритмії (екстрасистолії, пароксизмальна тахікардія, тріпотіння, фібриляція передсердь або шлуночків та ін.) і брадіаритмії (різні типи блокад, синдром слабкості синусового вузла). Найбільш небезпечні аритмії шлуночкового походження, які вимагають невідкладної терапії.
Безпосередні причини порушень ритму досить різноманітні. Але найбільш загальними, очевидно, є місцеві порушення електролітного обміну (дефіцит іонів К+ i Mg2+, надлишок іонів Na+, Са2+), які розвиваються в міокарді в умовах гіпоксії, запального процесу, токсичного або аутоімунного ушкодження, підвищення тонусу симпатичної іннервації, надлишку гормонів щитовидної залози і т.п.
Графічно процес формування потенціалу дії має такий вигляд.
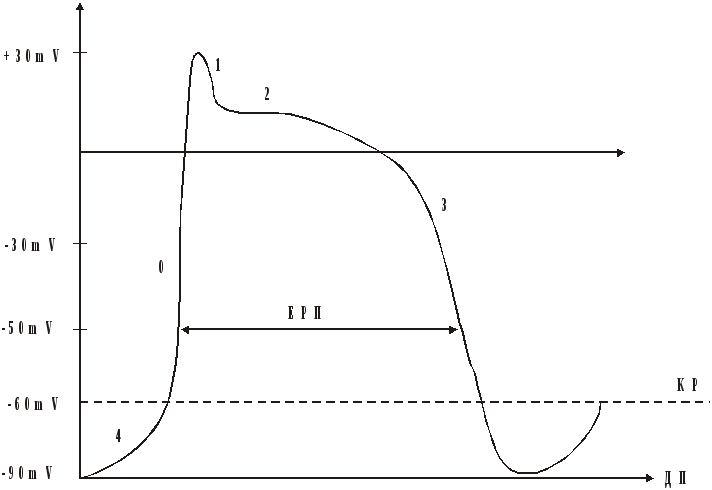
Рисунок 1 - Потенціал дії клітин міокарда і синусового вузла:
4 - фаза спонтанної діастолічної деполяризації;
0 - фаза швидкої деполяризації;
1 - фаза початкової швидкої реполяризації;
2 - фаза “плато”;
3 - фаза кінцевої швидкої реполяризації;
ДП - діастолічний потенціал;
ЕРП - ефективний рефрактерний період;
КР - критичний рівень деполяризації
Фізіологічним водієм ритму серця є синусовий вузол, розміщений у стінці правого передсердя. Від синусового вузла імпульси передаються на атріовентрикулярний вузол, потім - на пучок Гіса і його гілочки, далі - на волокна Пуркіньє. Зазначені структури утворюють провідну систему серця, по якій імпульси досягають м`язових волокон шлуночків.
Клітини синусового вузла здатні спонтанно повільно деполяризуватися (явище автоматизму) в період діастоли (фаза 4). В інших ділянках провідної системи за нормальних умов автоматизм виражений меншою мірою і пригнічений автоматизмом синусового вузла. Фаза 4 у синусовому вузлі зумовлена проникненням іонів Са2+ (і незначної кількості іонів Na+) через повільні кальцієві канали всередину клітин під час діастоли. Після досягнення критичного рівня деполяризації відкриваються “швидкі” канали і проникність клітинної мембрани для іонів Na+ і Са2+ різко зростає (швидка деполяризація, фаза 0). Хвиля збудження поширюється на сусідні ділянки мембрани. Після фази 0 починаються процеси реполяризації. Швидка реполяризація (фаза 1) зумовлена виходом іонів К+ із клітини. Під час фази “плато” у клітину проникають іони Са2+ і Na+, а іони К+ в цей самий час виходять із клітини. Фаза 3 (кінцева швидка реполяризація) зумовлена роботою натрій-калієвого насоса, який відновлює початкове співвідношення концентрацій іонів поза та всередині клітини (викачує із клітини іони Na+ в обмін на іони К+). Паралельно з натрій-калієвим функціонує кальцієвий насос, який викачує надлишок іонів Са2+ із клітини.
Під час фаз 0, 1 і 2 клітина не здатна відповідати на нові сигнали, якщо такі до неї надходять. Цей час називають абсолютним рефрактерним періодом. Тільки наприкінці фази 3 імпульс підвищеної сили здатний спричинити збудження клітини. Час від початку потенціалу дії до моменту, коли стає можливим нове збудження клітини, називають ефективним рефрактерним періодом. Рефрактерність є захисним механізмом від надто швидкого повторного збудження, яке могло б порушити скоротливу функцію міокарда.
Швидкість діастолічної деполяризації у клітинах міокарда і провідної системи серця залежить від функціонування вегетативної нервової системи. Підвищення тонусу симпатичної іннервації та активація α- і β-адренорецепторів супроводжуються збільшенням кальцієвої (і натрієвої) проникності мембрани і прискоренням спонтанної деполяризації. Підвищення тонусу парасимпатичної нервової системи, активація М-холінергічних рецепторів та пуринергічних рецепторів супроводжується виходом іонів К+ і гіперполяризацією клітинної мембрани, що уповільнює спонтанну деполяризацію: частота скорочень міокарда зменшується.
Класифікація протиаритмічних засобів:
І Засоби для лікування тахіаритмій.
1 Мембраностабілізувальні засоби (блокатори натрієвих каналів):
а) підгрупа ІА (хінідину): хінідин, новокаїнамід, дизопірамід, аймалін;
б) підгрупа ІВ: лідокаїн, тримекаїн, дифенін;
в) підгрупа ІС: етмозин, етацизин, пропафенон (ритмілен).
2 -Адренолітики: пропранолол (анаприлін), окспренолол, піндолол, метопролол, талінолол, атенолол та ін.
3 Препарати, які уповільнюють реполяризацію: аміодарон, орнід, соталол.
4 Блокатори кальцієвих каналів: верапаміл, дилтіазем.
5 Засоби, що вибірково блокують вхід Na+ та К+ в клітини синусового вузла (брадикардичні засоби): фаліпаміл, алінідин, іва-брадин).
6 Різні засоби: аденозин, калію хлорид, препарати магнію, дигоксин.
Основними є перші чотири групи препаратів.
ІІ Засоби для лікування брадіаритмій.
1 М-холіноблокатори: атропін.
2 Адреноміметики: адреналін, ізадрин, ефедрин.
3 Гормональні засоби: глюкагон.