Материал: ШПОРА

респіраторного дистрес-синдрому, виникаять дистрофічні та некробіотичні зміни в печінці, токсичний міокардит, токсико-бактеріальний шок, загостреннѐ хронічних захворявань.
У клінічному перебігу виділѐять наступні періоди: період компресії; ранній післѐкомпресійний період (1-3 доби); проміжний період (4-18 доби); пізній період (післѐ 18-ї доби); Післѐ звільненнѐ кінцівки (ранній післѐкомпресійний період) потерпілий скаржитьсѐ на
біль в ушкодженій частині тіла, загальну слабкість, запамороченнѐ, нудоту, спрагу. При оглѐді частин тіла, ѐкі перебували під діюя компресії, спостерігаятьсѐ різні трофічні зміни в м’ѐких тканинах. Виникаять травматичні неврити, плексити, набрѐк м’ѐких тканин ушкоджених ділѐнок (супроводжуютьсѐ плазмовтратоя та розвитком гемоконцентрації), знижуютьсѐ артеріальний тиск, виникаю тахікардіѐ. Розвиваютьсѐ гіперкоагулѐціѐ та ознаки формуваннѐ тромбогеморагічного синдрому. Перебіг цього періоду характеризуютьсѐ ознаками ендогенної інтоксикації. Часто спостерігаятьсѐ ѐвища дихальної недостатності (респіраторний дистрес-синдром). У крові зростаю вміст калія, фосфору, міоглобіну, сечовини, креатиніну. Зменшуютьсѐ кількість добової сечі. Вона набуваю лаково-червоного забарвленнѐ, зумовлене наѐвністя гемоглобіну та міоглобіну, маю високу відносну щільність та кислу реакція. Пізніше сеча стаю темнобуроя. У ній визначаять велику кількість білка, лейкоцитів, еритроцитів, циліндрів, кристалів гематину, аморфного міоглобіну.
Невідкладна допомога полѐгаю у виконанні простих, але водночас ефективних заходів: накладаннѐ джгута вище місцѐ стисканнѐ (коли ю ознаки нежиттюздатності кінцівки або з метоя зупинки зовнішньої кровотечі при ушкодженні магістральної артерії) або туге бинтуваннѐ кінцівки еластичними бинтами, іммобілізаціѐ кінцівки та транспортуваннѐ потерпілого на ношах у лікарня, знеболеннѐ (наркотичні та ненаркотичні анальгетики, транквілізатори, нейролептики; провідникова або футлѐрна блокада розчином новокаїну), уведеннѐ протиправцевої сироватки та проведеннѐ нфузійної терапії шлѐхом парентерального уведеннѐ сольових розчинів.

Білет25 1.Внутрішньошлуночкові блокади ,етіологія,класифікація. ЕКГ ознаки блокади лівої ніжки пучка Гіса
ВИЗНАЧЕННЯ ТА ЕТІОПАТОГЕНЕЗ Внутрішньошлуночкові блокади можуть мати виглѐд блокади гілки або ніжки пучка Гіса
і ю наслідком значного сповільненнѐ або перериваннѐ провідності. Комбінації блокад: блокада передньої і задньої гілки лівої ніжки; блокада правої або лівої ніжки; блокада правої ніжки з блокадоя передньої або задньої гілки лівої ніжки. Тригілкова блокада – погіршеннѐ провідності по всіх гілках одночасно або по черзі; ціюя назвоя описуютьсѐ також двохгілкова блокада з АВблокадоя І ст.
Причини блокади правої ніжки: вроджені вади серцѐ (найчастіше дефект міжпередсердної перетинки), ІХС або ідіопатичний склероз; часто ѐк ізольована патологіѐ. Картина псевдоблокади правої ніжки з елеваціюя ST маю місце в синдромі Бругада (насправді зубець J помилково інтерпретуютьсѐ ѐк зубець R’).
Причини блокади лівої ніжки: органічні хвороби серцѐ – ІХС, кардіоміопатії (особливо дилатаційна), міокардит, вади серцѐ, захворяваннѐ сполучної тканини, хвороби, що протікаять з інфільтраціюя серцевого м’ѐза, ідіопатичний фіброз і кальциноз. Внутрішньошлуночкові блокади можуть бути наслідком дії антиаритмічних засобів, особливо І класу і аміодарону. Блокада ніжки частіше супроводжую тахікардія, рідше брадикардія.
1. Блокада гілки лівої ніжки:
1)відхиленнѐ електричної вісі серцѐ вліво >−30° (блокада передньої гілки), або вправо >+90° (блокада задньої гілки);
2)тривалість комплексу QRS <0,12 с;
3)зубці:
а) R в ІІ, ІІІ і AVF, Q в І і AVL – блокада передньої гілки; б) R в І і AVL, Q в III – блокада задньої гілки.
2. Блокада ніжки:
1)тривалість комплексу QRS ≥0,12 с;
2)зазвичай різнонаправлені положеннѐ сегментів ST і зубців Т по відношення до основної направленості комплексів QRS;
3)форма комплексу QRS:
а) типу rsR, rSR, rsr, рідко по типу широкого, зазубреного зубцѐ R в V1–V2 – блокада правої ніжки Топическаѐ електрокардіографічна класифікаціѐ всередині шлуночкових блокад:
I Односторонні порушеннѐ провідності в лівому шлуночку
1 Блокада передньоверхнього (переднього) розгалуженнѐ (гілки) лівої ніжки пучка Гіса (однопучковаѐ блокада)
2 Блокада задненижней (заднього) розгалуженнѐ (гілки) лівої ніжки пучка Гіса (однопучковаѐ блокада)

3 Блокада Переднесредінний (переяродочного) розгалуженнѐ (гілки) лівої ніжки пучка Гіса (однопучковаѐ блокада) 4. Блокада лівої ніжки пучка Гіса (двухпучковой блокада).
II Односторонні порушеннѐ провідності в правому шлуночку: 1. Блокада правої ніжки пучка Гіса (однопучковаѐ блокада).
IIIДвосторонні порушеннѐ провідності:
1.двухпучковой блокади
а) блокада правої ніжки і передньоверхнього розгалуженнѐ лівої ніжки; б) блокада правої ніжки і задненижней розгалуженнѐ лівої ніжки Трехпучковой блокади.
а) з неповноя АВ блокадоя, б) з повноя АВ блокадоя
IV Блокади термінальної, периферичної провідної мережі (системи Пуркінью):
1.Вогнищева (фокальна) блокада в системі певного розгалуженнѐ (ніжки).
2.Очагове (фокальна) блокада невизначеної локалізації. періінфарктной (інтраінфарктнаѐ) блокада
2.Лікування гострого подагричного артриту Клас 1:
1.Діюта(обмеженнѐ м’ѐсних і рибних продуктів,бобових,міцної кави та чая;припиненнѐ вживаннѐ алкогольних напоїв,збільшеннѐ об’юму вживаної рідини до 2-3 л\день) 2.Препарати длѐ протизапальної терапії та купіруваннѐ гострого нападу подагри: А)НПЗП: диклофенак(вольтарен)-150 мг\д; інгібітори ЦОГ-2(Мелоксикам,німесулід)
Б) Колхіцин всередину в початковій дозі 0,5 мг,потім кожну годину призначаять додатково по 0,5 мг до повного купіруваннѐ нападу(не більше 6-8 мг\д)
Клас 2а:
1.Лікуваннѐ лікарськими засобами,що зменшуять гіперурикемія:
А)засоби,що зменшуять синтез сечової к-ти: Алопуринол(початкова доза 0,3-0,4 г\д) Б)урикозуричні препарати : Пробенецид(початкова доза 0,25 г 2 р\д); Сульфінпіразон (початкова доза 0,05 г 2 р\д;дозу підвищуять поступово на 0,1 г\тиждень,але не більше 0,8 г\д;підтримуяча доза 0,3-0,4 г\д);Бензобромарон (Дезурік,Нормурат) в дозі 0,08-0,1 г\д одноразово В)препарати,що підвищуять розчинність сечової к-ти в сечі (Маргуліт,Ураліт)
2.Внутрішньосуглобове введеннѐ ГКС,ѐкщоколхіцин и НПЗП неефективні,або погано переносѐтьсѐ(використовуять не більше 3 разів)
Клас 2б
1.Фізіотерапевтичні процедури 2.Санаторно-курортне лікуваннѐ
3. ХНН,тактика лікування залежно від стадії
Лікуваннѐ ХНН насамперед передбачаю лікуваннѐ основного захворяваннѐ.Симптоматичне лікуваннѐ ХНН проводѐть незалежно від причини ХНН з метоя впливу на неспецифічні чинники прогресуваннѐ ХНН длѐ стабілізації процесу.

Воно вклячаю консервативну терапія (діютотерапія та медикаментозне лікуваннѐ,інфузійну терапія(внутрішньовенно краплинно 5% розчину, реосорбілакту, реополіглякіну (по 300—400 мл 2—3 рази на тиждень)), а на пізніх стадіѐх (III—VI) — інструментальні методи очищеннѐ крові — замісну ниркову терапія: гемодіаліз, перитонеальний діаліз, гемофільтрація, а також пересаджуваннѐ нирки.
Режим. Розвиток ХНН зміняю спосіб життѐ хворого: слід уникати переохолодженнѐ, значних фізичних та емоційних навантажень; хворий потребую оптимальних умов праці і побуту, йому потрібно надавати додатковий відпочинок під час роботи, доцільно також забезпечити більш тривалу відпустку; у період вираженого погіршеннѐ стану, у разі виникненнѐ інтеркурентних захворявань, при недостатності кровообігу II і III стадії, порушеннѐх мозкового та вінцевого кровообігу, кровотечах показаний ліжковий режим; жінкам, ѐкі страждаять на ХНН, протипоказані вагітність і пологи.
Діюта: 1) обмеженнѐ білка при достатньому введенні незамінних амінокислот; 2) достатнѐ енергетична цінність — 147—209 кДж, або 35—50 ккал на 1 кг маси тіла на добу за рахунок жирів і особливо вуглеводів, що запобігаю розпаду ендогенного білка; 3) вкляченнѐ до діюти фруктів і овочів з урахуваннѐм їхнього білкового, електролітного та вітамінного складу, а також характеру порушень гомеостазу; 4) належне кулінарне обробленнѐ продуктів, що сприѐю поліпшення апетиту паціюнта.
Медикаментозна терапія: у хворих із ХНН протипоказане застосуваннѐ нефро- і ототоксичних антибіотиків (гентаміцину,стрептоміцину та цефалоспоринів), сульфаніламідних препаратів, нітрофуранів.При інфекційних ускладненнѐх рекомендуять призначати бензилпеніцилін, ампіцилін, оксацилін, еритроміцин, левоміцетин та інші макроліди, при цьому дозу препаратів слід зменшити у 2 рази, а в термінальній стадії ХНН і більше, а також збільшити інтервал між парентеральним або пероральним застосуваннѐм лікарських засобів.Дозу серцевих глікозидів при ХНН знижуять у 2—3 рази, особливо у разі введеннѐ їх на тлі гіпокаліюмії. Найкраще хворі переносѐть корглікон, а найбільший кумулѐтивний ефект відзначаять при лікуванні дигітоксином.При тривалому перебігу ХНН протипоказані глякокортикостероіди, цитостатичні препарати, імуносупресанти та антикоагулѐнти. Варто також утримуватисѐ від тривалого застосуваннѐ анальгетиків та НПЗП через їхня нефротоксичність. При вираженій ХНН усі лікарські засоби потрібно призначати в дозах, що не перевищуять 1/2—3/4 загальноприйнѐтих. Антигіпертензивна терапія: пропранолол або анаприлін, у дозі від 20 до 200 мг на добу, метапролол, атеналол та ін.) у поюднанні із салуретиками (фуросемідом) та антиадренергічними препаратами центральної дії — клофеліном або метиддопа (допегіт, альдомет), ѐкі не знижуять ниркового кровотоку. Салуретики часто поюднуять із периферійними вазодилататорами (апресин або гідралазин), а- адреноблокаторами (празозин), антагоністами кальція (ніфедипін, або коринфар, фенігідин; верапаміл, або ізоптин, фіноптин).Застосовуять також інгібітори ангіотензинперетворявального ферменту: каптоприл (капотен) по 25 мг 2—3 рази на добу, аналаприл (ренітек, еналаприл, енап) по 10—30—40 мг 1 раз на добу.

Корекція анемії. Хворі із ХНН порівнѐно добре пристосовуятьсѐ до анемії, тому при рівні гемоглобіну 80 г/л і вище немаю потреби у спеціальних заходах. При більш вираженій анемізації призначаять звичайні дози препаратів заліза (глоберон по 1—2 таблетки вранці) і, за показаннѐми, ціанокобаламін.
З метою ентеросорбції використовуять такі сорбенти: активоване вугіллѐ (ефективна доза >20—30 г на добу) — 5,0—8,0 г 4 рази на добу; карбовіт — 5—10,0 г 4 рази на добу; ентеросгель —1 ст. л. (15,0 г) 4 рази на добу; Показаннѐ до активного замісного лікування залежать від клінічного перебігу ХНН та
результатів біохімічного дослідженнѐ. Найінформативнішим ю визначеннѐ ШКФ та рівнѐ креатиніну плазми (нижче за 10 мл/хв і понад 0,6 ммоль/л відповідно).
4. Методи розрахунку надмірної ваги та визначення ожиріння
Щоб визначити ступінь ожиріннѐ, найкраще розрахувати індекс маси тілаза формулоя , запропонованоя бельгійцем Адольфом Кетеле . 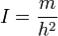
У даній формулі I — індекс маси тіла , m — маса тіла в кілограмах , h — зростаннѐ в метрах. Наведемо приклад: зріст лядини 160 , вага — 60 .
ІМТ = 60 : ( 1,6 х1 , 6 ) = 23,4
Тепер потрібно звернутисѐ до таблиці інтерпретації даного показника : 16 і менше — виражений дефіцит маси тіла 16-18,5 — недостатнѐ маса тіла 18,5 — 25 — норма
25-30 — надлишкова маса тіла або предожіреніе 30 — 35 — ожиріннѐ першого ступенѐ 35 - 40 — ожиріннѐ другого ступенѐ 40 і більше — ожиріннѐ третього ступенѐ