Материал: педиатрия_ответы
парентерально, на курс 6-8 г). Ефект наступає через 1,5-2 місяці, після чого цитостатики поступово відміняють.
36. Невідкладна терапія при судомному синдромі у новонароджених.
1)Забезпечення адекватної оксигенації, легеневої вентиляції та гемодинаміки. Проводиться залежно від стану пацієнта за загальноприйнятою тактикою підтримки вітальних функцій;
2)екстрена протисудомна терапія: діазепам 0,1-0,2 мг/кг внутрішньовенно або 0,3-0,4 мг/кг внутрішньом’язово; мідазолам 0,2 мг/кг внутрішньовенно чи інтраназально, 0,4 мг/кг внутрішньом’язово або 0,7-0,8 мг/кг ректально; натрію оксибутират 70-130 мг/кг; барбітурати (тіопентал натрію) 5-10 мг/кг (при можливості забезпечити ШВЛ);
3)у новонароджених можливе призначення фенобарбіталу в дозі насичення 20 мг/кг з підтримувальною дозою 3,5 мг/кг на першому тижні життя та 5 мг/кг з другого тижня життя;
4)при порушеннях дихання, неефективності протисудомних препаратів чи тривалих судомах, що розпочинаються після закінчення дії протисудомних засобів, показана міорелаксація та ШВЛ;
5)при гіпокальціємічних судомах — 10% розчин хлориду чи глюконату кальцію 0,5-1,0 мл/кг внутрішньовенно повільно;
6)при судомах на тлі гіпоглікемії в/в 20-40% розчин глюкози з розрахунку 0,5 г/кг маси тіла з доданням тіаміну або кокарбоксилази;
7)після припинення нападу судом доцільно вирішити сумісно із неврологом питання про планове призначення антиконвульсантів. Вони частіше не показані лише при одноразових фебрильних судомах чи на тлі початку нейроінфекції та при метаболічних судомах (гіпоглікемія, спазмофілія).
Будь-які судоми є загрозливим станом, що може спричинити ушкодження мозку дитини або навіть летальний кінець у разі епілептичного статусу, тому невідкладна допомога повинна починатися якомога раніше, тривати під час транспортування дитини до лікарні. Госпіталізація дитини із судомним синдромом частіше здійснюється до відділень інтенсивної терапії. Якщо судоми вперше виникли, сполучаються із вогнищевою симптоматикою та ознаками підвищення внутрішньочерепного тиску, обов’язковим є проведення комп’ютерної або магнітно-резонансної томографії.
37.Клініко-діагностичні критерії раньої постнатальної пневмонії у новонароджених
1.Легеневі (респіраторні) скарги
2.Симптоми інтоксикації
3.Ознаки дихальної недостатності
4.Локальні фізикальні дані
5.Рентгенологічні зміни
6.Лабораторні дані
Позалікарняні:
Початок гострий, з катаральних явищ з боку носоглотки, підвищення температури з подальшим розвитком ДН. На початку захворювання переважають явища токсикозу (в’ялість, відмова від їжі, зниження м’язового тонусу). Фізикальні дані над легенями мало інформативні: тимпанічний відтінок перкуторного тону в прикореневих відділах, рідко хрипи.
Госпітальні:
Від позалікарняних відрізняються спектром збудників, резистентністю збудників до антибактеріальної терапії, тяжкістю та частотою ускладнень, високою летальністю.
Діагностика
1.Рентгенографія грудної клітки в 2-х проекціях (характерна розсіяна перибронхіальна вогнищева інфільтрація або вогнищеві тіні на фоні посиленого бронхосудинного малюнка та явища гіперпневмотизації).
2. Клінічний аналіз крові з підрахунком тромбоцитів (характерна лейкопенія або лейкоцитоз,
збільшення абсолютної кількості палочкоядерних нейтрофілів, зсув лейкоцитарної формули вліво,
абсолютний нейтрофільоз, підвищення лейкоцитарного індексу,тромбоцитопенія).
3.Визначення газового складу крові та показників КОС.
4.Вірусологічне та бактеріологічне дослідження.
5.Дослідження крові на стерильність.
6.Клінічний аналіз сечі.
7.Спинномозкова пункція за показами
38. Лікування діабетичного кетоацидозу.
Основні принципи терапії:
1. Забезпечення та підтримка дихання;
-терапія шоку – 4,5 % альбумін - 10 мл/кг, дуже швидке введення;
2. Відновлення втраченої рідини (V рідини - 10 % маси тіла; склад - фізіологічний р-н : р-н
Рінгера-Локка : 5 % р-н глюкози як 1:1:1). Дефіцит рідини відновлюється повільно та рівномірно протягом 24 годин. Якщо глюкоза крові знижується до 12 ммоль/л - 0,45 %
фізіологічний р-н (5 % декстроза) 2 ммоль/кг. 3. Інсулінотерапія:
-безперервне внутрішньовенне введення низької дози інсуліну 0,1 ОД/кг/год.;
-одразу після початку інсулінотерапії додають KCl або панангін;
-Бікарбонат натрію призначають лише при рН крові менше 6,9 або після відсутності покращення циркуляції після введення 4 % альбуміну – 5мл/кг; 4. Попередження ускладнень (гіпокаліємія, набряк мозку).
39. Класифікація, клінічна картина геморагічного васкуліту.
Класифікація І.За клінічною картиною:
-шкірна (проста) форма;
-суглобова форма;
-абдомінальна форма;
-ниркова форма;
-швидкоплинна форма (церебральна).
Можлива комбінація деяких форм.
ІІ. За перебігом:
-гостра форма;
-хронічна;
-рецидивуюча.
Клініка: початок захворювання та його загострення супроводжується кропив’янкою та іншими алергічними реакціями; 1.Шкірна форма
-ураження шкіри – дрібноточкові симетричні петехії переважно на нижніх кінцівках, сідницях.
Виникає папульозно-геморагічна висипка, іноді із уртикарними елементами;
-висипка мономорфна, спочатку є запальна основа, у тяжких випадках – центральні некрози, які потім вкриваються кірочками, залишається пігментація;
-частіше інтенсивна висипка зберігається 4-5 діб, поступово затухає та зникає;
-може бути декілько хвиль висипання
2. Суглобова форма. Вражається синовіальна оболонка суглобів. Характерна різка болючість,
набряклість, порушення функції. Ураження повністю зворотні.
3. Абдомінальна форма. Характерні крововиливи у слизову оболонку шлунку, кишечнику, брижу.
Виникає сильний біль у животі, може підвищуватись температура тіла, іноді – блювання. Триває короткочасно та проходить протягом 2-3 діб. Можливі рецидиви.
4. Ниркова форма. Перебіг за типом гострого або хронічного нефриту. Іноді має затяжний перебіг із подальшим розвитком ХНН. Можливий нефротичний синдром. Ураження нирок виникає через
1-4 тижня після початку захворювання.
5. Швидкоплинна форма. Розвивається при крововиливі у оболонки головного мозку або життєво важливі ділянки.
Ступені активності І ступінь – незначна висипка , біль у суглобах та кістках, короткочасна гематурія, анемії та
лихоманки немає, помірна диспротеїнемія, сіалова проба +;
ІІ ступінь – висипка: ексудативний компонент більш виражений, може зливатись, стійка, часті підсипання; слабкість, головний біль, церебральний синдром, лихоманка до 39 o, ШОЕ – 20-40
мм/год, нейтрофільний зсув, тромбоцитопенія, виражена диспротеїнемія, гіпоальбумінемія,
гематурія, протеїнурія;
ІІІ ступінь – загальний стан тяжкий, нудота, блювання, тривалий біль у животі, набряк та біль у суглобах, часто нові підсипання, висипка значно виражена, ШОЕ – 40 мм/год., гострофазові білки різко позитивні.
40. Невідкладна терапія при геморагічному синдромі у новонароджених.
Вікасол 1 мл /кг в /м вводиться одноразово всім новонародженим при геморагічному синдромі (якщо не вводився профілактично). При геморагічної хвороби новонароджених можна ввести № 3.
Свіжозаморожена плазма 10-15 мл/кг в.в крапельно Дицинон 1 мл одноразова,далі 0,5 мл 1 раз на добупротягом 5 днів 10% глюконат кальцію 2-3мл в.в
Якщо розглядати гемофілію, то слід враховувати, що єдиним патогенетично обррунтованим методом лікування є трансфузія компонентів крові, що є варіантом замісної терапії. У зв'язку з тим, що більшість факторів згортання є дуже лабільними і не зберігають свої властивості при консервуванні крові і виготовленні сухої плазми, пріоритетною є пряма гемотрансфузія від донора хворому.
Фактор VIII має короткий період виведення, тому адекватної схеми замісної терапії є трансфузія кріопреципітату та плазми не менше трьох разів на добу в разовій розрахунковій дозі 10 мл на 1 кг ваги реципієнта, вводити препарат необхідно виключно внутрішньовенно струминно, так як крапельна інфузія не дозволяє підвищити рівень фактора VIII в плазмі.
При наявних зовнішніх кровотечах достатньо застосування кровоспинних препаратів місцевої дії (розчин Тромбопластину).
При геморагічному синдромі, що протікає за типом коагулопатії, основним методом терапії є парентеральне введення Вікасолу в добовій дозі 30 мг. В ситуації, коли геморагічний синдром розвивається на тлі тривалого застосування антикоагулянтів непрямої дії у високій дозі, обов'язковою умовою є їх скасування. При тяжкому перебігу коагулопатії застосовується замісна терапія свіжозамороженої плазмою внутрішньовенно струминно у розрахунковій дозі 20 мл на 1 кг ваги пацієнта з Соматотропним гормоном в дозі 4 МО на добу, дія якого спрямована на покращення синтезу факторів згортання.
ДВЗ-синдром є найважчою і важко устраняемой формою геморагічного синдрому та рівень летальності в гострому періоді ДВЗ-синдрому становить понад 60%. Препаратом вибору при геморагічному синдромі, обумовленому ДВЗ-синдром, є Гепарин в стадії гіперкоагуляції у початковій дозі 10000 ОД і подальшим переходом на підшкірне введення в разовій дозі 5000 ОД. При масивному крововиливі, що спостерігається в гипокоагуляционной стадії пацієнтам показане введення високих доз Контрикал внутрішньовенно краплинно до 10000 ОД.
При тромбоцитопенічній пурпурі патогенетично обґрунтованим є призначення препаратів глюкокортикостероидного ряду, а також хірургічне втручання у вигляді спленектомії. При повній відсутності позитивного ефекту від застосованого лікування необхідним є призначення цитостатичних препаратів імуносупресивної дії. Добова доза Преднизолога становить близько 60 мг, а за умови тривалого геморагічного синдрому у вигляді появи нових геморагій дозу Преднізолону слід збільшити в два рази. Тривалість кортикостероїдної терапії безпосередньо залежить від швидкості купірування клінічних проявів геморагічного синдрому і ступеня нормалізації кількості тромбоцитарних кров'яних клітин. У ситуації, коли зниження дозування Преднізолону провокує розвиток рецидиву геморагічного синдрому, необхідно знову збільшити дозу препарату.
Адекватна доза імунодепресантів становить 5 мг на 1 кг ваги пацієнта (Циклоспорин А). Абсолютним показанням для застосування препаратів цієї групи є триваюче протягом геморагічного синдрому і прогресуюча тромбоцитопенія навіть після спленектомії.
При геморагічних телеангіектазії, як одному з варіантів геморагічного синдрому, застосування загальних терапевтичних заходів не надає позитивного ефекту. Однак застосування Естрогену або Тестостерону в деяких ситуаціях зменшує кровоточивість. Останнім часом широко
застосовуються методики оперативної та лазерної корекції даної патології, мають хороші віддалені результати і низький відсоток рецидиву.
Так як різні варіанти геморагічного синдрому супроводжуються розвитком анемізації організму в тій чи іншій мірі, в більшості випадків пацієнтам, що страждають підвищеною кровоточивістю слід додатково призначати залізовмісні препарати (Тардиферон в добовій дозі 600 мг).
41. Консервативна терапія ГХН.
Основна мета терапії:
-попередження розвитку ураження ЦНС внаслідок токсичної дії білірубіну;
-попередження розвитку тяжкої гемолітичної анемії.
Консервативне: Лікування
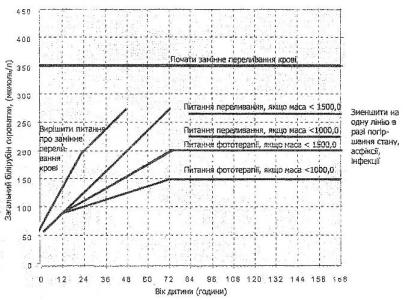
1. Фототерапія світлом з довжиною хвилі 450-460 нм, тривалість 72-96 год. по 8 год.з перервою 2-
3 години. Обов’язкова умова – захист очей та статевих органів,забезпечення додаткового об’єму рідини (10-15 мл/кг/доба). Показання до проведення фототерапії наведені на малюнку. Тривалість фототерапії визначається її ефективністю та рівнем білірубіну в сироватці крові. Ступінь забарвлення шкіри не відповідає рівню білірубіну в сироватці крові під час проведення фототерапії та 24 г. після її завершення. Моніторинг під час фототерапії:
- оцінка клінічного стану дитини 3 рази/добу (вимірювання температури тіла кожні 3 год.,
контроль ваги тіла);
- повторне визначення загального білірубіну сироватки крові через 4-6 год. після початку фототерапії.
2.Інфузійна терапія: перша доба - 5% розчин глюкози 50 мл/кг з введенням діуретиків (еуфілін –
0,1 мл/кг), потім додають по 20 мл/кг щоденно до 150 мл/кг/добу.
3.Адсорбенти білірубіну з кишечника та холекінетики (очисна клізма в перші 2 год. після народження, 5% розчин сульфата магнія, холестирамін);
4.Активатори функції глюкоранілтрансферази (фенобарбітал, клофібрат).
42. Клінічна характеристика кетоацидотичної коми.