Материал: общ ГТ
Полная блокада: срочная госпитализация и имплантация ЭКС, в отдельных случаях можно изопреналин, эфедрин, преднизолон
Билет №3
1. Бронхиальная астма. Определение, классификация, этиология, патогенез, клиника. Лечение.
БА – гетерогенное заболевание, которое характеризуется наличием хронического воспаления дыхательных путей и обратимой бронхообструкцией.
Этиология:
1) Внутренние факторы: генетика, атопия, гиперреактивность бронхов, расовая и этническая принадлежность, ожирение, пол (до 14 лет – мальчики, после – девочки)
2) Внешние факторы: аллергены (домашняя пыль, слюна домашних животных, клещи, пыльца, споры плесневых грибов), профессиональные сенсибилизаторы (химическая, мукомольная и хлебопекарная промышленность и тд), промышленные загрязнения (двуокись серы и азота), курение, респираторные инфекции и глистные инвазии, прием ЛС (НПВС, витамины группы В, бета-лактамные а/б)
Классификация:
1) По этиологии: атопическая (у человека есть аллергия), неатопическая (нет аллергии), аспириновая
2) По степени тяжести:
- легкая:
интермиттирующая (симптомы 1 раз в неделю, обострения короткие, ночные симптомы <2 раз в месяц, ФВД не нарушена)
персистирующая (симптомы чаще 1 раза в неделю, но не каждый день, нарушается активность и сон, ночные симптомы чаще 2 раз в месяц)
- средняя (симптомы каждый день, ночные чаще 1 раза в неделю, нарушены активность и сон, частая потребность в бронхолитиках)
тяжелая (симптомы каждый день, часто ночью, часто обострения, ограничение физактивности, ФВД<60)
3) По оценке контроля (за последние 4 нед)
Критерии тяжести: дневные симптомы чаще 2 раз в неделю, любое ночное пробуждение от БА, потребность в ЛС для купирования приступов чаще 2 раз в неделю, любое ограничение активности в связи с БА.
Контролируемая БА – 0 критериев, частично контролируемая – 1-2 критерия, неконтролируемая – 3-4 критерия.
4) По фазе течения: обострение, ремиссия, стойкая ремиссия (>2 лет)
Патогенез:
1) повышение тонуса гладкой мускулатуры бронхов
2) отек слизистой бронхов
3) гиперсекреция бронхиальных желез ВЫЗЫВАЮТ ОБРАТИМУЮ ОБСТРУКЦИЮ
4) ремоделирование дыхательных путей (ВЫЗЫВАЕТ НЕОБРАТИМУЮ ОБСТРУКЦИЮ)
Клиника (в ремиссию может не быть):
1) дистанционные сухие свистящие хрипы, усиливаются на выдохе, купируются бронхолитиками
2) приступообразный непродуктивный кашель
3) чувство заложенности в груди
4) эпизодическая одышка, чаще в ночное время
5) приступу может предшествовать зуд подбородка, дискомфорт между лопатками, чихание
Диагностика:
1) Объективное обследование: тахипноэ, вовлечение вспомогательной мускулатуры, коробочный перкуторный звук, вынужденное положение с фиксацией плечевого пояса, сухие разнокалиберные свистящие хрипы на выдохе над всей поверхностью легких
2) Лабораторные показатели: эозинофилия в ОАК и в мокроте, кристаллы Шарко-Лейдена (разрушенные эритроциты) и спирали Куршмана (слепки мелких бронхов) в мокроте, в б/х крови повышение глобулинов, фибрина и гаптоглобинов
3) Рентген: уплощение куполов диафрагмы, повышение прозрачности легочной ткани, расширение межреберных промежутков
4) ЭКГ – признаки легочного сердца: высокий остроконечный зубей Р во II, III, aVF, V1,V2; R<S в III, V6, блокада ПНПГ, S1<S2<S3
5) У ЛОРа: аллергический ринит, полипоз слизистой носа, эозинофилия в слизи, постназальный затек
6) Аллергодиагностика: кожные тесты, специфические IgЕ крови
7) Оценка ФВД (ОФВ1, ФЖЕЛ)
- тест на гиперреактивность бронхов (с ацетилхолином, гистамином)
- бронхолитический тест для определения обратимой обструкции (>12% (200 мл))
- пикфлоуметрия
- спирография
8) Мониторинг ПСВ (изначально и на фоне лечения утром и вечером, через 15-20 мин после ингаляции бронхолитиков)
Лечение:1) На постоянной основе:
- монопрепараты ингаляционных ГКС (беклометазон, будесонид (пульмикорт), флутиказон),
- комбинированные=бета-2-агонисты+иГКС (симбикорт, фостер)
- антагонисты лейкотриеновых рецепторов (монтелукаст (сингуляр, синглон,монтелар)
- антитела против IgE (омализумаб (ксолар)
2) Препараты неотложной помощи
- короткодействующие б2-агонисты (сальбутамол, фенотерол, беродуал)
- иГКС+формотерол в низкой дозе (фостер, симбикорт)
3) Дополнительные препараты при тяжелой БА
- системные ГКС (метилпреднизолон, преднизолон)
- теофиллины замедленного высвобождения (теопек, теотард)
Тяжелая БА – терапия через небулайзер
Обязательно контроль ЭКГ и калия в сыворотке.
5 ступеней терапии: 1 ступень → нет эффекта → ступень выше → есть контроль 2-3 месяца → на ступень ниже.
Купирование приступа легкой БА и средней тяжести: многократное применение б2-агонистов быстрого действия 2-4 ингаляции каждые 20 мин в течение 1 ч, после этого при легкой: 2-4 дозы с помощью ДАИ каждые 3-4 ч, при средней тяжести: 6-10 доз каждые 1-2 ч через ДАИ.
Купирование приступа тяжелой астмы: госпитализация, оксигенотерапия через канюли, б2-агонисты через небулайзер: 1 час – 3 ингаляции по 2,5 мг каждые 20 мин → каждый час до улучшения→ каждые 4-5 часов + системные ГКС преднизолон 40-50 мг/сут однократно 5-7 дней. ИВЛ при неэффективности терапии.
2. Дифференциальный диагноз геморрагического синдрома
Причины: нарушение тромбоцитарного гемостаза (тромбоцитопении, тромбоцитопатии), нарушения свертывающей системы (гемофилии), нарушения сосудистой стенки (геморрагический васкулит, авитаминоз С), нарушения тромбоцитарного и коагуляционного гемостаза (болезнь Виллебранда)
Геморрагический синдром при ПИТ (в основе выработка аутоантител к тромбоцитам):
- появление на коже и слизистых петехий, полосовидных высыпаний, экхимозов (мелкие пятна), кровоподтеков
- часто не соответствуют силе удара, появляются спонтанно и преимущественно ночью
- частые кровотечения из слизистых, десен, реже из ЖКТ
- гематурия
- кровоизлияния в мозг
Диагностика:
тромбоциты
<100*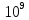 /л
в 2 и более анализах крови без каких-либо
заболеваний, сопровождающихся снижением
тромбоцитов + диагностика других
заболеваний, при которых мб тромбоцитопения
/л
в 2 и более анализах крови без каких-либо
заболеваний, сопровождающихся снижением
тромбоцитов + диагностика других
заболеваний, при которых мб тромбоцитопения
Лечение: преднизолон внутрь, Ig в/в, спленэктомия, агонисты тромбопоэтиновых рецепторов (ромиплостим, элтромбопаг), ритуксимаб.
Геморрагический синдром при геморрагическом васкулите (в основе отложение ИК на эндотелии сосудов и его повреждение):
- пальпируемая красно-фиолетовая пурпура, ее элементы могут сливаться и некротизироваться
- обычно локализуется на нижних конечностях
- суставной синдром: поражаются крупные суставы, боль возникает одновременно с сыпью, мигрирует, длится не больше 1 нед, мб припухлость и нарушение функции
- абдоминальный синдром: спастическе боли в животе, тошнота, рвота, кровотечения из ЖКТ
- почечный синдром: изолированная микро/макроглобулинурия, может развиваться ГН, нефротический синдром
- в ОАК тромбоциты в норме!!!!
Лечение: гепарин 100-250 ЕД/кг/сут, дипиридамод, преднизолон внутрь
Геморрагический синдром при гемофилии (в основе наследственный дефицит факторов свертывания VIII (гемофилия А) или IX (гемофилия В)):
- симптомы с раннего детства
- спонтанные кровотечения без явной причины, особенно в суставы, мышцы и мягкие ткани
- длительные кровотечения после травм и операций-семейный анамнез!
- сдаем развернутую коагулограмму (либо дефицит факторов свертывания, либо снижение их активности под действием специфических ингибиторов факторов свертывания)
Лечение: заместительная терапия соответствующими факторами или антиингибиторный коагулянтный комплекс.
3. Кардиогенный шок. Этиология. Лечение.
Кардиогенный шок (КШ) - самый тяжелый вариант острой левожелудочковой недостаточности, связанный со значительным повреждением миокарда левого желудочка.
Клиника:1. Снижение систолического АД ниже 80 мм рт. ст. и пульсового АД ниже 30 мм рт. ст.
2. Олигурия и анурия (диурез меньше 30 мл/ч)
3. Нитевидный пульс на лучевых артериях
4. Адинамия, апатия, нарушение сознания, вплоть до комы
5. Бледность кожи, цианоз, липкий профузный пот, похолодание конечностей 6. Признаки сопутствующего отека легких (интерстициального или альвеолярного): одышка, влажные мелкопузырчатые хрипы и крепитация на вдохе, ортопноэ, розовая пенистая мокрота.
Лечение:
1) Поднять ноги на 15 градусов
2) Кислород
3) Доступ в центральную вену
4) Гепарин 10000 в\в (если не проводят ТЛТ)5) АД < 70 мм рт. ст. - норадреналин 2-16 мкг\мин; АД 70-90 мм рт. ст. – допамин 2,5-20 мкг\кг\мин; АД >90 мм рт. ст. – добутамин 2,5-20 мкг\кг\мин
6) Реваскуляризация (тромболизис или ангиопластика: внутриаортальные баллонные насосы, чрескожные устройства, экстракорпоральная циркуляция, паракорпоральные искусственные желудочки.
Билет №4