Материал: Национальная+программа+Недостаточность+витамина+Д+2018

|
Для вскармливания недоношенных детей с массой тела |
холестаза, ассоциированным с парентеральным питанием, |
||
|
менее 1800 г рекомендуется применять грудное молоко |
имели в 2 раза более низкие показатели 25(ОН)D в кро- |
||
|
с добавлением обогатителя, что обеспечивает содержание |
ви по сравнению с контрольной группой. Доза витами- |
||
|
~160 ЕД витамина D в 100 мл, или стартовую молочную смесь |
на D у детей с холестазом может увеличиваться до 800– |
||
|
для недоношенных детей, которая содержит 120–150 ЕД |
5000 ЕД/сут [31], что зависит от тяжести, длительности |
||
|
витамина D в 100 мл [29]. При применении этих продуктов |
холестаза и уровня 25(ОН)D. |
||
|
доза поступающего витамина D с питанием будет варьи- |
Настоящие рекомендации по стандартному применению |
||
|
ровать от 96–144 ЕД/сут для ребенка с массой тела 500 г |
витамина D у новорожденных и недоношенных детей отра- |
||
|
до 346–518 ЕД/сут для недоношенного с массой тела 1800 г. |
жены в табл. 7.3. |
||
|
Потребности в питании недоношенных детей с мас- |
При проведении полного парентерального питания стан- |
||
|
сой тела 1800–2500 г удовлетворяются грудным молоком |
дартная доза витамина D составляет 400 ЕД/сут для детей |
||
|
с добавлением 1/2 дозы фортификатора или транзиторной |
с массой тела более 2500 г и 160 ЕД/кг в сутки — с массой |
||
|
молочной смесью (52–108 ЕД витамина D в 100 мл) [29]. |
тела менее 2500 г [32]. |
||
|
Доза поступающего витамина D с таким питанием будет |
|
||
|
варьировать от 187–389 ЕД/сут для ребенка с массой тела |
|
||
|
2000 г до 234–486 ЕД/сут для недоношенного с массой |
7.5. Мониторирование уровня |
||
|
тела 2500 г. |
|
||
|
|
25(ОН)D у новорожденных |
||
|
Таким образом, большинству недоношенных детей, полу- |
|||
|
чающих оптимальное питание, рекомендуется дотация |
и недоношенных детей |
||
|
500 ЕД витамина D внутрь для обеспечения общей суточной |
Доношенным новорожденным и недоношенным детям, |
||
|
потребности в пределах 400–1000 ЕД. Введение витамина D |
|||
|
родившимся после 31-й недели гестации, рутинного опре- |
|||
|
целесообразно начинать, лишь убедившись в хорошей пере- |
|||
|
носимости энтерального питания недоношенным ребенком. |
деления уровня 25(ОН)D не требуется. Показанием для |
||
|
исследования уровня 25(ОН)D служат клинически зна- |
|||
|
У детей с массой тела менее 1500 г дотацию витамина D |
|||
|
чимая гипокальциемия, признаки врожденного рахита, |
|||
|
начинают после достижения суточного объема энтерального |
|||
|
метаболической болезни костей. Кроме того, определение |
|||
|
питания 100 мл/кг или полного энтерального питания [7, 13]. |
|||
|
уровня 25(ОН)D рекомендуется новорожденным и недо- |
|||
|
В случаях дефицита витамина D [25(ОН)D в крови |
|||
80 |
||||
ношенным детям, имеющим факторы риска дефицита вита- |
||||
менее 20 нг/мл] доза дотации витамина D у недоношенного |
||||
|
||||
|
мина D, а также получающим дозу витамина D выше про- |
|||
|
ребенка может быть увеличена до 1000 ЕД/сут. |
|||
|
филактической [2, 6, 17, 18, 20, 21]. |
|||
|
У глубоконедоношенных детей, особенно с массой тела |
|||
|
У глубоконедоношенных детей, особенно с массой тела |
|||
|
менее 1000 г, а также у детей, получающих длительное |
|||
|
при рождении менее 1000 г, рекомендуется мониторирова- |
|||
|
парентеральное питание, часто развивается метаболическая |
|||
|
ние уровня витамина D в крови [6, 13, 30]. |
|||
|
болезнь костей (остеопения недоношенных) на 2–3-м меся- |
|||
|
це жизни. Заболевание связано в большей степени с дефи- |
При персистирующем холестазе (более 10 дней) также |
||
|
необходимо мониторирование уровня жирорастворимых |
|||
|
цитом поступления кальция и фосфора после рождения |
|||
|
витаминов, в том числе витамина D, с целью подбора адек- |
|||
|
и в меньшей степени с дефицитом витамина D. Рутинное |
|||
|
ватной лечебной дозы. |
|||
|
назначение витамина D при остеопении недоношенных |
|||
|
|
|||
|
в дозе более 1000 ЕД/сут не рекомендовано. При остео- |
|
||
|
пении недоношенных необходимо |
определение уровня |
ЛИТЕРАТУРА |
|
|
25(ОН)D в крови [13, 30]. |
|
||
|
|
|
||
|
Особого внимания заслуживает |
синдром холестаза |
1. Proceedings of the Global Neonatal Consensus Symposium: |
|
|
у новорожденных и недоношенных детей, при котором |
feeding the preterm infant, October 13-15, 2010, |
||
|
существенно снижается всасывание витамина D в кишеч- |
Chicago, Illinois. Guest Ed. R. Uauy. J Pediatr. 2013; |
||
|
нике. По нашим данным, недоношенные дети с синдромом |
162(3 Suppl):S1–116. |
||
Таблица 7.3. Рекомендации по суточной потребности и дотации витамина D новорожденным и недоношенным детям, получающим оптимальное энтеральное вскармливание
|
|
Профилак- |
|
Суточная |
|
|
Группы детей |
Начало дотации |
тическая |
Лечебная доза |
Источник |
||
потребность |
||||||
|
|
доза |
|
|
||
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
1000 ЕД (при |
|
|
|
Доношенные |
В течение нескольких |
500 ЕД1 |
врожденном |
400 ЕД |
[2, 18, 19, |
|
новорожденные |
дней после рождения |
рахите — возможно |
21, 27–29] |
|||
|
|
|||||
|
|
|
выше) |
|
|
|
|
|
|
|
|
|
|
Недоношенные |
В течение нескольких |
|
|
|
|
|
с массой тела 1800 г или |
дней после рождения |
|
|
400–1000 ЕД |
|
|
гестационым возрастом |
с учетом толерантности |
|
1000 ЕД (при |
|
||
|
До 40 нед |
|
||||
> 31 нед |
к энтеральному питанию |
|
|
|||
|
врожденном |
[1, 7, 13, |
||||
500 ЕД1 |
постконцеп- |
|||||
|
|
|||||
Недоношенные с массой |
|
рахите — возможно |
15, 20] |
|||
Усвоение 100–150 мл/кг |
|
туального |
||||
|
выше) |
|
||||
тела 1800 г или геста- |
|
|
||||
|
возраста |
|
||||
в сутки энтерального |
|
|
||||
|
|
|
||||
ционым возрастом |
|
|
|
|||
|
|
|
|
|||
питания |
|
|
|
|
||
31 нед |
|
|
|
|
||
|
|
|
|
|
||
|
|
|
|
|
|
|
Новорожденные |
|
|
|
Зависит |
|
|
Диагностирован |
|
|
от выражен- |
|
||
и младенцы с синдромом |
- |
800–5000 ЕД |
[32] |
|||
синдром холестаза |
ности |
|||||
холестаза |
|
|
|
|||
|
|
|
холестаза |
|
||
|
|
|
|
|
||
|
|
|
|
|
|
Примечание. 1 — применение официнальных препаратов, которые содержат в 1 дозе (1 капле) около 500 ЕД витамина D.
2.Eichenwald E.C., Hansen A.R., Stark A.R., Martin C.R.
Cloherty and Stark’s manual of neonatal care. 8th ed. Wolters Kluwer., 2016. 1124 p.
3.Dawodu A., Tsang R.C. Maternal vitamin D status: effect on milk vitamin D content and vitamin D status of breastfeeding infants. Adv Nutr. 2012;3(3):353–361.
4.Monangi N., Slaughter J.L., Dawodu A., Smith C., Akinbi H.T. Vitamin D status of early preterm infants and the effects of vitamin D intake during hospital stay. Arch Dis Child Fetal Neonatal Ed. 2014;99(2):F166–8.
5.Streym V.S., Moller K.U., Rejnmark L., Heickendorff L., Mosekilde L., Vestergaard P. Maternal and infant vitamin D status during the first 9 months of infant life-a cohort study. Eur J Clin Nutr. 2013;67(10):1022–1028.
6.Mimouni F.B. Vitamin D in the Newborn, Part I: Assessment of status and deficiency risk factors. Vitamin D in the newborn, Part II: Bases for current dietary recommendations in term and preterm neonates. Neoreviews. 2014;15:e187–198.
7.Onwuneme C., Martin F., McCarthy R., Carroll A., et al. The association of vitamin D status with acute respiratory morbidity in preterm infants. J Pediatr. 2015;166:1175–1180.
8.Hashemipour S., Lalooha F., Mirdamadi S.Z., Ziaee A., Ghaleh T.D. Effect of vitamin D administration in vitamin D-deficient pregnant women on maternal and
neonatal serum calcium and vitamin D concentrations: a randomised clinical trial. British Journal Nutrition. 2013; 110(09):1611–1616.
9.Karatekin G., Kaya A., Salihoğlu O., Balci H., Nuhoğlu A. Association of subclinical vitamin D deficiency in newborns
with acute lower respiratory infection and their mothers. Eur J Clin Nutr. 2009;63(4):473–477.
10.Salle B.L., Delvin E.E., Lapillonne A., Bishop N.J., Glorieux F.H. Perinatal metabolism of vitamin D. Am J Clin Nutr. 2000;71:1317S–1324S.
11.Evans K.N., Bulmer J.N., Kilby M.D., Hewison M. Vitamin D and placental-decidual function. J Soc Gynecol Investig. 2004;11(5):263–271.
12.Steichen J.J., Tsang R.C., Gratton T.L., et al. Vitamin D homeostasis in the perinatal period: 1,25-dihydroxyvitamin D in maternal cord and neonatal blood. N Engl J Med.
1980;302:315–319.
13.Uauy R., Koletzko B. Defining the nutritional needs of preterm infants. World Rev Nutr Diet. 2014;110:4–10.
14. Bronner, F., Salle B.L., Putet G., Rigo |
J., Senterre J. |
Net calcium absorption in premature |
infants: results |
of 103 metabolic balance studies. Am J Clin Nutr. 1992; 56(6):1037–1044.
15.Agostoni С., Buonocore G., Carnielliet V.P., et al. Enteral nutrient supply for preterm infants: Commentary from the European Society for Paediatric Gastroenterology, Hepatology, and Nutrition Committee on Nutrition. JPGN. 2010;50:1–9.
16.Hanson C., Jones G., Lyden E., Kaufmann M., Armas L., Anderson-Berry A. Vitamin D metabolism in the premature newborn: A randomized trial. Clin Nutr. 2016; 35(4):835–841.
17.Soliman A., Salama H., Alomar S., Shatla E., Ellithy K., Bedair E. Clinical, biochemical, and radiological manifestations of vitamin D deficiency in newborns presented
with hypocalcemia. Indian J Endocrinol Metab. 2013; 17(4):697–703.
18.Munns C.F., Shaw N., Kiely M., Specker B.L., et al. Global consensus recommendations on prevention and management of nutritional rickets. Horm Res Paediatr. 2016;85:83–106.
19.Innes A.M., Seshia M.M., Prasad C., Al Saif S., et al. Congenital rickets caused by maternal vitamin D deficiency.
Paediatr Child Health. 2002;7(7):455–458.
20.Tiwari S., Kumar R., Singla S., Dudeja A., Nangia S., Saili A. Congenital rickets presenting as refractory respiratory distress at birth. Indian J Pediatr. 2014;81(8):800–802.
21.Erdeve O., Atasay B., Arsan S., Siklar Z., Ocal G., Berberoğlu M. Hypocalcemic seizure due to congenital rickets in the first day of life. Turk J Pediatr. 2007; 49(3):301–303.
22.Lai S.H., Liao S.L., Tsai M.H., Hua M.C., Chiu C.Y., Yeh K.W., Yao T.C., Huang J.L. Low cord-serum 25-hydroxyvita- min D levels are associated with poor lung function performance and increased respiratory infection in infancy. PLoS One. 2017 Mar 7;12(3):e0173268. doi: 10.1371/journal. pone.0173268.
23.Hitrova S., Slancheva B., Popivanova A., Vakrilova L., Pramatarova T., Emilova Z., Yarakova N. Osteopenia of prematurity-prophylaxis, diagnostics and treatment. Akush Ginekol (Sofiia). 2012;51(7):24–30.
24.Hollis B.W., Wagner C.L. Vitamin D requirements during
lactation: high dose maternal supplementation as therapy |
|
|
81 |
||
to prevent hypovitaminosis D for both the mother and the |
||
|
||
nursing infant. Am J Clin Nutr. 2004;80(6, Suppl):1752S–8S. |
|
25.Wagner C.L., Hulsey T.C., Fanning D., Ebeling M., Hollis B.W. High-dose vitamin D3 supplementation in a cohort of breastfeeding mothers and their infants: a 6-month follow-up pilot study. Breastfeed Med. 2006;1:59–70.
26.Pfotenhauer K.M., Shubrook J.H. Vitamin D deficiency, its role in health and disease, and current supplementation
recommendations. J Am Osteopath Assoc. 2017 May 1; 117(5):301–305.
27.Patel P., Bhatia J. Update on vitamin D in infants. The Nest. 2014 Nov;37:6–7.
28.Misra M., Pacaud D., Petryk A., Collett-Solberg P.F., Kappy M. Drug and Therapeutics Committee of the Lawson Wilkins Pediatric Endocrine Society. Vitamin D deficiency in children and its management: review of current knowledge and recommendations. Pediatrics. 2008 Aug;122(2):398–417.
29.Грошева Е.В., Дегтярёва А.В., Ионов О.В., Лёнюшкина А.А., Нароган М.В., Рюмина И.И. Глава 5. Энтеральное вскармливание недоношенных детей. В кн.: Избранные клинические рекомендации по неонатологии / Под ред. Е.Н. Байбариной, Д.Н. Дегтярёва. Москва: ГЭОТАРМедиа, 2016. С. 103–125.
30.Abrams S.A., and the COMMITTEE ON NUTRITION. Calcium and vitamin D requirements of enterally fed preterm infants. Pediatrics. 2013;131:e1676–1683.
31.Feldman A.G., Sokol R.J. Neonatal cholestasis. Neoreviews. 2013;14(2):10.1542/neo.14–2–e63. doi: 10.1542/neo. 14-2-e63.
32.Gomella T.L. Neonatology: management, procedures, on-call problems, diseases, and drugs. 7th edition. Medical Publishing Division, 2013. 1113 p.

8. КОРРЕКЦИЯ НИЗКОЙ ОБЕСПЕЧЕННОСТИ ВИТАМИНОМ D РАЗНЫХ ВОЗРАСТНЫХ ГРУПП НА ТЕРРИТОРИИ РОССИЙСКОЙ ФЕДЕРАЦИИ
8.1. Компенсация недостаточности |
диола, по результатам определения которого рассчитыва- |
|
витамина D в раннем детском |
лась лечебная доза холекальциферола, в анализируемой |
|
группе составил составил 23,7 [13,8–34,9] нг/мл. Медиана |
||
возрасте |
||
кальцидиола в общей группе (384 ребенка) на фоне месяч- |
||
На территории Российской Федерации проведено иссле- |
ного курса терапии водным раствором холекальциферола |
|
дование по приему высоких доз витамина D детьми раннего |
повысилась с 23,7 [13,8–34,9] до 45,5 [31,5–62,8] нг/мл |
|
(p < 0,001). На рис. 8.2 представлены гистограммы распре- |
||
возраста в зависимости от исходного уровня кальцидио- |
||
ла сыворотки крови. После лабораторного обследования |
деления показателей 25(ОН)D до и после месячного курса |
|
холекальциферола. |
||
и определения уровня кальцидиола предложен дифферен- |
||
цированный подход к назначению препаратов холекаль- |
Анализ показывает, что если до назначения препарата |
|
витамина D у 256 (66,7%) детей показатель кальцидио- |
||
циферола: |
ла не превышал 30 нг/мл, то по итогам месячного курса |
|
• при уровне более 30 нг/мл назначается профилактиче- |
||
ская доза 1000 МЕ/сут; |
приема холекальциферола число детей с недостаточностью |
|
и дефицитом сократилось до 83 (21,6%) (p < 0,001). При |
||
• при недостаточности витамина D предложена схема кор- |
||
рекции препаратами холекальциферола в лечебных дози- |
этом число детей с нормальной обеспеченностью (уровень |
|
ровках в зависимости от исходного уровня 25(ОН)D. |
от 30 до 100 нг/мл) увеличилось со 128 (33,3%) до 286 |
|
(74,5%) человек (p < 0,001). При этом значительно уменьши- |
||
Оценку результатов обеспеченности витамином D |
||
лось количество детей с тяжелым дефицитом (< 10 нг/мл) — |
||
осуществляли в соответствии с рекомендациями Между- |
82народного общества эндокринологов (2011): дефицит — с 58 (15,1%) до 2 (0,5%), с дефицитом (от 10 до 20 нг/мл) — уровень 25(ОН)D менее 20 нг/мл; недостаточность — со 101 (26,3%) до 24 (6,4%), с недостаточностью — с 97
21–29 нг/мл; нормальное содержание — 30–100 нг/мл, |
(25,3%) до 57 (14,8%) человек. Уровень 100 нг/мл превышен |
|
в ходе курса лекарственной коррекции лишь у 15 (3,9%) |
||
уровень более 100 нг/мл расценивали как избыточность |
||
детей. Показательно, что среди них 9 (60,0%) детей были |
||
витамина D [1]. |
||
в возрасте до 6 месяцев, все они находились на грудном |
||
Анализ эффективности и безопасности проводился |
||
вскармливании, и исходный показатель кальцидиола, как |
||
на фоне приема водного раствора препарата витамина D |
||
правило, соответствовал тяжелому дефициту. |
||
Аквадетрим (ОАО «Акрихин»). |
||
Используемая нами у детей первых трех лет жизни схема |
||
Схематически методика курсовой коррекции и профи- |
||
коррекции дефицита и недостаточности витамина D лечеб- |
||
лактики гиповитаминоза D представлена на рис. 8.1. |
||
ными дозами холекальциферола сопровождается двукрат- |
||
Обследовано 384 ребенка первых трех лет жизни, |
||
ным ростом уровня 25(ОН)D и закономерным повышением |
||
из которых 85 (22,1%) в возрасте от 1 до 6 месяцев, 65 |
||
доли детей с нормальной обеспеченностью витамином D. |
||
(16,9%) — от 6 до 12 месяцев, 117 (30,5%) детей второго года, |
||
Среднесуточная доза холекальциферола у детей первого |
||
117 (30,5%) — третьего года жизни. По месту жительства |
||
обследованные дети распределились следующим образом: |
полугодия жизни составила 2200,0 ± 128,1 МЕ/сут, второго |
|
из Москвы — 68 (17,7%) детей, Архангельска — 99 (25,8%), |
полугодия — 1879,0 ± 139,8 МЕ/сут, на втором году — 2338,0 ± |
|
Казани — 113 (29,4%), Ставрополя — 104 (27,1%). |
103,9 МЕ/сут, у детей третьего года — 2718,0 ± 83,4 МЕ/сут. |
|
|
На рис. 8.3 изображена динамика медианы кальцидиола |
|
|
у детей на фоне использования предложенной схемы кор- |
|
8.1.1 Анализ эффективности |
рекции в каждом из исследовательских центров. |
|
Во всех исследовательских центрах наблюдалась отчет- |
||
схемы профилактики и коррекции |
||
ливая однонаправленная динамика, причем прирост уров- |
||
гиповитаминоза D у детей раннего |
ня кальцидиола колебался от 38,4% в Москве до 131,9% |
|
возраста |
в Казани. Во всех городах медиана 25(ОН)D по итогам |
|
месячного курса превысила пороговое значение 30 нг/мл |
||
|
||
Критерием эффективности коррекции недостаточности |
и находилась в диапазоне 30–50 нг/мл, в котором, с одной |
|
витамина D является достижение уровня 30 нг/мл каль- |
стороны, развиваются некальциемические эффекты вита- |
|
цидиола, которое позволяет констатировать нормальную |
мина D, а с другой стороны, отмечается минимальный риск |
|
обеспеченность витамином D. Исходный уровень кальци- |
передозировки. |
Рис. 8.1. Схема профилактики и коррекции недостаточности витамина D у детей раннего возраста
Исходный уровень — менее 10 нг/мл |
|
|
1 месяц — 4000 МЕ/день |
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
Исходный уровень — 10–19 нг/мл |
|
|
1 месяц — 3000 МЕ/день |
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
Исходный уровень — 20–29 нг/мл |
|
|
1 месяц — 2000 МЕ/день |
|
|
|
|
||
|
|
|
|
|
Анализ крови на 25(ОН)D
Исходный уровень — более 30 нг/мл |
|
|
1 месяц — 1000 МЕ/день |
|
|
|
|
||
|
|
|
|
|
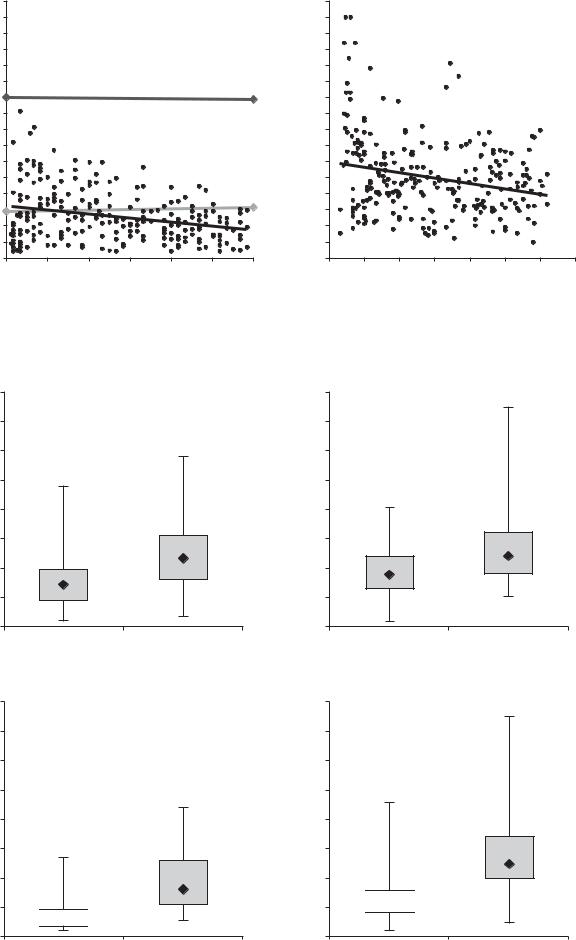
Рис. 8.2. Распределение детей по достижению уровня 30 нг/мл до (А) и после (Б) курса приема холекальциферола
25(ОН)D, нг/мл
А
160 |
|
|
|
|
|
|
160 |
|
|
|
|
|
|
|
150 |
|
|
|
|
|
|
150 |
|
|
|
|
|
|
|
140 |
|
|
|
|
|
|
140 |
|
|
|
|
|
|
|
130 |
|
|
|
|
|
|
130 |
|
|
|
|
|
|
|
120 |
|
|
|
|
|
|
120 |
|
|
|
|
|
|
|
110 |
|
|
|
|
|
|
110 |
|
|
|
|
|
|
|
100 |
|
|
|
|
|
|
100 |
|
|
|
|
|
|
|
90 |
|
|
|
|
|
|
90 |
|
|
|
|
|
|
|
80 |
|
|
|
|
|
|
80 |
|
|
|
|
|
|
|
70 |
|
|
|
|
|
|
70 |
|
|
|
|
|
|
|
60 |
|
|
|
|
|
|
60 |
|
|
|
|
|
|
|
50 |
|
|
|
|
|
|
50 |
|
|
|
|
|
|
|
40 |
|
|
|
|
|
|
40 |
|
|
|
|
|
|
|
30 |
|
|
|
|
|
|
30 |
|
|
|
|
|
|
|
20 |
|
|
|
|
|
|
20 |
|
|
|
|
|
|
|
10 |
|
|
|
|
|
|
10 |
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
0 |
6 |
12 |
18 |
24 |
30 |
36 |
0 |
6 |
12 |
18 |
24 |
30 |
36 |
42 |
|
|
Возраст, мес |
|
|
Б |
|
|
Возраст, мес |
|
|
|
|||
Рис. 8.3. Динамика уровня 25(ОН)D на фоне курса коррекции в исследовательских центрах |
83 |
25(ОН)D, нг/мл
25(ОН)D, нг/мл
160
140
120
100
80
60
40
20
0
160
140
120
100
80
60
40
20
0
Архангельск, n = 99
р = 0,000001
46,7
28,4
До |
После |
Казань, n = 113
р = 0,00000001
32,0

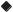
 13,8
13,8
До |
После |
25(ОН)D, нг/мл
25(ОН)D, нг/мл
160
140
120
100
80
60
40
20
0
160
140
120
100
80
60
40
20
0
Москва, n = 68
р = 0,000001
48,3
34,9
До |
После |
Ставрополь, n = 104
р = 0,0001
49,1

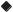
 24,8
24,8
До |
После |

Контроль за возможной пердозировкой холекальциферола следует проводить по уровню кальция в суточной моче (не более 2 мг/кг в сутки). Реакция Сулковича не имеет диагностической ценности, поэтому использовать ее не рекомендуется
В табл. 8.1 представлены результаты коррекции препаратом холекальциферола у детей в зависимости от возраста.
Во всех возрастных группах достигнут существенный прирост уровня 25(ОН)D, но еще более важным является то обстоятельство, что показатель, характеризующий обеспеченность витамином D, превысил пороговое значение 30 нг/мл, находясь у детей раннего возраста в абсолютно безопасном диапазоне, практически исключающем превышение уровня 100 нг/мл.
Этот факт характеризует важную закономерность: предложенная схема, при которой определяющим в выборе лечебной дозы холекальциферола является исходный уровень кальцидиола, позволяет в любом возрасте, начиная с первых месяцев жизни, достаточно быстро и качественно корригировать показатель обеспеченности витамином D без существенного риска передозировки.
Анализ результатов, представленных в табл. 8.2, демонстрирует отчетливый дозозависимый эффект препаратов холекальциферола. В общей группе отрицательный при-
84рост уровня кальцидиола отмечается лишь в 65 (16,9%) случаях, при этом показательно, что 56 (86,2%) из этих детей получали дозу 1000 МЕ/сут, лишь 9 (13,8%) — дозу 2000–3000 МЕ/сут, и ни одного случая отрицательного прироста не отмечалось у детей, получавших по 4000 МЕ/сут холекальциферола.
На фоне использования профилактической дозы 1000 МЕ/сут соотношение частоты положительного и отрицательного прироста составило лишь 1,3:1, а на фоне лечебных доз 2000 МЕ/сут и 3000 МЕ/сут — 18,2:1 (p < 0,001)
и19:1 (p < 0,001) соответственно. Важно также отметить, что в процессе коррекции из 319 детей с положительным
приростом у 287 (90,0%) он не превысил 60 нг/мл, что абсолютно исключает достижение по итогам месячного курса коррекции уровня 100 нг/мл. Лишь у 32 (8,3%) детей прирост 25(ОН)D в рамках курса коррекции превысил 60 нг/мл, причем в 26 (81,3%) случаях суточная доза холекальциферола составляла 3000–4000 МЕ.
Медиана прироста показателя кальцидиола у детей раннего возраста на фоне месячного курса приема 1000 МЕ/сут составила 2,9 [-9,4–12,9] нг/мл, на фоне 2000 МЕ/сут — 22,3 [9,5–36,2] нг/мл, на фоне 3000 МЕ/сут — 22,6 [11,6–43,6] нг/мл, на фоне 4000 МЕ/сут — 32,0 [15,4–59,8) нг/мл. Корреляционный анализ продемонстрировал существенную взаимосвязь между суточной дозой холекальциферола и приростом уровня 25(ОН)D по итогам месячного курса коррекции у детей раннего возраста (r = 0,504; p < 0,001).
Высокая эффективность и безопасность разработанной схемы выбора суточной дозы витамина D в зависимости от исходного уровня 25(ОН)D при соблюдении комплаенса позволяет по итогам месячного курса и контроля уровня кальцидиола переводить подавляющее большинство детей на профилактическую дозу холекальциферола (1000 МЕ/сут). С учетом того, что на севере России зачастую даже доза 1000 МЕ/сут оказывается недостаточной для поддержания нормальной обеспеченности витамином D, у детей раннего возраста, проживающих в этих регионах, в качестве круглогодичной профилактической дозировки могут использоваться 1500 МЕ/сут.
8.1.2. Безопасность схемы профилактики и лекарственной коррекции гиповитаминоза D у детей раннего возраста
Широкое внедрение в первичном звене детского здравоохранения предложенной схемы коррекции гиповитаминоза D базируется не только на приведенном выше анализе
Таблица 8.1. Динамика уровня кальцидиола на фоне приема холекальциферола в зависимости от возраста
Возраст детей, мес |
Ме 25(ОН)D [25Q–75Q] |
|
р |
|
|
|
|
||
|
До коррекции |
После коррекции |
|
|
|
|
|
|
|
1–6 (n = 85) |
25,8 [13,8–43,2] |
57,4 |
[32,0–71,8] |
< 0,001 |
|
|
|
|
|
6–12 (n = 65) |
33,9 [16,9–43,0] |
47,4 |
[38,2–58,9] |
< 0,001 |
|
|
|
|
|
12–24 (n = 117) |
24,1 [16,2–32,3] |
39,4 |
[27,5–49,8] |
< 0,001 |
|
|
|
|
|
24–36 (n = 117) |
18,4 [11,4–25,0] |
46,2 [31,9–59,1] |
< 0,001 |
|
|
|
|
|
|
Таблица 8.2. Прирост кальцидиола по итогам месячного курса коррекции в зависимости от суточной дозы холекальциферола
Прирост уровня |
|
Суточная доза холекальциферола, МЕ/сут |
|
Всего, |
||||||
|
|
|
|
|
|
|
|
|||
1000, |
2000, |
3000, |
4000, |
|||||||
25(ОН)D, нг/мл |
n = 384 (%) |
|||||||||
n = 128 (%) |
n = 97 (%) |
n = 101 (%) |
n = 58 (%) |
|||||||
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
Отрицательный |
56 |
(43,8) |
5 |
(5,2) |
4 |
(4,0) |
|
- |
65 (16,9) |
|
|
|
|
|
|
|
|
|
|
||
Положительный |
72 |
(56,2) |
92 |
(94,8) |
97 |
(96,0) |
58 (100,0) |
319 (83,1) |
||
|
|
|
|
|
|
|
|
|||
•от 0 до 20 |
51 (39,8) |
38 |
(39,2) |
41 (40,6) |
20 |
(34,5) |
150 (39,1) |
|||
|
|
|
|
|
|
|
|
|
||
•от 20 до 40 |
18 (14,1) |
33 |
(34,0) |
25 |
(24,8) |
13 |
(22,4) |
89 (23,2) |
||
|
|
|
|
|
|
|
|
|||
•от 40 до 60 |
2 (1,6) |
16 |
(16,5) |
18 (17,8) |
12 |
(20,7) |
48 (12,5) |
|||
|
|
|
|
|
|
|
|
|
||
•от 60 до 80 |
1 |
(0,8) |
3 (3,1) |
5 |
(5,0) |
5 |
(8,6) |
14 (3,6) |
||
|
|
|
|
|
|
|
|
|||
•свыше 80 |
|
- |
2 (2,1) |
8 |
(7,9) |
8 (13,8) |
18 (4,7) |
|||
|
|
|
|
|
|
|
|
|
|
|