Материал: Методичка демография соцка
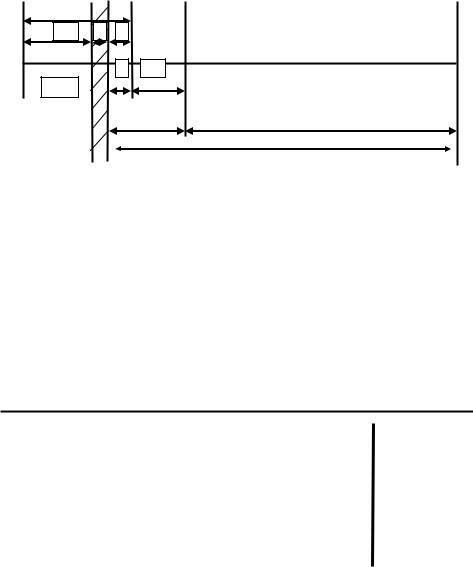
22 нед. |
|
роды |
|
1 нед. |
|
1 мес. |
|
1 год |
|
|
|
|
|
|
|
|
|
2 |
3 |
|
ПС |
4 |
5 |
|
|
|
|
|
6 |
|
|
|
|
7 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
МС |
|
|
|
|
|
|
|
|
|
Условные обозначения: |
|
||||||
1 – |
антенатальная – умершие с 22 нед. беременности |
|
|||||||||
|
|||||||||||
до момента родов |
|
|
|
|
|
|
|||||
2 |
– |
интранатальная – умершие в момент родов |
Периоды |
||||||||
перинаталь- |
|||||||||||
|
|
|
|
|
|
|
|
|
|
||
1+2 – мертворождаемость – умершие с 22 нед. бере- |
ной |
||||||||||
смертности |
|||||||||||
менности до момента родов (антенатальная) |
плюс |
– ПС |
|||||||||
умершие в момент родов (интранатальная) |
|
|
|
||||||||
3 |
– |
постнатальная – умершие на первой неделе после |
|
||||||||
родов |
|
|
|
|
|
|
|||||
4 |
– |
ранняя неонатальная – |
умершие на первой |
неделе |
|
||||||
|
|||||||||||
5 |
– |
поздняя неонатальная – |
умершие со второй недели |
Периоды |
|||||||
младенче- |
|||||||||||
до конца первого месяца жизни |
|
|
ской |
||||||||
|
|
|
|
|
|
|
|
|
|
смертности – |
|
6 |
– |
неонатальная – умершие на первом месяце жизни |
МС |
||||||||
7 – |
постнеонатальная – умершие с конца первого ме- |
|
|||||||||
сяца до 12 месяцев жизни. |
|
|
|
|
|
|
|||||
Рис. 1. Показатели младенческой и перинатальной смертности по периодам жизни.
36
С целью постоянного текущего контроля за уровнем младенческой смертности и анализа сезонных колебаний рассчитывают показатели МС за каждый календарный месяц.
В структуре причин младенческой смертности первое место занимают состояния, возникшие в перинатальном периоде (около 38%), второе – врожденные аномалии развития (около 28%), третье
– болезни органов дыхания (около 8%), четвертое – несчастные случаи, травмы и отравления (около 8%). Однако, как уже говорилось, структура причин смерти имеет различия в зависимости от возрастного периода. Если на первом месяце жизни в подавляющем большинстве случаев смертность обусловливается состояниями, возникшими в перинатальный период (приблизительно 2/3) и врожденными аномалиями (более чем на 1/4), то за пределами первого месяца серьезной угрозой жизни младенцев являются, прежде всего, заболевания органов дыхания (20 % всех случаев смерти в постнеонатальном периоде), инфекционные и паразитарные болезни (почти 15 %), травмы в результате несчастных случаев (почти
10 %).
Оценка младенческой смертности проводится путем сопоставления с оценочной шкалой, предложенной ВОЗ (табл.7).
Таблица 7 Шкала оценки уровня младенческой смертности
Показатель младенческой |
Качественная оценка |
смертности, |
уровня младенческой |
на 1000 родившихся живыми |
смертности |
До 6 |
Очень низкий |
6-15 |
Низкий |
16-30 |
Средний |
30-60 |
Высокий |
60 и выше |
Очень высокий |
По мнению экспертов ВОЗ, уровень МС до 20 случаев на 1000 родившихся живыми отражает такое состояние развития здравоохранения, при котором практически устранено влияние на младенческую смертность следующих факторов: недостаточного питания и неудовлетворительного санитарного состояния. Уровень от 20 до 50 случаев на 1000 родившихся живыми свидетельствует о
37
значительных успехах по уменьшению смертности в постнатальный период от некоторых инфекционных заболеваний и респираторных осложнений. За пределами уровня МС, равного 50 случаям на 1000 родившихся живыми, начинает прослеживаться тормозящее влияние младенческой смертности на развитие общества. А уровень МС в 100 случаев на 1000 родившихся живыми расценивается как критический.
Что касается хронодинамики МС, то согласно медикобиологическим и социальным закономерностям, которые подтверждены данными международной статистики ВОЗ, ежегодные колебания уровня младенческой смертности (исключая такие экстремальные ситуации, как стихийные бедствия, войны, эпидемии и др.) не превышают 5%.
Большое практическое значение для оценки региональных особенностей смертности младенцев имеет определение соотношения между неонатальной и постнеонатальной смертностью в процентах. Для этого достаточно определить удельный вес неонатальной смертности в общей смертности младенцев. Этот показатель, в свою очередь, дает возможность определить так называемый тип младенческой смертности.
Различают три типа младенческой смертности:
тип А – на первом месяце жизни умирает 50 % и более от общего числа детей, умерших на 1-м году;
тип В – на 1 месяце умирает от 30 до 49 % общего числа умерших на 1-м году;
тип С – менее 30 % детей умирает на первом месяце жизни, остальные – в постнеонатальном периоде.
Если рассматривать два крайних типа А та С, то при типе А большая часть детей умирает на первом месяце жизни от состояний, возникших в перинатальном периоде. Эти дети часто находятся в очень тяжелом необратимом состоянии. В то же время при типе С подавляющая часть детей умирает в постнеонатальном периоде. Основными причинами их смерти являются болезни органов дыхания, травмы и инфекционные заболевания, которые необходимо предупреждать и можно лечить.
38
Вот почему более благоприятным в сравнении крайних типов смертности является тип А. Наличие типа смертности С при даже незначительных уровнях младенческой смертности свидетельствует о недостатках в организации лечебно-профилактической помощи детям первого года жизни.
Перинатальная смертность (ПС) – смертность в перина-
тальный период, который начинается с 22-й полной недели беременности (154 суток от первого дня последнего нормального менструального цикла – срок гестации, которому в норме соответствует масса плода 500г) и заканчивается после 7 полных суток жизни новорожденного (168 часов после рождения).
Всвязи с тем, что смерть в перинатальный период чаще всего обусловлена неблагоприятным влиянием патологии со стороны материнского организма, учет случаев смерти в этот период производится с помощью особого учетного документа – «Врачебного сви-
детельства о перинатальной смерти» (ф. №106-2/у), в котором отражается помимо болезни ребенка и патология матери, если она привела к смерти ребенка. Патология со стороны материнского организма в этих случаях расценивается как основная причина смерти новорожденного.
Вслучае смерти детей при многоплодных родах свидетельство оформляется на каждого из них в отдельности. В записи о времени смерти ребенка, которая наступила на протяжении нулевых суток жизни, длительность жизни указывается в полных минутах или часах. В случае смерти во все последующие сутки жизни возраст ребенка указывается в сутках.
При мертворождении свидетельство о перинатальной смертности заполняется акушером-гинекологом, принимавшим роды, при смерти на первой неделе жизни – врачом-неонатологом, наблюдавшим новорожденного. Причина смерти в перинатальном периоде с учетом результатов вскрытия указывается патологоанатомом. Если вскрытие не проводилось, она определяется врачом, наблюдавшим за течением беременности, родов и новорожденным. Каждое свидетельство о перинатальной смерти проверяется и визируется главным врачом лечебного учреждения (или его заместителем), в котором произошла смерть ребенка.
39
Если необходимо получить дополнительные сведения о причинах смерти, допускается выдача предварительного свидетельства о перинатальной смерти с указанием в нем клинического диагноза, по которому в органах ЗАГСа регистрируется случай перинатальной смерти. После уточнения диагноза выписывается новое свидетельство, которое с отметкой «взамен предварительного» в 2- недельный срок направляется непосредственно в областное (краевое, городское) статистическое управление.
Каждый случай перинатальной смерти регистрируется в трехдневный срок в органах ЗАГСа тем родовспомогательным учреждением, где произошли роды или наступила смерть новорожденного, при родах на дому – лечебным учреждением, медицинский работник которого принимал роды или констатировал смерть ребенка. В случаях смерти на первой неделе жизни на основании «Медицинского свидетельства о рождении» (форма № 103/у) ребенок регистрируется сначала как родившийся, а затем на основании свидетельства о перинатальной смерти – как умерший. Своевременность и полнота регистрации перинатальной смерти в органах ЗАГСа контролируется на местах органами ЦСУ, и за нее отвечают главные врачи лечебных учреждений, где наступил летальный исход.
Порядок заполнения пункта свидетельства о перинатальной смерти, касающегося основной причины смерти, отличается от построения патологоанатомического диагноза. Этот пункт имеет 5 строк, правильное заполнение которых чрезвычайно важно для разработки основных причин смерти. В строках «а», «б» записываются заболевания или состояния ребенка, которые послужили причиной его гибели. Наиболее важное из них записывается в строке «а», где должен быть указан только один диагноз. Строки «в», «г» предназначены для сведений о болезнях или состояниях матери (в том числе и состоянии плаценты), оказавших неблагоприятное влияние на ребенка. Главное из них, обусловившее причину смерти, указанную в строке «а», заносится в строку «в», куда тоже может быть вписан только один диагноз. Строка «д» предназначена для записи любого другого заболевания или состояния, которое повлияло на смерть ребенка, но не может быть расценено как болезнь либо состояние матери или ребенка. В эту строку вписываются операции и оперативные пособия с целью родоразрешения,
40