Материал: Левкина Е.В. Конспект лекций по Физиологии человека
7.1 Общая характеристика эндокринной системы
Центральная нервная система (ЦНС) управляет деятельностью различных органов и систем организма с помощью нейрогуморальной регуляции. В систему гуморальной регуляции различных функций организма входят специальные железы, выделяющие свои активные вещества (гормоны) непосредственно в кровь. Это железы внутренней секреции, получившие такое название именно потому, что они не имеют специальных выводных протоков для своего гормонального секрета.
Гуморальная регуляция осуществляется двумя способами:
1) эндокринными железами (греч. эндо — внутрь, крино — выделять), гормональные продукты которых поступают непосредственно в кровь и действуют на удаленные от них органы и ткани, а также системой эндокринных клеток других органов (пищеварительных, дыхательных, мочевых т.д.);
2) системой местной саморегуляции, т. е. действием на соседние клетки (в пределах одного органа или ткани) биологически активных веществ (тканевых гормонов — гистамина, серотонина, кининов, простагландинов) и продуктов клеточного метаболизма (например, появление при физических нагрузках молочной кислоты в мышцах ведет к расширению в них кровеносных сосудов и увеличению доставки кислорода).
К эндокринным железам относят следующие образования (рисунок 7.1):
-
эпифиз (верхний придаток мозга), или шишковидная железа;
-
гипофиз (нижний придаток мозга);
-
вилочковая железа (тимус, или зобная железа);
-
щитовидная (тиреоидная) железа;
-
околощитовидные (паратиреоидные), или паращитовидные железы;
-
поджелудочная железа (панкреас), или панкреатическая железа (ее хвостовая часть, в которой находятся островки Лангерганса);
-
надпочечники;
-
половые железы, или гонады (их внутрисекреторная часть).
Гормоны выделяются также эндокриноцитами некоторых органов (почки, сердце, плацента, пищеварительный тракт).
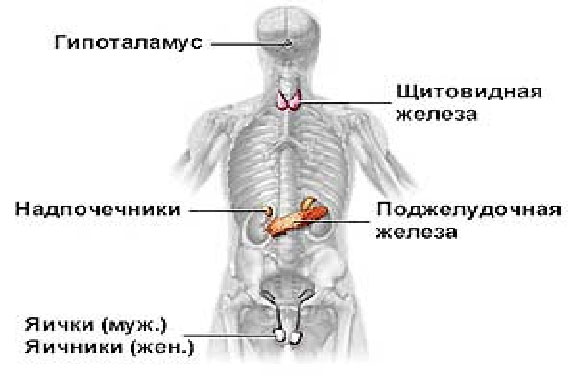
Рисунок 7.1 – Расположение желез внутренней секреции
Методами изучения желез внутренней секреции являются традиционные методы их удаления или частичного разрушения у человека при заболеваниях или у животных в эксперименте (экстирпация), введение определенного гормона в организм (заместительная терапия), а также наблюдения в клинике за больными с патологией эндокринной системы. В современных условиях концентрацию гормонов в железах, крови или моче изучают биохимическими методами, используют ультразвуковое исследование, применяют радиоиммунологический метод.
Общими свойствами желез внутренней секреции являются:
1) отсутствие внешних протоков в отличие от желез внешней секреции, имеющих такие протоки (например, сальных, молочных, слюнных и др.); продуцируемые эндокринными железами гормоны всасываются непосредственно в кровь, проходящую через железу;
2) сравнительно небольшие размеры и масса;
3) большой физиологический эффект гормонов в весьма малых концентрациях (например, всего 1г адреналина может активизировать 100 млн. лягушачьих сердец);
4) избирательность действия гормонов па определенные ткани и клетки-мишени, имеющие специальные рецепторы на поверхности клеточной мембраны или в плазме, с которыми связываются гормоны;
5) специфичность вызываемых ими функциональных эффектов;
6) быстрое разрушение гормонов (например, период полураспада в крови адреналина и норадреналина составляет примерно 0,5-2,5 мин, большей части гормонов гипофиза —10-15 мин).
Эндокринные железы должны постоянно вырабатывать гормоны, чтобы, несмотря на быстрое разрушение, поддерживать необходимую их концентрацию в крови. Сохранение нормального уровня каждого гормона и их соотношений в организме регулируется особыми нервными и гуморальными механизмами отрицательной обратной связи и имеет важнейшее гомеостатическое значение. При избытке в крови какого-либо гормона или образуемых под его воздействием веществ секреция этого гормона соответствующей железой снижается, а при недостатке — увеличивается. Нарушения деятельности эндокринных желез могут проявляться в их чрезмерной активности — гиперфункции или ослаблении активности— гипофункции. В обоих случаях это приводит к снижению работоспособности, различным заболеваниям организма и даже смерти.
Гормонами называют особые химические вещества, выделяемые эндокриноцитами и обладающие дистантным действием, с помощью которых осуществляется гуморальная регуляция функций различных органов и тканей организма.
По химической структуре выделяют 3 группы гормонов:
1) стероидные гормоны — половые гормоны и кортикостероидные гормоны надпочечников;
2) производные аминокислот — гормоны мозгового вещества надпочечников (адреналин, норадреналин), щитовидной железы;
3) пептидные гормоны—гормоны гипофиза, поджелудочной железы, околощитовидных желез, а также гипоталамические нейропептиды.
Функции гормонов заключаются в изменении обмена веществ в тканях, активации генетического аппарата, который регулирует рост и формообразование различных органов тела, запуске различных функций (например, выделение из печени глюкозы в кровь при работе), изменении активности различных органов (например, изменения частоты сердцебиений при эмоциональных состояниях организма).
Механизм влияния гормонов на клеточную активность зависит от их способности связываться с рецепторами клеток-мишеней. Влияние пептидных гормонов и производных аминокислот осуществляется путем их связывания со специфическими рецепторами на поверхности клеточных мембран, что вызывает цепную реакцию биохимических преобразований в клетках. Стероидные гормоны и гормоны щитовидной железы, обладающие способностью проникать через клеточную мембрану, образуют в цитоплазме комплекс со специфическими рецепторами. Он проникает в клеточное ядро и запускает процессы образования ферментов и видоспецифичных белков, а также усиливает энергообразование в митохондриях, транспорт глюкозы и аминокислот, а также вызывает другие изменения в жизнедеятельности клеток.
В клетках-мишенях имеются механизмы для саморегуляции собственных реакций на гормональные воздействия. При избытке молекул гормона уменьшается число свободных рецепторов клетки для их связывания, и тем самым снижается чувствительность клетки к действию гормона. При недостатке гормонов увеличивается число свободных рецепторов, что повышает клеточную восприимчивость.
Почти для всех гормонов выявлены отчетливые суточные колебания их содержания в крови. Обычно происходит увеличение их концентрации в дневное время и уменьшение в ночное время. В этой периодике имеются специфические особенности — так, максимальное содержание гормона роста в крови наблюдается поздним вечером, в начальные стадии сна, а гормонов надпочечников глюкокортикоидов — по утрам.
7.2 Функции эндокринных желез
Деятельность эндокринных желез контролируется многочисленными прямыми и обратными связями в организме. Главным регулятором их функций является гипоталамус, непосредственно связанный с центральной эндокринной железой — гипофизом, влияния которого распространяются на другие периферические железы.
7.2.1 Функции гипофиза
Гипофиз состоит из трех долей:
1) передняя доля, или аденогипофиз,
2) промежуточная доля;
3) задняя доля, или нейрогипофиз.
В аденогипофизе главную секреторную функцию выполняют 5 групп клеток, которые вырабатывают 5 специфических гормонов. Среди них выделяют тропные гормоны, регулирующие функции периферических желез, и эффекторные гормоны, непосредственно действующие на клетки-мишени. К тропным гормонам относят следующие: кортикотропин, или адренокортикотропный гормон (АКТГ), регулирующий функции коркового слоя надпочечников; тиреотропный гормон (ТТГ), активизирующий щитовидную железу; гонадотропный гормон (ГТГ), влияющий на функции половых желез.
Эффекторными гормонами являются соматотропный гормон (СТГ), или соматотропин, определяющий рост тела, и пролактин, контролирующий деятельность молочных желез.
Выделение гормонов передней долей гипофиза регулируется веществами, которые образуются нейросекреторными клетками гипоталамуса — гипоталамическими нейропептидами (стимулирующими секрецию — либеринами и тормозящими ее — статинами). Эти регулирующие вещества доставляются потоком крови из гипоталамуса в переднюю долю гипофиза, где и оказывают влияние на секрецию гормонов клетками гипофиза.
Соматоропин это видоспецифичный белок, определяющий рост тела (главным образом увеличивающий рост костей в длину). Работы по генной инженерии с внедрением крысиного соматотропина в генетический аппарат мышей позволили получить «супермышей» вдвое большего роста. При этом современные исследования показали, что соматотропин организмов одного вида может увеличивать рост тела у видов, стоящих на более низких ступенях эволюционного развития, но не эффективен для более высокоразвитых организмов. В настоящее время найдено вещество-посредник, которое передает влияния СТГ на клетки-мишени, — соматомедин. Он вырабатывается клетками печени и костной ткани. Соматотропин обеспечивает синтез белка в клетках, накопление РНК, усиливает транспорт из крови аминокислот в клетки, способствует усвоению азота, создавая положительный азотистый баланс в организме, помогает утилизации жиров. Выделение соматотропного гормона увеличивается во время сна, при физических нагрузках, травмах, некоторых инфекциях. В гипофизе взрослого человека его содержание составляет около 4-15 мг, у женщин среднее его количество несколько выше. Особенно увеличивается концентрация СТГ в крови у подростков в период полового созревания. При голодании его концентрация возрастает в 10-15 раз.
Повышенное выделение соматотропина в раннем возрасте приводит к резкому увеличению длины тела (до 240-250 см) — гигантизму, а его недостаток — к задержке роста — нанизму (карликовости). Гипофизарные гиганты и карлики имеют пропорциональное телосложение, но у них наблюдаются изменения некоторых функций организма. В частности, происходит снижение внутрисекреторных функций гонад. Избыток соматотропина у взрослых (после окончания роста тела) приводит к разрастанию еще не окостеневших окончательно частей скелета — удлинению пальцев рук и ног, кистей и стоп, уродливому росту носа, подбородка, а также к увеличению внутренних органов. Такое заболевание называется акромегалией.
Пролактин регулирует рост молочных желез, синтез и секрецию молока (выведение молока обеспечивает другой гормон — окситоцин), стимулирует инстинкт материнства, а также влияет на водно-солевой обмен в организме, эритропоэз, вызывает послеродовое ожирение и оказывает другие физиологические эффекты. Его выделение рефлекторно активизируется актом сосания. В связи с тем, что пролактин поддерживает существование желтого тела и выработку им гормона прогестерона, он получил также название лютеотропного гормона.
Кортикотропин (адренокортикотропный гормон — АКТГ) является крупным белком, при образовании которого выделяются в качестве побочных продуктов меланотропин (влияющий на образование пигмента меланина) и важный пептид — эндорфин, обеспечивающий обезболивающие эффекты в организме. Основное влияние кортикотропин оказывает на функции коркового слоя надпочечников, особенно на образование глюкокортикоидов. Также он вызывает расщепление жиров в жировой ткани, увеличивает секрецию инсулина и соматотропина. Стимулируют выделение кортикотропина различные стрессовые раздражители — сильная боль, холод, значительные физические нагрузки, психоэмоциональное напряжение. Способствуя усилению белкового, жирового и углеводного обменов в стрессовых ситуациях, он обеспечивает повышение сопротивляемости организма действию неблагоприятных факторов среды, поэтому является адаптивным гормоном.
Тиреотропин (тиреотропный гормон — ТТГ) увеличивает массу щитовидной железы, число активных клеток, способствует захвату йода, что в целом усиливает секрецию ее гормонов. В результате нарастает интенсивность всех видов обмена веществ, повышается температура тела. Образование ТТГ увеличивается при понижении температуры внешней среды и уменьшается травмами, болевыми ощущениями. Секреция ТТГ может вызываться условнорефлекторным путем — по сигналам, предшествующим охлаждению, т. е. контролируется корой больших полушарий. Этот факт важен в закаливании, тренировке к пониженным температурам.
Гонадотропные гормоны (ГТГ) — фоллитропин и лютропин (их иначе еще называют фолликулостимулирующим и лютеинизирующим гормонами) — синтезируются и секретируются одними и теми же клетками гипофиза, они одинаковы у мужчин и женщин и по своему действию являются синергистами. Эти молекулы химически защищены от разрушения в печени. ГТГ стимулируют образование и секрецию половых гормонов, а также функции яичников и семенников. Содержание ГТГ в крови зависит от концентрации в крови мужских и женских половых гормонов, от рефлекторных влияний при половом акте, от различных факторов внешней среды, от уровня нервно-психических расстройств.
Задняя доля гипофиза секретирует гормоны вазопрессин и окситоцин, которые образуются в клетках гипоталамуса, затем по нервным волокнам поступают в нейрогипофиз, где накапливаются и затем выделяются в кровь.
Вазопрессин оказывает двоякий физиологический эффект в организме: вызывает сужение кровеносных сосудов и повышение артериального давления; увеличивает обратное всасывание воды в почечных канальцах, что вызывает повышение концентрации и уменьшение объема мочи, т. е. он действует в качестве антидиуретического гормона (АДГ). Его секреция в кровь стимулируется изменениями водно-солевого обмена, физическими нагрузками, эмоциональными стрессами. При употреблении алкоголя угнетается секреция вазопрессина (АДГ), увеличивается выведение мочи и возникает обезвоживание организма. В случае резкого падения выработки этого гормона возникает несахарный диабет (несахарное мочеизнурение), проявляющийся в патологической потере воды организмом.
Окситоцин стимулирует сокращения матки при родах, выделение молока молочными железами. Его секрецию усиливают импульсы от механорецепторов матки при ее растяжении, а также влияния женского полового гормона эстрогена.
Промежуточная доля гипофиза почти не развита у человека, имеется лишь небольшая группа клеток, секретирующих меланотропный гормон, вызывающий образование меланина — пигмента кожи и волос. В основном эту функцию у человека обеспечивает кортикотропин передней доли гипофиза.
7.2.2 Функции надпочечников
Надпочечники располагаются над верхними полюсами почек и состоят из двух различающихся по своим функциям частей— коры надпочечников, близкой по происхождению к половым железам, и мозгового вещества, которое формируется из симпатических клеток.
В коре вырабатывается группа гормонов кортикоидов, или кортикостероидов. Кортикоиды – это жизненно необходимые для организма гормоны. Их отсутствие приводит к смерти.
Кора надпочечников состоит из следующих трех слоев:
-
клубочковая (наружная) зона, секретирующая гормоны минералкортикоиды (в основном — альдостерон);
-
пучковая (средняя) зона, секретирующая глюкокортикоиды (преимущественно кортизол или гидрокортизол);
-
сетчатая (внутренняя) зона, секретирующая небольшое количество половых гормонов (андрогенов и эстрогенов).
У человека минералокортикоиды представлены основным гормоном — альдостероном. Он имеет важное значение для регуляции минерального обмена в организме. Он способствует поддержанию на постоянном уровне натрия и калия в крови, лимфе и межтканевой жидкости, увеличивая при необходимости обратное всасывание натрия в почках и выход калия в мочу. Сохранение натрия в плазме крови приводит к задержке воды в организме и повышению артериального давления. От правильного соотношения натрия и калия в жидких средах зависят процессы возникновения и проведения возбуждения в нервной и мышечной тканях, т. е. все процессы восприятия, переработки информации и управления поведением организма. Нарушение секреции альдостерона может привести к гибели организма. Образование альдостерона регулируется не только содержанием Na и К в крови, но и содержанием ренина, выделяемого эндокринной тканью почек при ухудшении в них кровотока.
Глюкокортикоиды главным образом обеспечивают синтез, глюкозы (глюконеогенез), образование запасов гликогена в печени и мышцах, увеличение концентрации глюкозы в крови (мобилизация из печени). При этом они выполняют особую роль в белковом обмене. Они угнетают синтез белков в печени и мышцах, потому что создают отрицательный азотистый баланс, увеличивают выход свободных аминокислот, их переаминирование и стимулируют образование из них ферментов, которые необходимы для новообразования глюконеогенеза. Этим вызывается мобилизация жиров из жировой ткани, и глюкокортикоиды создают необходимые жировые и углеводные энергоресурсы для активной деятельности организма. Повышению работоспособности способствует также увеличение этими гормонами восприимчивости тканей к адреналину и норадреналину, повышение иммунитета и снижение аллергических реакций, улучшение процессов переработки информации в сенсорных системах и ЦНС. Все указанные эффекты глюкокортикоидов (кортизола) обеспечивают повышение резистентности организма к действию неблагоприятных факторов среды, стрессовым ситуациям. Именно поэтому их называют адаптивными гормонами.
Избыточное содержание кортизола в организме приводит к развитию ожирения, гипергликемии, вызывает распад белков, отеки, повышение артериального давления. При дефиците кортизола развивается бронзовая, или аддисонова, болезнь. Она сопровождается бронзовой окраской кожи в области спины, шеи, лица, ослаблением деятельности сердца и скелетной мускулатуры, повышенной утомляемостью, снижением устойчивости к инфекционным заболеваниям.
Половые гормоны надпочечников — это преимущественно андрогены (мужские половые гормоны) и эстрогены (женские половые гормоны). Они наиболее активны на ранних этапах онтогенеза (до полового созревания) и в пожилом возрасте (после снижения активности половых желез). Они ускоряют половое созревание мальчиков, формируют половое поведение у женщин. Андрогены вызывают анаболические эффекты, повышая синтез белков в коже, мышечной и костной ткани. Также они способствуют развитию вторичных половых признаков по мужскому типу: характерное оволосение у мальчиков и избыточное оволосение — вирилизацию — у девушек.
Мозговой слой надпочечников содержит хромаффинные клетки - аналоги симпатических клеток. Они секретируют адреналин и норадреналин, которые называются катехоламинами. Катехоламины синтезируются из аминокислоты тирозина. В мозговом слое синтезируется примерно в 6 раз больше гормона адреналина, чем норадреналина. При этом в плазме крови норадреналина оказывается в 4 раза больше, благодаря его дополнительному поступлению из окончаний симпатических нервов. Эти гормоны различаются по способности связывать разные адренорецепторы клеток-мишеней: норадреналин имеет сродство к альфа-адренорецепторам всех сосудов, а адреналин к альфа-рецепторам сосудов большинства органов и к бета-адрено-рецепторам сосудов сердца, мышц и мозга. Этим и определяются некоторые различия их влияний.
Адреналин и норадреналин играют важную роль в адаптации организма к чрезвычайным напряжениям — стрессам, т. е. они являются адаптивными гормонами.
Адреналин вызывает целый ряд эффектов, обеспечивающих деятельное состояние организма:
-
учащение и усиление сердечных сокращений, облегчение дыхания путем расслабления бронхиальных мышц, что обеспечивает увеличение доставки кислорода тканям;
-
рабочее перераспределение крови — путем сужения сосудов кожи и органов брюшной полости и расширения сосудов мозга, сердечной и скелетных мышц;
-
мобилизация энергоресурсов организма за счет увеличения выхода в кровь глюкозы из печеночных депо и жирных кислот из жировой ткани;
-
усиление в тканях окислительных реакций и повышение теплопродукции;
-
стимуляция анаэробного расщепления глюкозы в мышцах, т. е. повышение анаэробных возможностей организма;
-
повышение возбудимости сенсорных систем и ЦНС.