Материал: Левкина Е.В. Конспект лекций по Физиологии человека
Важная роль в терморегуляции принадлежит высшим отделам ЦНС — коре и ближайшим подкорковым центрам. Эмоциональное возбуждение, изменения в психическом состоянии оказывают существенное влияние на уровень теплообразования и теплоотдачи. Отчетливые изменения температуры тела наблюдаются у спортсменов при стартовом возбуждении (предстартовая лихорадка). При длительной мышечной работе температура тела может повышаться до 39-40° и более.
В осуществлении гуморальной регуляции теплообмена участвуют железы внутренней секреции, главным образом щитовидная железа и надпочечники. Участие щитовидной железы в терморегуляции обусловлено тем, что влияние пониженной температуры приводит к усиленному выделению ее гормонов, повышающих обмен веществ, и, следовательно, теплообразование. Роль надпочечников связана с выделением ими в кровь катехоламинов, которые, усиливая окислительные процессы в тканях, в частности в мышцах, увеличивают теплопродукцию и суживают кожные сосуды, уменьшая теплоотдачу.
А — нефрон; 1— сосудистый (мальпигиев) клубочек,
2— извитой каналец первого порядка, 3— собирательная трубка
Б —тельце Шумлянского-Боумена; 1 — приносящий сосуд,
2 — выносящий сосуд, 3 — капиллярная сеть клубочка,
4— полость капсулы, 5— начало извитого канальца,
6 – капсула Шумлянского-Боумена
Рисунок 6.1 – Схема строения нефрона
Капсула Шумлянского-Боумена имеет форму двустенной чаши и образована вдавлением слепого расширенного конца мочевого канальца в ее просвет. Внутренняя стенка капсулы, состоящая из однослойного плоского эпителия, тесно соприкасается со стенками капилляров сосудистого клубочка, образуя базальную фильтрующую мембрану. Между ней и наружной стенкой капсулы находится щелевидная полость, в которую поступает плазма крови. Плазма фильтруется через базальную мембрану из капилляров клубочка.
Клубочек состоит из приносящей артерии, сложной сети артериальных капилляров и выносящей артерии. Диаметр выносящей артериолы меньше, чем приносящей, что способствует поддержанию в капиллярах клубочков относительно высокого кровяного давления.
Мочевые канальцы начинаются от щелевидной полости капсулы, которая непосредственно переходит в проксимальный (каналец первого порядка) извитой каналец. В некотором отдалении от капсулы проксимальный каналец выпрямляется и образует петлю Генле, переходящую в дистальный (каналец второго порядка) извитой каналец, открывающийся в собирательную трубку. Собирательные трубки проходят через мозговой слой почки и открываются на верхушках сосочков. Собирание конечной мочи происходит в почечных лоханках, куда открываются почечные чашечки.
В
обычных условиях через обе почки,
составляющие лишь 0.43% массы тела человека,
проходит около 25% объема крови,
выбрасываемой сердцем. Кровоток в
коре почки достигает 4-5 мл/мин![]() на 1 г ткани — наиболее высокий уровень
органного кровотока. Особенность
почечного кровотока заключается также
в
том, что,
несмотря на существенные колебания
артериального давления, кровоток в
почках остается постоянным. Это
обусловлено специальной системой
саморегуляции кровообращения в них.
на 1 г ткани — наиболее высокий уровень
органного кровотока. Особенность
почечного кровотока заключается также
в
том, что,
несмотря на существенные колебания
артериального давления, кровоток в
почках остается постоянным. Это
обусловлено специальной системой
саморегуляции кровообращения в них.
6.2.2 Мочеобразование и его регуляция
Согласно современным представлениям, образование конечной мочи является результатом трех процессов: клубочковой фильтрации, канальцевой реабсорбции и секреции.
Процесс фильтрации воды и низкомолекулярных компонентов плазмы через стенки капилляров клубочка происходит только в том случае, если давление крови в капиллярах (около 70 мм рт. ст.) превышает сумму онкотического давления белков плазмы (около 30 мм рт. ст.) и давления жидкости (около 20 мм рт. ст.) в капсуле клубочка. Таким образом, эффективное фильтрационное давление, определяющее скорость клубочковой фильтрации, составляет около 20 мм рт ст.
Фильтрат, поступивший в капсулу Шумлянского-Боумена, составляет первичную мочу, которая по своему содержанию отличается от состава плазмы крови только отсутствием белков. В сутки через почки человека протекает 1500-1800 л крови, и из них образуется в течение суток 150-180 л первичной мочи.
Такая интенсивная фильтрация обеспечивается условиями обильного кровоснабжения почек и особым строением фильтрационной поверхности капилляров клубочка, в которых поддерживается высокое давление крови.
Канальцевая реабсорбция, или обратное всасывание, происходит в извитых канальцах и петле Генле. Сюда поступает образовавшаяся первичная моча. Из 150-180 л первичной мочи реабсорбируется примерно 148-178 л воды. В почечных канальцах остается небольшое количество жидкости— вторичная (конечная) моча. Ее суточный объем составляет около 1,5 л. Через собирательные трубки, почечные лоханки и мочеточники конечная моча поступает в мочевой пузырь.
Реабсорбции
подвергаются кроме воды многие необходимые
для организма органические (глюкоза,
аминокислоты, витамины) и неорганические
(ионы К![]() ,
Na
,
Na![]() ,
Ca
,
Ca![]() ,
фосфаты) вещества.
,
фосфаты) вещества.
Канальцевая секреция осуществляется клетками канальцев, которые также способны выводить из организма некоторые вещества. Такие вещества слабо фильтруются или совсем не проходят из плазмы крови в первичную мочу (некоторые коллоиды, органические кислоты). Механизм канальцевой секреции состоит в том, что клетки эпителия нефрона захватывают названные вещества из крови и межклеточной жидкости и переносят их в просвет канальца. Другой вариант канальцевой секреции заключается в выделении в просвет канальцев новых органических веществ, синтезированных в клетках нефрона (мочевина, мочевая кислота, уробилин и др.). Скорость каждого из этих процессов регулируется в зависимости от состояния организма и характера воздействия на него.
Регуляция
мочеобразования осуществляется
нейрогуморально. Высшим подкорковым
центром регуляции мочеобразования
является гипоталамус. Импульсы от
рецепторов почек по симпатическим
нервам поступают в гипоталамус, где
вырабатывается антидиуретический
гормон (АДГ), или вазопрессин, усиливающий
реабсорбцию воды из первичной мочи и
являющийся основным компонентом
гуморальной регуляции. Этот гормон
поступает в гипофиз, там накапливается
и затем выделяется в кровь. Повышение
секреции АДГ сопровождается увеличением
проницаемости извитых канальцев и
собирательных трубок для воды. Усиленная
реабсорбция воды при недостаточном ее
поступлении в организм приводит к
снижению диуреза. Моча при этом
характеризуется высокой концентрацией
находящихся в ней веществ. При избытке
воды в организме осмотическое давление
плазмы падает. Через осморецепторы и
ионорецепторы гипоталамуса и почек
продукция вазопрессина и его поступление
в кровь рефлекторно снижается. В данном
случае организм выводит избыток воды
путем выделения большого количества
мочи низкой концентрации. Существенное
значение в гуморальной регуляции
мочеобразования принадлежит гормону
коры надпочечников альдостерону
(из группы
минералокортикоидов). Он увеличивает
реабсорбцию ионов Na![]() и секрецию ионов К
и секрецию ионов К![]() ,
уменьшая диурез.
,
уменьшая диурез.
Нервная регуляция мочеобразования выражена слабее, чем гуморальная, и осуществляется условнорефлекторным и безусловнорефлекторным путем. В основном она происходит благодаря рефлекторным изменениям просвета почечных сосудов под влиянием различных воздействий на организм. Это ведет к сдвигам почечного кровотока и, как следствие, процесса мочеобразования. Условнорефлекторное повышение диуреза на индифферентный раздражитель, подкрепленное повышенным потреблением воды, указывает на участие коры больших полушарий в регуляции мочеобразования. Также почки обладают высокой способностью к саморегуляции. Выключение высших корковых и подкорковых центров регуляции не приводит к прекращению мочеобразования.
6.2.3 Гомеостатическая функция почек
Подержание почками постоянства объема и состава внутренней среды и прежде всего крови осуществляется за счет специальной системы рефлекторной регуляции. Данная система включает специфические рецепторы, афферентные пути и нервные центры, где происходит переработка информации. Сигналы к почкам поступают по эфферентным нервам или гуморальным путем. Приспособление работы почек к изменяющимся условиям определяется преимущественным влиянием на клубочковый и канальцевый аппарат различных гормонов (АДГ, альдостерон, паратгормон, инсулин, гастрин, тирокальциотонин).
Почки являются основным органом осморегуляции и регуляции объема. Они обеспечивают выделение избытка воды из организма в виде мочи при увеличенном содержании воды (гипергидратации), а также задерживают воду и выводят мочу при обезвоживании организма (дегидратации).
В почках осуществляется синтез ряда биологически активных веществ (ренин, брадикинин, урокиназа, простагландины и др.), которые участвуют в регуляции и поддержании постоянства внутренней среды организма.
6.2.4 Процессы мочевыведения и мочеиспускания
Образующаяся в почечных канальцах конечная моча по собирательным трубкам поступает в малые большие чашечки почек, почечные лоханки, мочеточники и мочевой пузырь. Объем мочи в мочевом пузыре постепенно увеличивается, его стенки растягиваются. Когда объем мочи в пузыре достигает 250-300 мл, наступает рефлекторный акт мочеиспускания.
Ведущим фактором, вызывающим раздражение механорецепторов мочевого пузыря, является в основном растяжение его стенок и в меньшей степени — увеличение давления. Возбуждение, возникшее при раздражении механорецепторов мочевого пузыря, поступает по афферентным нервам в крестцовый отдел спинного мозга, где находится рефлекторный центр мочеиспускания. Эфферентная иннервация мочевого пузыря осуществляется симпатическими и парасимпатическими волокнами. Импульсы, передающиеся по симпатическим волокнам, расслабляют мышцы пузыря, что способствует заполнению пузыря мочой и ее накапливанию в нем. Противоположное действие вызывают импульсы, поступающие по парасимпатическим волокнам, что приводит к более частому мочеиспусканию.
Спинномозговой центр мочеиспускания находится под контролем вышележащих отделов мозга: тормозящие влияния исходят из коры головного мозга и среднего мозга, возбуждающие — из гипоталамуса и варолиева моста. Первые позывы к мочеиспусканию появляются у взрослого человека, когда объем мочи в пузыре достигает 150-200 мл. Усиленный поток импульсов наступает при увеличении мочи в пузыре до 250-300 мл. При этом имеет место произвольное мочеиспускание. При дальнейшем повышении объема содержимого пузыря акт мочеиспускания может стать непроизвольным.
7.1 Общая характеристика эндокринной системы
Центральная нервная система (ЦНС) управляет деятельностью различных органов и систем организма с помощью нейрогуморальной регуляции. В систему гуморальной регуляции различных функций организма входят специальные железы, выделяющие свои активные вещества (гормоны) непосредственно в кровь. Это железы внутренней секреции, получившие такое название именно потому, что они не имеют специальных выводных протоков для своего гормонального секрета.
Гуморальная регуляция осуществляется двумя способами:
1) эндокринными железами (греч. эндо — внутрь, крино — выделять), гормональные продукты которых поступают непосредственно в кровь и действуют на удаленные от них органы и ткани, а также системой эндокринных клеток других органов (пищеварительных, дыхательных, мочевых т.д.);
2) системой местной саморегуляции, т. е. действием на соседние клетки (в пределах одного органа или ткани) биологически активных веществ (тканевых гормонов — гистамина, серотонина, кининов, простагландинов) и продуктов клеточного метаболизма (например, появление при физических нагрузках молочной кислоты в мышцах ведет к расширению в них кровеносных сосудов и увеличению доставки кислорода).
К эндокринным железам относят следующие образования (рисунок 7.1):
-
эпифиз (верхний придаток мозга), или шишковидная железа;
-
гипофиз (нижний придаток мозга);
-
вилочковая железа (тимус, или зобная железа);
-
щитовидная (тиреоидная) железа;
-
околощитовидные (паратиреоидные), или паращитовидные железы;
-
поджелудочная железа (панкреас), или панкреатическая железа (ее хвостовая часть, в которой находятся островки Лангерганса);
-
надпочечники;
-
половые железы, или гонады (их внутрисекреторная часть).
Гормоны выделяются также эндокриноцитами некоторых органов (почки, сердце, плацента, пищеварительный тракт).
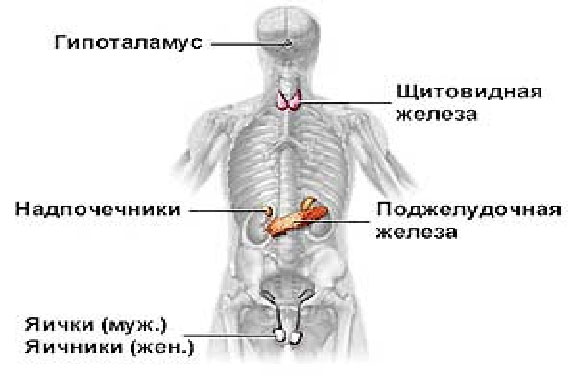
Рисунок 7.1 – Расположение желез внутренней секреции
Методами изучения желез внутренней секреции являются традиционные методы их удаления или частичного разрушения у человека при заболеваниях или у животных в эксперименте (экстирпация), введение определенного гормона в организм (заместительная терапия), а также наблюдения в клинике за больными с патологией эндокринной системы. В современных условиях концентрацию гормонов в железах, крови или моче изучают биохимическими методами, используют ультразвуковое исследование, применяют радиоиммунологический метод.
Общими свойствами желез внутренней секреции являются:
1) отсутствие внешних протоков в отличие от желез внешней секреции, имеющих такие протоки (например, сальных, молочных, слюнных и др.); продуцируемые эндокринными железами гормоны всасываются непосредственно в кровь, проходящую через железу;
2) сравнительно небольшие размеры и масса;
3) большой физиологический эффект гормонов в весьма малых концентрациях (например, всего 1г адреналина может активизировать 100 млн. лягушачьих сердец);
4) избирательность действия гормонов па определенные ткани и клетки-мишени, имеющие специальные рецепторы на поверхности клеточной мембраны или в плазме, с которыми связываются гормоны;
5) специфичность вызываемых ими функциональных эффектов;
6) быстрое разрушение гормонов (например, период полураспада в крови адреналина и норадреналина составляет примерно 0,5-2,5 мин, большей части гормонов гипофиза —10-15 мин).
Эндокринные железы должны постоянно вырабатывать гормоны, чтобы, несмотря на быстрое разрушение, поддерживать необходимую их концентрацию в крови. Сохранение нормального уровня каждого гормона и их соотношений в организме регулируется особыми нервными и гуморальными механизмами отрицательной обратной связи и имеет важнейшее гомеостатическое значение. При избытке в крови какого-либо гормона или образуемых под его воздействием веществ секреция этого гормона соответствующей железой снижается, а при недостатке — увеличивается. Нарушения деятельности эндокринных желез могут проявляться в их чрезмерной активности — гиперфункции или ослаблении активности— гипофункции. В обоих случаях это приводит к снижению работоспособности, различным заболеваниям организма и даже смерти.