Материал: Коротко патфиз

б) субренальная (при патологии мочевыводящих путей – ранение, воспаление, опухоли, а также при лучевой болезни).
Гемоглобинурия – появление гемоглобина в моче вследствие гемолиза крови.
Причины: различные гемолитические яды, охлаждение организма, осложнения после переливания крови.
Лейкоцитурия – наличие лейкоцитов в моче. Возникает при воспалении почек и мочевыводящих путей. При разрушении лейкоцитов в моче может появляться слизь, при наличии гноеродной инфекции – гной (пиурия).
Цилиндрурия – наличие в моче т. н. цилиндров. Это указывает на какую-либо патологию в канальцевом аппарате. Обнаруживают в свежесобранной моче. Цилиндры – это слепки почечных канальцев. Различают гиалиновые, эпителиальные, восковые, зернистые и др. цилиндры.
Гиалиновые – при нарушении реабсорбции белка
Зерничтые– из распавшихся эпителиальных клеток.
Восковидные – при нарушении липоидного обмена, дистрофии канальцев почек.
Индиканурия – повышение содержания индикана в моче.
Причины: увеличение белкового питания, особенно в сочетании с расстройством желудочного пищеварения, поражение печени и т. п.
Бактериурия– наличие в моче бактерий. Возникает при генерализации инфекционного процесса.
81.Ренальные проявления патологии почек.
Преренальные факторы:
•нервно-психические расстройства, состояния, сочетающиеся с сильной болью (рефлекторная болевая анурия);
•эндокринопатии, например, сочетающиеся с избытком или недостатком АДГ, альдостерона, тиреоидных гормонов, инсулина, катехоламинов и т. п.;
•расстройства кровообращения в виде гипотензивных (коллапс, артериальная гипотензия и др.) и гипертензивных состояний.
Ренальные факторы:
•прямое повреждение ткани почек инфекционными возбудителями (например, при пиелонефрите);
•нарушение кровообращения непосредственно в почках, особенно ишемия — при атеросклерозе, тромбозе или тромбоэмболии.

Постренальные факторы, нарушающие отток мочи по мочевыводящим путям, что сопровождается повышением внутрипочечного давления (сдавление или обтурация мочевыводящих путей камнями, опухолями, перегибы мочеточника и т. п.).
82.Экстраренальные проявления патологии почек.
Экстраренальные симптомы заболеваний почек При болезнях почек больные могут предъявлять экстраренальные симптомы на типичные «почечные» отеки, головную боль при артериальной гипертензии и нарушения зрения. Эти симптомы также являются основными, так как имеют характерные черты и обязывают врача при их наличии заподозрить заболевание почек. Необходимо определить характер каждого симптома, т.е. дать ей качественную и количественную оценку, выявить время ее появления и особенности проявления, причины, ее вызывающие, и явления, которыми она сопровождается, узнать, от чего и насколько эффективно уменьшается или прекращается (в том числе применяемые медикаменты).
83. Этиология и патогенез нефротического синдрома. Механизмы формирования основных проявлений нефротического синдрома.
По происхождению различают первичный и вторичный нефротический синдром. Первичный нефротический синдром является следствием первичных заболеваний почек, среди которых первое место принадлежит гломерулонефриту как самостоятельному заболеванию почек в его различных морфологических вариантах.
Вторичный нефротический синдром является следствием многих заболеваний, при которых почки вовлекаются в патологический процесс вторично.
Это:
•амилоидоз почек, сахарный диабет, нефропатия беременных;
•такие хронические инфекции, как туберкулез, сифилис и малярия, диффузные заболевания соединительной ткани (системная красная волчанка, системная склеродермия, ревматоидный артрит, узелковый периартериит);
•затяжной септический эндокардит, периодическая болезнь, различные аллергические заболевания, геморрагический васкулит, миеломная болезнь, лимфогранулематоз, отравления тяжелыми металами (ртуть, золото, свинец), тромбоз почечных вен и нижней полой вены, опухоли почек и других органов, укусы змей и пчел, медикаментозные поражения почек (препараты ртути, золота) и др.
Возможно развитие нефротического синдрома и у больных пиелонефритом.
Наиболее распространена и обоснована иммунологическая концепция механизма развития нефротического синдрома.
В пользу данной концепции свидетельствуют такие факты, как:

•возможность получения нефротического синдрома у здоровых животных путем введения им нефротоксической сыворотки;
•возникновение его у людей с повышенной чувствительностью к некоторым лекарственным препаратам и пыльце растений;
•большая частота развития этого синдрома у больных с заболеваниями аутоиммунного генеза (системная красная волчанка, узелковый периартериит и др.);
•положительный эффект иммуносупрессивной терапии (глюкокортикостероиды, иммунодепрессанты).
При этом иммунные комплексы могут образовываться в крови в результате взаимодействия антител с антигенами как внутреннего, так и внешнего происхождения.
Кпервым относятся:
•ДНК;
•денатурированные нуклеопротеиды;
•криоглобулины;
•белки опухолей и др.
Ко вторым - бактериальные, вирусные, пищевые, медикаментозные, пыльца растений и др.
В других случаях иммунные комплексы образуются вследствие выработки антител к веществу базальных мембран клубочковых капилляров. Осаждаясь либо образуясь непосредственно на них, иммунные комплексы вызывают их повреждение, нарушения структуры и повышение проницаемости. Степень повреждения структуры почек зависит от концентрации иммунных комплексов, их состава и продолжительности воздействия.
При этом также развивается воспалительная реакция, нарушается микроциркуляция в клубочковых капиллярах, процессов фибринолиза и свертывающей способности крови с развитием внутрисосудистой коагуляции.
84. Этиология и патогенез остронефритического синдрома. Механизмы формирования основных проявлений остронефритического синдрома.
Нефритический синдром - это воспаление клубочков почек с признаками азотемии, то есть снижении клубочковой фильтрации, при выраженной протеинурии, гематурии и задержкой в организме солей и жидкости с последующим развитием артериальной гипертёнзии.
Нефритический синдром - это не болезнь и не диагноз, это совокупность симптомов, похожих на нефрит, чаще острый.
Этиология
В модели развития нефритического синдрома, практически всегда присутствует постстрептококковый или любой другой формы нефрит. При чём, из всех стрептококков, только В-гемолитический стрептококк может стать причиной развития нефритического синдрома. Обычно синдром, даже острый, начинает развиваться постепенно и, как правило незаметно, на каком-то этапе нефрита и только под действием каких-то внешних факторов, например переохлаждение, стрептококковая ангина и так далее, начинает бурно проявляться. Такое начало нефритического синдрома называют острым, так как симптомы возникают внезапно, но следует понимать, что сам процесс развития наступил наверняка намного раньше.

В некоторых случаях процесс нарастает постепенно и тогда речь идёт об подостром нефритическом синдроме. Если симптомы то проявляются, то исчезают с
различным интервалом времени, обычно в несколько месяцев и даже каждые полгода, то такой нефритический синдром принято считать хроническим рецидивирующим.
Второй причиной развития нефритического синдрома могут различные аутоиммунные заболевания, например системная красная волчанка, васкулит и так далее. Нефритический синдром развивается в следствии накопления на базальной мембране клеток клубочков комплемента.
Усиленная экскреция ионов водорода или токсический фактор неинфекционного характера также может стать причиной образования нефритического синдрома.
·Вирусные: инфекционный мононуклеоз, гепатит В, вирусы Коксаки, ветряная оспа, эпидемический паротит, ЕСНО и прочие.
·Бактериальные: сепсис, брюшной тиф, эндокардит, пневмококковая или менингококковая инфекции и так далее.
·Постстрептококковый и непостстрептококковый гломерулонефрит.
·Другие виды постинфекционного гломерулонефита, когда синдром развивается на фоне уже имеющейся инфекции. Диагностика нефрита в данном случае намного сложнее, так как различные поражения почек и системные проявления часто имитируют совсем другие заболевания, например узелковый полиартериит или красную системную волчанку.
·Аутоиммунные системные заболевания: болезнь Шёнлайна-Геноха, системная красная волчанка, васкулиты, лёгочно-почечный наследственный синдром и прочие.
·Первичные болезни почек: мезангиокапиллярный или мезангиопролиферативный гломерулонефриты, болезнь Берже и так далее.
·Смешанные причины: облучение, синдром Гиена-Барре, введение вакцин и сывороток и прочие.
Патогенез
Модель острого нефритического синдрома - постстрептококковый гломерулонефрит. Необходимо наличие очага инфекции (верхние дыхательные пути, кожа, среднее ухо), вызванной бета-гемолитическим стрептококком группы А (штаммы 1, 4, 12, 29). Против Аг стрептококка (например, М-протеина клеточной стенки) вырабатываются AT, комплексы АгАТ откладываются в стенках капилляров клубочков, активируя систему комплемента, и приводят к иммунному воспалению и повреждению ткани почки.
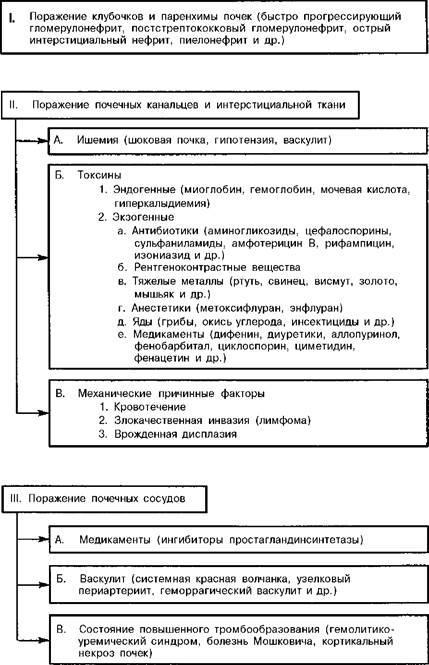
85. Этиология и патогенез острой почечной недостаточности (ОПН). Механизмы формирования основных проявлений ОПН.
Этиология: Если проанализировать все указанные этиологические факторы ОПН, то можно выделить следующие основные группы:
1.Расстройства системного артериального давления (шок).
2.Итоксикации.
3.Инфекции.
4.Тромбоз почечных артерий.
5.Обструкция мочевыводящих путей.
6.Обезвоживание.
7.Недостаточность ряда органов.
Патогенез:
: 
Синдром ОПН характеризуется следующими клинико-лабораторными признаками:
1. Олигоили анурия.- редставляет собой уменьшение или полное прекращение выделения мочи. Во многом это связано со снижением почечного кровотока до 20-30 % нормального уровня, что ведет к резкому снижению эффективного фильтрационного давления. Особенно большое значение придают дли-
Смотрите также:
| 00539 |
| 02.03 |
| 0501 Конунников ЛР1-1 |
| 10Лекция 10 |
| 1136 |
| 1304 |
| 131 |
| 1362 |
| 15.02.16 1 пара |
| 1741 |