Материал: экз патан кафедра 1 (2)
• Холангіоцелюлярний рак – виникає із клітин епітелію жовчних проток, складає від 5 до 30% усіх первинних злоякісних пухлин печінки. Щільна пухлина сіруватого кольору. Частіше усього розвивається у віці від 60 до 70 років. Метастазує в регіонарні лімфатичні вузли або в інші відділи печінки.
• Ангіосаркома (злоякісна гемангіоендотеліома) виникає із веретеноподібних клітин, що вистилають просвіток внутрішньопечінкових судин. Рідкісна судинна пухлина (складає 2% злоякісних новотворів печінки), одна із самих злоякісних пухлин печінки. Частіше усього ангіосаркома виникає у чоловіків (у 85% випадків). Для ангіосаркоми характерно поширення в селезінку (у 80% випадків) і віддалені метастази в легені (у 60% випадків).
Доброякісні пухлини:
Гепатоаденома: складається з гепатоцитів, що формують трабекули, зустрічаються у вигляді 1 чи декількох вузлів
Гемангіома: складається з судинних, переважно венозних елементів печінки
Хвороби підшлункової залози. Панкреатит –– визначення, патоморфологічна характеристика, наслідки.
Панкреатит - це запально-дистрофічне захворювання залозистої тканини підшлункової залози з порушенням прохідності її проток, що викликає при подальшому розвитку склероз паренхіми залози і значне порушення екзо- і ендокринної функції.
Панкреатит буває гострим і хронічним, первинним і вторинним. За характером запалення патоморфологічні виділяють геморагічний, гнійний, абсцедирующий, дифузний, паренхіматозний, флегмонозний панкреатит.
Патоморфологія.
1)Гострий панкреатит. Морфологічними проявами змін залози є набряк, поява біло-жовтих ділянок некрозу(жирові некрози), крововиливи, нагноєння, несправжні кісти, секвестри. При перевазі геморагічних змін, які стають дифузними, мова йде про геморагічний панкреатит; гнійного запалення – про гострий гнійний панкреатит; некротичних змін – панкреонекроз.
2)Хронічний пакнреатит може бути наслідком рецидивів гострого. Морфологічно : переважають склеротичні та атрофічні процеси в сполученні з регенерацією ацинозних клітин і утворенням регенераторних аденом. Склеротичні зміни призводять до порушення прохідності проток і утворення кіст. Рубцева деформація залози сполучається з її звапнінням; при цьому залоза зменшується, набуває хрящової щільності. При ХП можливі прояви ЦД.
Наслідки. Смерть хваорих на ГП настає від панкреатичного шоку або перитоніту
Панкреатит – запалення підшлункової залози.
Гострий панкреатит: набряк, поява біло-жовтих ділянок некрозу (жирові некрози), крововиливи, нагноєння, несправжні кісти,секвестри. При перевазі геморагічних змін-геморагічний панкреатит, гнійного запалення-гострий гнійний панкреатит, некротичних процесів – панкреонекроз.
Хронічний панкреатит: переважають склеротичні та атрофічні процеси в сполученні з регенерацією ацинозних клітин і утворенням регенераторних аденом. Склеротичні зміни призводять до порушення прохідності проток і утворення кіст. Відбувається рубцева деформація залози,її звапніння, залоза зменшується, набуває хрящової щільності. Можуть бути прояви ЦД.
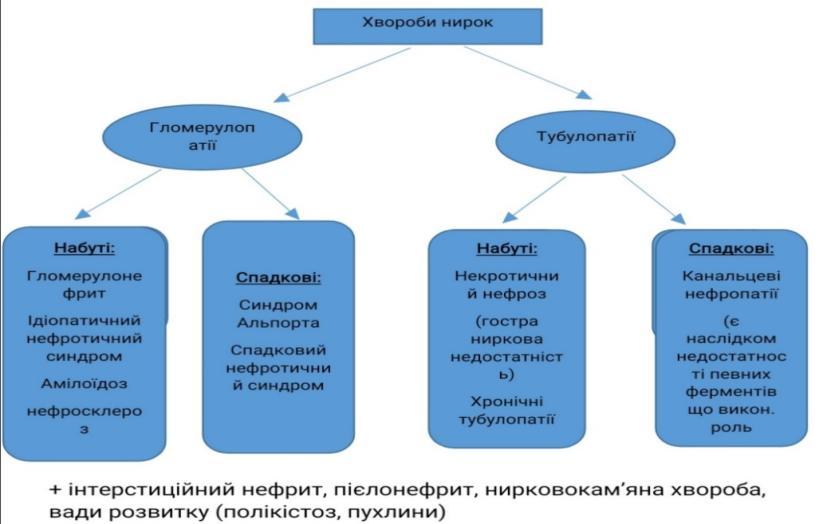
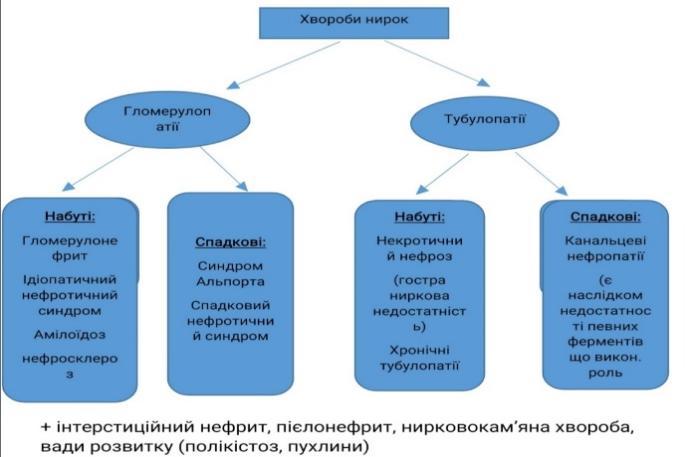
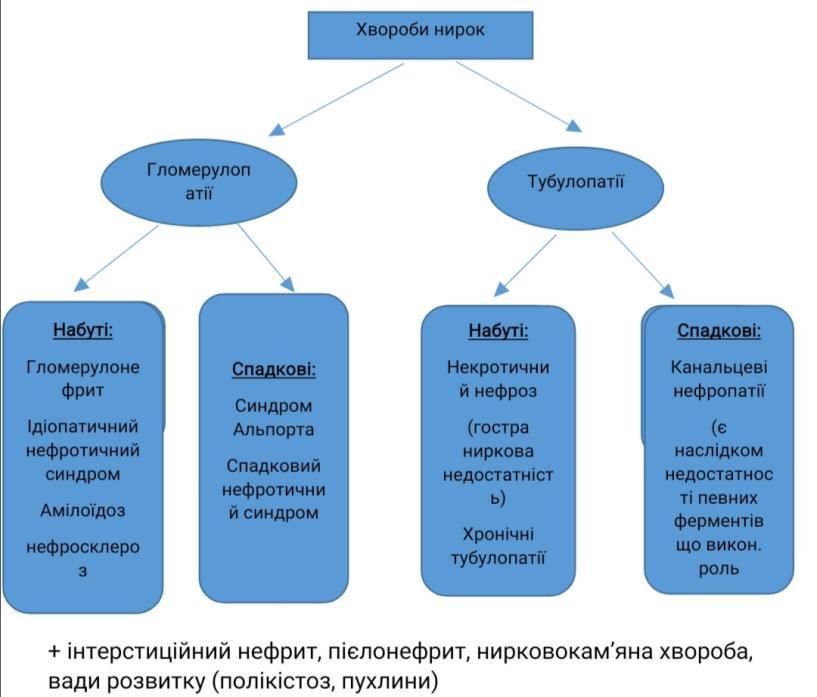
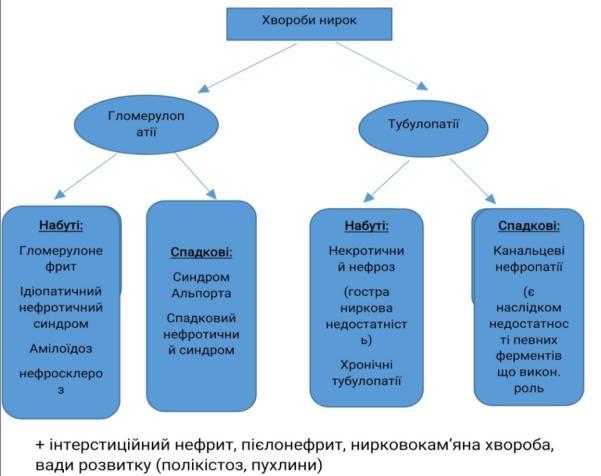
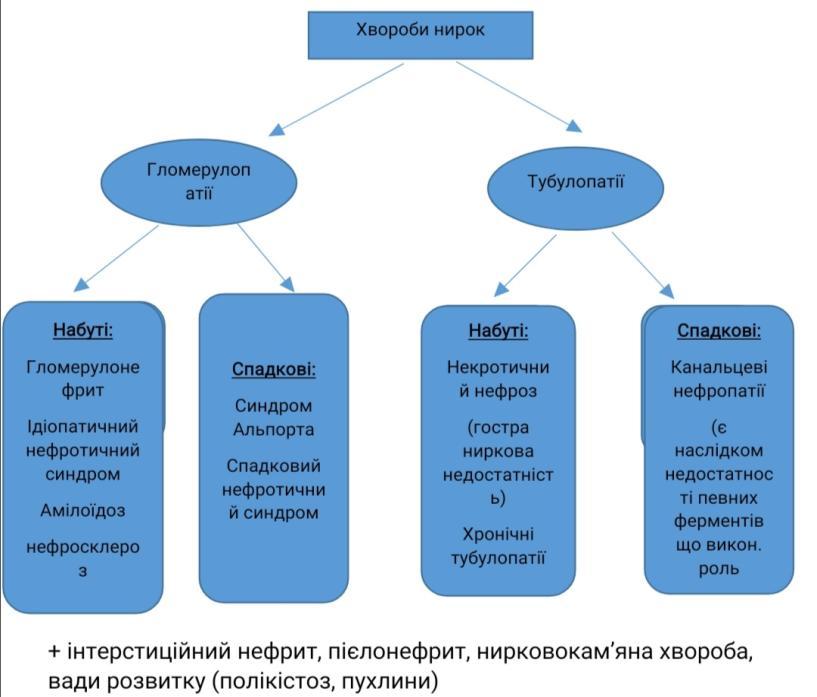
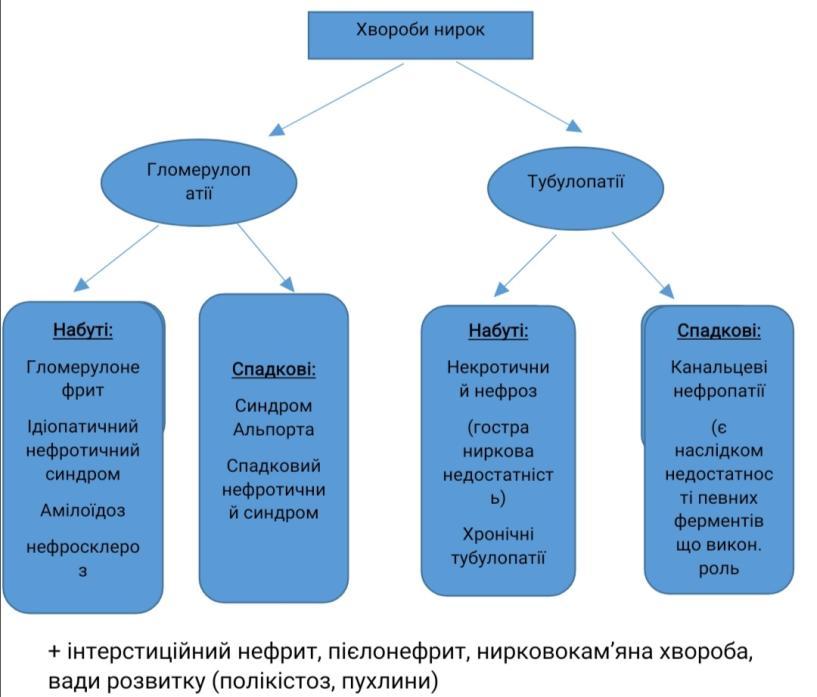
Хвороби нирок. Гломерулонефрит – визначення. Морфологія та патогенез гострого постінфекційного гломерулонефриту.
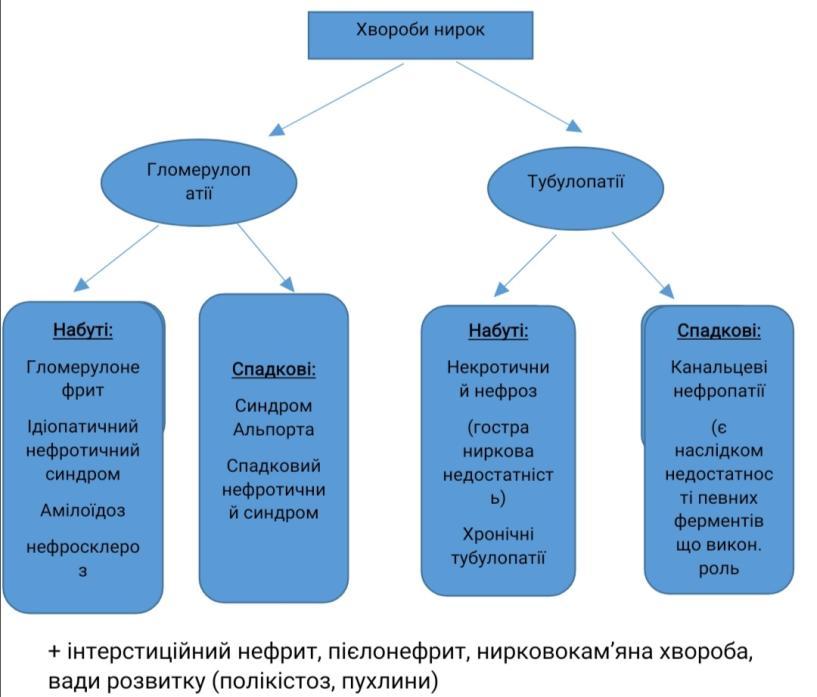
Гломерулонефрит – захворювання інфекц.-алерг. чи невідомого походження ,в основі лежить негнійне запалення клубочкового апарату
Нозоологічно:
1)Первинний
2)Вторинний
За етіологією:
1)Встановленої (бактеріальний, найчастіше постстрептококовий, рідше вірусний, стафілококовий)
2)Невстановленої (абактеріальний)
За патогенезом:
1)Імунообумовлений
2)Імунонеобумовлений
За перебігом:
1)Гострий
2)Підгострий
3)Хронічний
Клінічно:
1)Гематурична форма,
2)Нефротична
3)Гіпертонічна
4)Змішана
Топографічно:
1)Інтракапілярний
2)Екстракапілярний
Етіологія: стрептокок
Патогенез: пов’язаний з циркулюючими ІК, може продовжуватися протягом 10-12 місяців
Морфологія:
-
На початку виникає гіперемія клубочків, до якої приєднується інфільтрація мезангіуму та капілярних петель нейтрофілами
-
Пізніше приєднується проліферація ендотедіальних і мезотеліальних клітин, ексудація стихає
Залежно від того який процес переважає виділяють ексудативну, ексудативно-проліферативну та проліферативну фази.
У важких випадках: фібриноїдний некроз, тромбоз і інфільтрація нейтрофілами капілярів (некротичний гломерулонефрит)
Макроскопічно: пістрява нирка (Збільшені сіро- коричневі з дрібними крововиливами чи сірим крапом)
Хвороби нирок. Гломерулонефрит – визначення. Морфологія та патогенез підгострого гломерулонефриту.
Гломерулонефрит – захворювання інфекц.-алерг. чи невідомого походження ,в основі лежить негнійне запалення клубочкового апарату
Патогенез: розвивається при пошкодженні як циркулюючими ІК так і антитілами
Морфологічно: проліферація нефротелію, подоцитів і макрофагів


Утворюються півмісяці, які здавлюють клубочки
Внаслідок здавлення- некроз капілярів і утворення фібринових тромбів


Проникнення фібрину в порожнину капсули через мікроперфорації
Перетворення півмісяців у фіброзні спайки або гіалінові ділянки
+ дистрофія нефроцитів, набряк та запальна інфільтрація строми.
Виникає склероз, гіаліноз канальців, атрофія канальців та фіброз строми.
Макроскопічно: а)велика пістрява нирка(великі, дряблі,корковий широкий, набряклий,мозковий шар червоний)
Б)велика червона (червоний корковий і сполучається з повнокровними пірамідами)
Хвороби нирок. Гломерулонефрит – визначення. Хронічний гломерулонефрит – визначення, класифікація, морфологія та патогенез.
Гломерулонефрит – захворювання інфекц.-алерг. чи невідомого походження ,в основі лежить негнійне запалення клубочкового апарату
А) Мезангіальний

Відкладення під ендотелієм та в мезангії ІК

Проліферація мезангіоцитів у відповідь на це
Відростки мезангіоцитів виселяються на периферію капілярних петель(інтерпозиція мезангію) і відшаровують ендотелій від мембрани
При інтерпозиції мезангію стінки капілярів можуть не пошкоджуватися (мезангіопроліферативний варіант), а можуть потовщуватися та роздвоюватися (мезангіокапілярний варіант). Якщо присутнє зміщення капілярів на периферію та їх здавлення що веде до раннього гіалінозу- лобулярний гломерулонефрит(різновид мезангіокапілярного).
Макроскопічно: нирки щільні, бліді з жовтими плямами в кірковому шарі
Б) Фібропластичний (склерозуючий)
Збірна форма, при якій зміни властиві іншим морфологічним типам нефриту закінчуються склерозом, гіалінозом капілярів і утворенням спайок в капсулі.


Дифузний
(фібропластичній трансформації підлягає більшість клубочків)
Осередковий
(підлягає лише частина)
Спостерігаються значні дистрофічні та атрофічні зміни канальців, склероз строми та судин.
Макроскопічно: нирки зменшені з дрібними западинами, щільні, сіро-червоні.
Хвороби нирок. Нефротичний синдром – визначення, приклади захворювань, які він супроводжує. Ліпоїдний нефроз – етіологія, патогенез, морфологія, наслідки.
Нефротичний синдром- синдром якому властиві: висока протеїнурія, диспротеїнемія, гіпопротеїнемія, гіперліпідемія та набряки.
Розрізняють:
-
Первинний (ідіопатичний) як самостійне захворювання
-
Вторинний як прояв іншого захворювання (гломерулонефриту чи амілоїдозу)
Первинний нефротичний синдром- самостійне захворювання яке характеризується високою протеїнурією, диспротеїнемією, гіпопротеїнемією, гіперліпідемією та набряками.
До первинного нефротичного синдрому належать:
-
Ліпоїдний нефроз
-
Мембранозна нефропатія
-
Фокальний сегментарний склероз
Ліпоїдний нефроз
Етіологія: невідома, можливо в основі лежить дисплазія подоцитів
Патогенез: дистрофія і некробіоз епітелію, які виникають вторинно у зв’язку зі змінами гломерулярного фільтру.
Морфологія: втрата малих відростків подоцитів, базальна мембрана збережена, ІК відсутні. Канальці розширені, епітелій їх набухлий, з гіаліновими краплями, вакуолями, нейтральними жирами.
Макроскопічно: великі білі нирки (в’ялі, на розрізі кірковий шар широкий,жовто-білий, піраміди сіро-червоні)
Наслідки: прогноз сприятливий, але може переростати в фокальний сегментарний склероз і розвиватися вторинне зморщування.
Хвороби нирок. Нефротичний синдром – визначення, класифікація. Первинний нефротичний синдром – визначення, класифікація. Мембранозна нефропатія – етіологія, патогенез, морфологія, наслідки.
Нефротичний синдром- синдром якому властиві: висока протеїнурія, диспротеїнемія, гіпопротеїнемія, гіперліпідемія та набряки.
Розрізняють:
-
Первинний (ідіопатичний) як самостійне захворювання
-
Вторинний як прояв іншого захворювання (гломерулонефриту чи амілоїдозу)
Первинний нефротичний синдром- самостійне захворювання яке характеризується високою протеїнурією, диспротеїнемією, гіпопротеїнемією, гіперліпідемією та набряками.
До первинного нефротичного синдрому належать:
-
Ліпоїдний нефроз
-
Мембранозна нефропатія
-
Фокальний сегментарний склероз
Мембранозна нефропатія (мембранозний гломерулонефрит)
Етіологія: невідомо

Патогенез: пошкодження гломерулярного фільтру циркулюючими ІК
Утворення і відкладення речовини базальної мембрани у вигляді горбиків подоцитами
Морфологія: дифузне потовщення стінок капілярів при відсутності чи незначній проліферації мезангіоцитів. При фарбуванні сріблом базальна мембрана розщеплена, двошарова. Запальна реакція відсутня бо мезангіоцити (в даному випадку виступають макрофагами) не мають Fc рецепторів.
Макроскопічно: нирки збільшені, блідо- рожеві.
Наслідки: зморщування нирок та ХНН.
Хвороби нирок. Нефротичний синдром – визначення, класифікація. Первинний нефротичний синдром – визначення, класифікація. Фокальний сегментарний гломерулярний склероз – етіологія, патогенез, морфологія, наслідки.
Нефротичний синдром- синдром якому властиві: висока протеїнурія, диспротеїнемія, гіпопротеїнемія, гіперліпідемія та набряки.
Розрізняють:
-
Первинний (ідіопатичний) як самостійне захворювання
-
Вторинний як прояв іншого захворювання (гломерулонефриту чи амілоїдозу)
Первинний нефротичний синдром- самостійне захворювання яке характеризується високою протеїнурією, диспротеїнемією, гіпопротеїнемією, гіперліпідемією та набряками.
До первинного нефротичного синдрому належать:
-
Ліпоїдний нефроз
-
Мембранозна нефропатія
-
Фокальний сегментарний склероз
Фокальний сегментарний склероз (гіаліноз)
Етіологія і патогенез: відображає вторинні метаболічні порушення в ділянках пошкодження і колапсу капілярних петель юкстамедулярних клубочків.
Морфологія: Склероз і гіаліноз розвиваються лише в окремих юкстамедулярних клубочках, і змінам підлягають лише окремі сегменти клубочків. Особливість- наявність ліпідів як в гіалінових масах так і в мезангіоцитах (набувають вигляду пінистих клітин). Базальна мембрана капілярів в місцях колапсу стає «обшарпаною»
Наслідок: ХНН.
Хвороби нирок. Амілоїдоз нирок – визначення, етіологія, патогенез, морфологія, наслідки.
Амілоїдоз нирок- один з проявів загального амілоїдозу з вираженою клініко-морфологічною та нозологічною специфікою.
Етіологія: часто зустрічається при АА-амілоїдозі- вторинному який ускладнює артрит, туберкульоз, бронхоектатичну хворобу і спадковому- що виникає при періодичній хворобі.
Патогенез: наявність сироваткового попередника білка фібрил амілоїду- SAA, збільшується в крові в сотні раз і під час фільтрації використовується мезангіоцитами для побудови фібрил амілоїду
Морфологія:
-
Латентна стадія- зовнішній вигляд без змін, в пірамідах склероз і амілоїдоз прямих судин та збиральних трубочок. Капілярні мембрани двоконтурні, просвіт капілярів розширений, в цитоплазмі епітелію білкові гранули, в інтермедіарній зоні та пірамідах строма просякнута білками плазми.
-
Протеїнурична стадія- амілоїд з’являється в клубочках (незначні відкладення в мезангії). Епітелій канальців головних відділів в стані гіаліновокрапельної та гідропічної дистрофії, в канальцях циліндри.
Макроскопічно: велика сальна нирка(матова, мозкова речовина сіро-рожева)
-
Нефротична стадія- амілоїд в капілярних петлях клубочків, значно склерозу в корковій речовині немає. В інтермедіарній зоні склероз набуває дифузного характеру, канальці заповнені циліндрами.
Макроскопічно: велика біла амілоїдна нирка(велика, щільна, воскоподібна)
-
Азотемічна стадія- загибель нефронів, атрофія та замізення їх сполучною тканиною. Розвивається нефрогенна артеріальна гіпертензія (нерідко розвивається гіпертрофія лівого серця).
Макроскопічно: амілоїдно-зморщені нирки (зменшені, дуже щільні з рубцями на кірковому шарі)
Наслідки:
А) інфекційні хвороби (пневмонія, бешика) через імунну недостатність
Б) серцева недостатність, крововиливи, інфаркти (через нефрогенну арт. гіпертензію)
В) гостра ниркова недостатність
Г) в основному внаслідок ХНН і уремії, рідше ХНН і інфекційні хв.
Хвороби нирок. Гостра ниркова недостатність – визначення, етіологія, патогенез, морфологія, наслідки.
Гостра ниркова недостатність- синдром, якому властиві некроз епітелію канальців та глибокі порушення крово- та лімфообігу. Ототожнюється з некротичним нефрозом (некронефрозом)
Етіологія: інтоксикації хім. речовинами та токсинами, солі важких металів, кислоти, сульфаніламіди; інфекційні хв. (холера, черевний тиф, дифтерія)
+ значні опіки, масивний гемоліз
Патогенез:
Порушення ниркової гемодинаміки

Спазм судин кіркового шару, скидання крові по шунтах у вени на межі кори та мозкової речовини

В зв’язку з ішемією розвиваються глибокі дистрофічні та некротичні зміни канальців з наступним розривом базальної мембрани (тубулорексис)

Неадекватна канальцева реабсорбція, надходження ультрафільтрату в нирковий інтерстицій+ закупорка канальців детритом, міоглобіном і загиблими клітинами

Зростання внутрішньониркового тиску, що посилює гіпоксію ще більше
Репаративні зміни: осередковий нефросклероз

Видужання із структурними втратами (неповне)
Морфологія:
-
Шокова стадія- різка переважно венозна гіперемія інтермедіарної зони та пірамід при осередковій ішемії кіркового шару. В інтермедіарній зоні лімфостаз, епітелій канальців у стані гіаліново-крапельної, гідропічної, жирової дистрофії. В канальцях циліндри, іноді міоглобін.
-
Олігоанурична стадія- переважають некротичні зміни канальців, що супроводжується тубулорексисом. Циліндри обтурують нефрон і ультрафільтрат застоюється в капсулі.
-
Стадія відновлення діурезу- гіперемія клубочків. Набряк і інфільтрація зменшуються. Поряд з ділянками некрозу епітелію канальців зустрічаються острівці- регенерати.
Макроскопічно: збільшені, набряклі, фіброзна капсула напружена, легко знімається.
Наслідки: зазвичай видужання, рідко смерть від уремії (в шоковій чи олігоануричній стадії), іноді через декілька років розвивається рубцеве зморщування нирок і смерть від ХНН.